Содержание:
- 1 Миастения — причины, симптомы и лечение
- 1.1 Миастения: симптомы, причины возникновения
- 1.2 Причины миастении и механизм ее развития
- 1.3 Виды миастении
- 1.4 Симптомы миастении
- 1.5 Миастения: причины, симптомы и лечение заболевания
- 1.6 Формы миастении:
- 1.7 Лечение миастении
- 1.8 Миастения симптомы причины возникновения
- 1.9 Миастения: причины и лечение, симптомы и способы диагностики — МЕДСИ
- 1.10 Миастения — причины, симптомы и лечение
- 1.11 Причины возникновения миастении
- 1.12 Симптомы миастении
- 1.13 Диагностика миастении
- 1.14 Лечение миастении
- 1.15 К какому врачу обратиться для лечения?
- 1.16 Как распознать миастению? Все о диагностике и лечении
- 1.17 О причинах
- 1.18 Классификация
- 1.19 Диагностика
- 1.20 Миастения — что это такое. Формы и причины возникновения, симптомы и лечение миастенического синдрома
- 1.21 Что такое миастения
- 1.22 Формы миастении
- 1.23 Причины миастении
- 1.24 Симптомы миастении
- 1.25 Миастения диагностика
- 1.26 Тяжелая миастения – что это такое, симптомы и причины
- 1.27 Что такое тяжелая миастения
- 1.28 Диагностика
- 1.29 Видео: как избавиться от мышечной слабости
Миастения — причины, симптомы и лечение
Миастения: симптомы, причины возникновения

Миастения представляет собой аутоиммунное нервно-мышечное заболевание, характеризующееся неуклонно прогрессирующим или же рецидивирующим течением. Эта серьезная болезнь регистрируется достаточно часто – ею страдают примерно 5-10 человек из 100 тыс., причем 2/3 больных составляют женщины. Дебютирует миастения у людей в возрасте 15-45 лет, но подавляющее большинство случаев болезни отмечается у 20-30-летних лиц, а изредка им страдают и дети.
В данной статье рассмотрим подробнее причины возникновения, механизм развития и клинические проявления (симптомы) миастении. Начнем.
Причины миастении и механизм ее развития

К сожалению, на сегодняшний день ответить на вопрос «почему возникает миастения?» не может никто. Считается, что определенную роль играет наследственность: при опросе больного нередко удается выяснить, что данным заболеванием страдает или страдал ранее кто-то из его кровных родственников.
В ряде случаев миастения протекает не самостоятельно, а в сочетании с опухолью тимуса (вилочковой железы) или ее гиперплазией, или же на фоне некоторых системных заболеваний соединительной ткани (например, дерматомиозита), онкологических заболеваний (рак яичника, молочной железы, легкого), или сопутствует боковому амиотрофическому склерозу. Если миастения развивается в сочетании с вышеуказанными заболеваниями, ее рассматривают не как самостоятельную патологию, а как синдром.
Под воздействием ряда факторов (стрессы, нарушения в системе иммунитета, воздействие инфекционных агентов и других) ранее здоровый организм начинает вырабатывать антитела к собственным тканям, а именно, к рецепторам постсинаптической мембраны. Основной функцией синапса является передача нервного импульса с одной нервной клетки (нейрона) на другую. Под воздействием антител постсинаптическая мембрана постепенно разрушается, передача импульса ослабевает, а затем и вовсе прекращается.
При исследовании структуры центральной системы изменений, специфических для миастении, не определяется. В 30% случаев обнаруживается увеличенная в размерах или же с наличием опухолевидного образования вилочковая железа. Что касается непосредственно мышц, то при микроскопическом исследовании в них выявляются признаки дистрофии и атрофии мышечных волокон.
Виды миастении
Миастения может дебютировать в различные периоды жизни человека и быть врожденной или же приобретенной.
Наиболее распространенной формой, как уже было сказано выше, является приобретенная миастения. Возникнуть данный вид патологии может как в подростковом возрасте, так и в зрелом, но большинство случаев заболевание приходится на молодой возраст – 20-30 лет. Развивается болезнь под воздействием совокупности внешних (в частности, инфекционной природы) и внутренних (в том числе, генетических) факторов. Протекать может по-разному: поражать весь организм (генерализованная форма) или преимущественно мускулатуру глаз (глазная форма). В случае тяжелого течения генерализованной формы миастении, у больного периодически возникают миастенические кризы, о которых мы поговорим ниже.
Врожденная форма миастении, к счастью, встречается достаточно редко. В этом случае ребенок заболевает, еще находясь в утробе: болезнь передается ему от страдающей миастенией матери. Во внутриутробном периоде отмечается слабая активность плода, а сразу после рождения определяется, что ребенок очень слаб, малоподвижен и практически не может дышать – у него атрофированы мышцы, в том числе и дыхательные. В большинстве случаев новорожденные, страдающие врожденной формой миастении, погибают практически сразу после рождения. Иногда, при своевременном диагностировании и адекватной терапии, заболевание отступает.
Симптомы миастении
Основу клинических проявлений миастении составляет синдром патологической мышечной утомляемости. Различают 2 формы миастении:
При генерализованной форме поражается мускулатура всего организма, при глазной – непосредственно области глаз.
В определенный момент жизни человек, страдающий генерализованной миастенией, но еще даже не подозревающий, что болен, отмечает у себя новое ощущение – слабость мышц. Сначала эта слабость возникает только после тяжелого физического труда, при продолжительных движениях, особенно в вечернее время. Постепенно мышечная слабость прогрессирует и объем физической нагрузки, которую может выполнить больной, становится все меньше. Поражается поперечнополосатая мускулатура всего тела – шеи, туловища, конечностей, мимические мышцы. В результате больной ощущает распространенную слабость в мышцах, а в тяжелых случаях и затруднения дыхания. Вследствие слабости сфинктеров (они тоже представлены поперечнополосатыми мышцами) развивается недержание мочи и кала. В конце концов, больной теряет способность к самообслуживанию.
Глазная форма миастении характеризуется поражением глазодвигательных мышц: они слабеют, что проявляется двоением в глазах, косоглазием, опущением века (птозом) с одной или обеих сторон. В ряде случаев в процесс вовлекаются лицевые и жевательные мышцы, в результате чего у больного возникают сложности с приемом пищи и выражением эмоций на лице (ему сложно хмуриться, улыбнуться и так далее). Затруднения возникают также в отношении глотания и речи (заметны после долгого разговора) – голос приобретает носовой, «гундосый» оттенок, речь становится более медленной, нечеткой.
Все вышеописанные симптомы миастении присутствуют не постоянно, они динамичны. Более выражены они после или на фоне общей физической нагрузки, при фиксации взгляда на чем-либо, во время чтения, то есть тогда, когда поперечнополосатая мускулатура той или иной части тела или того или иного органа максимально напряжена.
Миастения – заболевание хроническое, неуклонно прогрессирующее. Иногда она протекает в виде миастенических эпизодов (когда в основном болезнь находится в состоянии ремиссии, но время от времени возникают обострения с типичной симптоматикой – как правило, это характерно для глазной формы миастении), а иногда – как миастеническое состояние (проявления болезни длительно сохраняются, а ремиссии – редкие и кратковременные).
При тяжелой форме генерализованной миастении у больного периодически возникают состояния, называемые миастеническими кризами. Такой криз представляет собой внезапно возникающий приступ резкой слабости, локализованный в области дыхательных мышц и мышц глотки. В результате этой слабости развиваются расстройства дыхания: оно учащается, становится шумным, свистящим; возникает тахикардия (учащенное сердцебиение), слюнотечение. Миастенические кризы несут прямую угрозу жизни больного и требуют неотложной медицинской помощи.
Миастения – это грозное заболевание, которое при отсутствии лечения приводит к инвалидности больного. Важно как можно раньше, при появлении первых симптомов болезни, обратиться за помощью к врачу: он назначит обследование в необходимом объеме и в случае подтверждения диагноза назначит соответствующее лечение. О том, какими методами диагностируется миастения и каковы принципы ее лечения, мы поговорим в одноименной статье.
Первый канал, передача «Жить здорово» с Еленой Малышевой на тему «Миастения. Как преодолеть мышечную слабость»
Обучающий фильм на тему «Миастения»
Миастения: причины, симптомы и лечение заболевания
Миастения — это аутоиммунное нервно-мышечное заболевание, для которого характерно хронически-рецидивирующее или хронически-прогрессирующее течение.

Врождённая миастения является следствием генной мутации, при которой возникают нарушения в генах ряда белков, принимающих участие в сокращении мышечных волокон. Приобретённое заболевание легче поддаётся лечению.
Факторы, которые могут вызвать возникновение миастении:
- резкое снижение либо увеличение массы тела;
- плохой иммунитет;
- малоподвижный образ жизни (гиподинамия) либо чрезмерные физические нагрузки;
- перенесённый стресс;
- вирусные заболевания.
Основной признак заболевания — слабость, повышенная утомляемость скелетной мускулатуры при длительном напряжении или работе. Наблюдается нарастание симптоматики при повторных движениях, особенно быстрых. Мышца словно «устаёт», отказываясь двигаться. Она восстанавливается после отдыха. После сна, в утреннее время человек чувствует себя нормально. Спустя несколько часов бодрствования миастенические симптомы у больного нарастают.
На ранних стадиях отдых помогает забыть о симптомах. Со временем проявления болезни нарастают. Появляется мышечная слабость, при этом даже продолжительный отдых и сон не приносят облегчения.
Формы миастении:
- Глазная. При ней поражаются мышцы, иннервируемые черепно-мозговыми нервами. Основным признаком является опущение века. После сна больной способен открыть глаза свободно, полностью, но последующее моргание ослабляет мышцы, и веко словно свисает. При этом возможны двоение в глазах, сложность в фокусировке взгляда, косоглазие.
- Бульбарная. При этой форме поражаются мышцы, иннервируемые бульбарной группой нервов. У больного нарушаются глотание и жевание, изменяется речь, Голос становится хриплым, тихим, осипшим, гнусавым. Даже после короткого разговора человеку требуется длительное время для восстановления голоса.
- Генерализованная. Эта форма заболевания самая опасная. Болезнь сначала поражает глазодвигательные мышцы, но постепенно вовлекаются и другие. Заболевание может также проявляться слабостью дыхательных мышц. Возникшее по этой причине расстройство дыхания способно привести к возникновению острой гипоксии и летальному исходу, если своевременно не будет оказана медицинская помощь.
Миастения характеризуется прогрессирующим течением, с нарастанием тяжести и симптоматики. При тяжёлой форме происходят миастенические кризы с приступами резкой слабости глоточных, дыхательных мышц, их паралич опасен для жизни.
Лечение миастении
Используется медикаментозная терапия. Больному могут назначаться следующие лекарственные средства: антихолинэстеразные препараты, глюкокортикоиды (преднизолон), иммунодепрессанты, цитостатики (циклоспорин, азатиоприн) и др.
При обострении миастении могут применяться введение иммуноглобулина внутривенно, плазмаферез. Больным пожилого возраста (старше 69 лет) обязательно показано хирургическое лечение — удаление вилочковой железы.
Миастения симптомы причины возникновения
Глаза
В более половине случаев развития миастении, первые признаки и симптомы включают проблемы со зрением, такие как:
— Опущение одного или обоих век (птоз).  — Двоение (диплопии), которое может быть горизонтальным или вертикальным, также устраняется, когда один глаз закрыт.
— Двоение (диплопии), которое может быть горизонтальным или вертикальным, также устраняется, когда один глаз закрыт.
Лицо и мышцы гортани
Около 15-ти процентов людей с миастенией, в первые симптомы включают поражения мышц лица и гортани, что может привести к:
— Изменению артикуляции речи. Речь может стать очень мягкой или гнусавой, в зависимости от того, какие мышцы были затронуты.
— Затрудненное глотание.
— Проблемы жевания: трудности при пережевывании грубой пищи ( мясо )
— Ограниченная мимика лица.
— Шея и мышцы конечностей
Миастения может вызвать слабость в шее, руках и ногах, но это обычно происходит наряду с мышечной слабостью и в других частях тела. Вследствие таких поражений походка становится «вразвалочку» и становится трудно держать голову.
Миастения обусловлена пробоем в нормальной связи между нервами и мышцами. Основные причины этого:
Антитела
Нервы связаны с мышцами и регулируют их деятельность посредством особых веществ: нейротрансмиттеров, которые воздействуют на ключевые рецепторы мышц. При миастении, иммунная система вырабатывает антитела, которые блокируют или уничтожают многие из рецепторов для нейромедиатора ацетилхолина . С меньшим количеством рецепторов мышцы получают меньше нервных сигналов, что приводит к их слабости.
Антитела могут также блокировать функцию белка тирозинкиназы.
Этот белок участвует в формировании нервных мышечного перехода. Когда антитела блокируют функции этого белка, это может привести к миастении. Исследование продолжает изучать данный механизм.
Вилочковая железа
Исследователи считают, что вилочковая железа, часть вашей иммунной системы, расположенная в верхней части грудной клетки может вырабатывать антитела , блокирующие рецепторы ацетилхолина. В детстве вилочковая железа всегда больше в размерах, чем у взрослых. При миастении, размеры вилочковой железы могут аномально увеличиваться вплоть до образования опухолей: тимом.
Другие причины
Некоторые люди могут иметь миастению, не связанную с антителами блокирования рецепторов ацетилхолина или тирозинкиназы . Этот тип миастении называют серонегативная миастения. Могут играть роль в развитии этого заболевания . антитела против другого белка, называемого липопротеин-родственный белок 4.Генетические факторы также могут быть связаны с развитием миастении. Редко у матерей с миастенией есть дети, которые родились с миастенией (неонатальная миастения). Если лечить своевременно, дети обычно выздоравливают в течение двух месяцев после рождения. Некоторые дети рождаются с врожденной миастенией.
Факторы, которые могут ухудшить течение миастении.
— Усталость
— Болезнь
— Стресс
— Крайне высокая температура
— Некоторые лекарственные препараты — такие, как бета-блокаторы, хинидин глюконат, сульфат хинидина, хинина (Qualaquin), фенитоин (Dilantin), некоторые анестетики и некоторых антибиотики. Радикального лечения миастении в настоящий момент не существует, применяемые препараты могут снизить интенсивность симптомов. Хотя миастения может повлиять на людей любого возраста, это чаще встречается у женщин моложе 40 лет и у мужчин старше 60 лет. Мышечная слабость, вызванная миастенией, ухудшается когда пораженной мышцей часто пользуются. Поскольку симптомы обычно улучшаются с отдыхом, мышечная слабость может приходить и уходить. Тем не менее, миастенические симптомы имеют тенденцию к прогрессированию с течением времени, как правило, максимальный прогресс заболевания наступает через несколько лет после начала заболевания. Хотя миастения может повлиять на любую из мышц, определенные группы мышц чаще страдают, чем другие.
Миастения и целиакия
Доказано, что и миастения, и целиакия связаны с множеством других аутоиммунных расстройств. В последнее время появились случаи в 40 лет при стойкой целиакии, выявленной с помощью лабораторных методов , сочетание с миастенией, причем симптомы последней уменьшаются на фоне безглютеновой диеты. Последующие эндоскопические исследования показали и были подтверждены биопсией изменения, характерные для целиакии. Исходя из вышеизложенного, сделан вывод что миастения и целиакия часто сочетаются. И мышечная слабость при целиакии может быть связана с нарушением обмена веществ при целиакии, как проявление «оккультной» миастении. Бесспорно данное положение еще не окончательно, проходят широкомасштабные исследования по всему миру. Но одно можно сказать точно, патология кишечника имеет огромное значение в развитии многих заболеваний, на первый взгляд не связанных с нарушением усвоения глютена. Нахождение этих связей поможет найти пути к лечению таких заболеваний и улучшению здоровья человека.
Опытный врач невролог в медицинском центре «Здоровая семья» проконсультируют Вас по всем возникающим вопросам.
Звоните и записывайтесь по тел.: 219-30-50, 243-53-03, 300-40-50
Миастения: причины и лечение, симптомы и способы диагностики — МЕДСИ
Оглавление
Миастения – аутоиммунное нарушение, характеризующееся патологически быстрой усталостью мышц.
Причины появления заболевания
Существует два типа болезни: врожденный и приобретенный. Природа их появления различается.
В первом случае недуг возникает из-за генетических нарушений.
При втором же возможны такие катализаторы для появления миастении:
- Опухоль вилочковой железы
- Онкологические заболевания
- Склеродермия – затвердение и утолщение соединительной ткани и кожи
- Дерматомиозит – воспаление соединительных тканей
Чаще всего болезнь поражает женщин 20-30 лет, реже – детей, пожилых людей. Она характеризуется такими признаками:
- Слабость мышц, быстрое утомление
- Проблемы жевания, глотания, речи
- Невозможность сфокусировать взгляд, двоение в глазах
- Трудности дыхания
- Сухость кожи
- Слюнотечение
Диагностика
Для определения наличия миастении и назначения лечения используют такие типы анализов:
- Электромиография
- Прозериновая проба
- МРТ, КТ
- Анализ крови
Врач проводит и другие исследования, чтобы исключить заболевания с похожей симптоматикой.
Миастения и ее лечение
При проведении терапии данного недуга назначаются медикаменты, которые необходимы, чтобы клетки иммунной системы перестали уничтожать здоровые клетки своего организма. Если пациентка старше 69-ти лет, ей удаляют вилочковую железу.
Прогноз и профилактика
Если болезнь не вызвала необратимых изменений в организме, то при регулярном приеме назначенных препаратов пациентка может жить привычной жизнью.
Преимущества проведения процедуры в МЕДСИ
- Опытные неврологи используют современные методики исследования (анализ вызванных потенциалов головного мозга, электронейромиографию), а также сертифицированные и максимально качественные медикаменты для лечения
- Клиники и санаторий «Отрадное» предоставляют возможность проведения срочного осмотра, комплексного лечения и различных типов терапии
Чтобы записаться на прием, звоните по телефону .
Миастения — причины, симптомы и лечение
 Что это такое? Миастения – классическое аутоиммунное заболевание, что характеризуется нарушением передачи возбуждения на уровне нервно-мышечного синапса, проявляется патологическим безсилием, утомляемостью преимущественно скелетных мышц, предназначенных для выполнения различных действий.
Что это такое? Миастения – классическое аутоиммунное заболевание, что характеризуется нарушением передачи возбуждения на уровне нервно-мышечного синапса, проявляется патологическим безсилием, утомляемостью преимущественно скелетных мышц, предназначенных для выполнения различных действий.
Опасность заболевания лежит в развитии критических состояний – миастенических кризов, что могут заканчиваться летальным исходом.
Хотя следует сказать, что современные методы диагностики и лечения позволили максимально снизить процент смертности, а большинство пациентов достигают стойкой ремиссии.
Причины возникновения миастении
Каким образом развивается миастения, и что это такое? Чаще всего заболевание начинает проявлять себя в подростковом возрасте, но пик заболеваемости приходится на 20-40 лет. Согласно статистике, женщины подвержены ему в большей мере, но в последние годы все чаще болеют мужчины.
Такая форма встречается крайне редко и проявляется с первых минут жизни ребенка затрудненным дыханием из-за атрофии мышц. Смертность высокая.
Приобретенная форма миастении распространена в большей степени. Часто ее вызывает инфекционное заболевание. Провоцирующим фактором может быть стресс. Под действием разных причин нарушается работа иммунной системы, и организм начинает вырабатывать антитела, которые действуют против своих же клеток.
Роль аутоиммунных процессов очевидна, так как в ходе исследований антитела были обнаружены в мышцах и вилочковой железе (тимусе). Часто миастению ассоциируют с тимомой (опухолью из эпителиальных клеток тимуса) потому что это наиболее часто встречающийся синдром, сопутствующий данному заболеванию.
Изменения тимуса в виде гиперплазии встречаются у большинства больных миастенией. Его клетки могут быть генераторами аутоантигенов и запускать патологический процесс, механизмы которого еще не вполне изучены.
По наследству заболевание не передается, но есть высокая вероятность его нового появления в предрасположенных семьях. Очень часты тандемы − мать-дочь или сестра-сестра. Есть сведения, что некоторые медицинские препараты способны вызывать дебют или рецидив болезни. Они блокируют нервно-мышечную передачу и провоцируют лишь кратковременные миастенические симптомы у здоровых в этом плане людей.
Но если дефект синапса протекает латентно, лекарства могут спровоцировать возникновение патологических процессов. К таким препаратам относятся антибиотики, антиаритмические средства, блокаторы кальциевых каналов.
Симптомы миастении
 Впервые миастения во многих случаях начинается с внезапного приступа, когда нарушается глотание и дыхание. Это состояние называют кризом, косвенными факторами которого могут быть:
Впервые миастения во многих случаях начинается с внезапного приступа, когда нарушается глотание и дыхание. Это состояние называют кризом, косвенными факторами которого могут быть:
- долгое пребывание под солнцем;
- стресс;
- простудные заболевания;
- интенсивные физические нагрузки.
Определить причину первичного криза достаточно сложно.
Миастения, главными симптомами которой являются слабость и утомляемость мышц. Чаще других поражаются глазодвигательные, лицевые, жевательные, а также мышцы верхних и нижних конечностей. Слабость прогрессирует при продолжении движений и проходит после отдыха. Существуют явные и скрытые симптомы миастении. К наиболее частым относят:
- птоз (опущение верхнего века);
- диплопия (двоение);
- нарушение жевания, глотания;
- изменение голоса, вплоть до его потери;
- слабость конечностей в проксимальных отделах (плечи, бедра);
- слюнотечение;
- изменение мимики;
- трудности с удержанием головы из-за поражения мышц шеи;
- изменение походки;
- проблемы с самообслуживанием;
- развитие параличей.
Симптомы заболевания схожи с состоянием, которое возникает у человека при действии токсических веществ животного или растительного происхождения – яда змеи или кураре.
Миастения – хроническое заболевание, которое прогрессирует и со временем вызывает атрофию мышц. Патология требует постоянного контроля и лечения, потому что нередко приводит к инвалидности.
Диагностика миастении
Для диагностики миастении существует много эффективных методов. Их рекомендуют применять комплексно для того чтобы избежать ошибки в постановке диагноза. Часто на первых порах клиника может быть не ясной, так как симптомы схожи с проявлениями многих других болезней. Очень важен профессиональный уровень врача.
Диагностика проводится с помощью:
- 1) Электромиографии – метода исследования биоэлектрических потенциалов, что возникают в скелетных мышцах при возбуждении волокон;
- 2) Электронейрографии, которая позволяет исследовать скорость импульсов, проходящих по нервам;
- 3) Генетического анализа, что проводится для выявления врожденной патологии;
- 4) Прозериновой пробы, когда подкожно вводится раствор прозерина (до 3 мл). Оценивается проба примерно через 20-30 минут. При миастении после введения данного препарата симптомы полностью проходят, и человек чувствует себя здоровым, но спустя несколько часов они возобновляются;
- 5) Лабораторных методов для выявления антител;
- 6) Магнитно-резонансной томографии, способной обнаружить опухоль вилочковой железы.
Существуют также специальные пробы на мышечную утомляемость. Пациента просят быстро открывать и закрывать рот, постоять с вытянутыми руками, сделать приседания, сжимать и разжимать кисти рук. При повторных движениях возникает или нарастает слабость.
Лечение миастении
 Лечение миастении проводится годами с использованием антихолинэстэразных препаратов (АХЭП), к которым относят калимин, прозерин, галантамин. Отличаются данные лекарства в основном длительностью действия.
Лечение миастении проводится годами с использованием антихолинэстэразных препаратов (АХЭП), к которым относят калимин, прозерин, галантамин. Отличаются данные лекарства в основном длительностью действия.
Обычно предпочтение отдается калимину (действует 4-5 часов). Дополнительно назначают препараты калия, так как они владеют свойством пролонгировать действие АХЭП.
Высокоэффективно назначение глюкокортикоидов (преднизолон) и иммуноглобулинов. Доза корректируется в зависимости от тяжести течения болезни. На базе терапии наступает стойкая ремиссия. При наличии прогрессирующей злокачественной тимомы показано оперативное вмешательство или рентгеновское облучение вилочковой железы.
Для того чтобы лечение миастении было эффективным необходимо соблюдать правила:
- исключить тяжелый физический труд;
- не отдыхать в странах с жарким климатом;
- не загорать под открытым солнцем;
- регулярно наблюдаться у невролога;
- всегда иметь при себе список с недопустимыми препаратами;
- не заниматься самолечением.
При миастении не требуется особая диета, но предпочтение следует отдавать продуктам, в которых содержится калий. Его много в кураге, картофеле в мундире, а также в изюме.
К какому врачу обратиться для лечения?
Если после прочтения статьи вы предполагаете, что у вас характерные для этого заболевания симптомы, то вам стоит обратиться за консультацией к эндокринологу.
Что такое миастения?
Миастения – это аутоиммунное (иммунная система повреждает собственные ткани организма) заболевание нервно-мышечной системы, при котором нарушается передача с нерва на мышцу команды к мышечному сокращению.
Как проявляется миастения?
Болезнь заключается в слабости и патологической мышечной утомляемости произвольных мышц. Наблюдается — опущение век (часто одного века или одного больше, другого — меньше),
— двоение предметов (преимущественно вдали),
— нарушение глотания с попаданием пищи и жидкости в носоглотку или дыхательные пути,
— утомление при жевании,
— речевые расстройства (гнусавость, трудности в произнесении шипящих звуков, буквы «Р», реже – охриплость, очень редко – преходящее заикание),
— слабость мышц шеи (свисает голова) и конечностей (трудно держать руки вверх, поднимать тяжести, встать с корточек, при быстрой ходьбе или беге – ощущение «слабости в коленях» и даже падение со сгибанием ног).
Может наблюдаться только один из этих симптомов (например, опущение века или двоение предметов или нарушение речи или слабость мышц конечностей и т.д.), а также любое их сочетание.
Все проявления болезни меняются в зависимости от физической нагрузки: исчезают или существенно уменьшаются после сна или отдыха и нарастают после физической работы, особенно к вечеру. Так, нарушения речи проявляются или нарастают при длительном разговоре (чтение вслух, разговор по телефону, чтение лекций и пр.), затруднение жевания связано с длительным пережёвыванием твердой пищи и, также как и нарушения глотания, может провоцироваться приёмом горячей пищи или питья. Слабость мышц конечностей может нарастать до невозможности поднять руки при уборке дома и до падения при попытке пойти быстрее или побежать. Слабость в любой группе мышц может нарастать при перегревании тела (горячие ванны, баня, длительное загорание на открытом солнце и т.д.).
Отличием миастении от других заболеваний нервно-мышечной системы является динамичность симптомов в течение часов и суток, наличие частичных или полных ремиссий (временное отсутствие клинических проявлений), а также сохранность рефлексов, координации движений, отсутствие нарушений чувствительности. Практически не встречаются мышечные атрофии.
Причины и механизм развития миастении.
Единой причины для возникновения миастении не существует. Как и большинство аутоиммунных болезней, она является многофакторным заболеванием. На развитие патологического процесса влияют:
— наследственная предрасположенность (не путать с наследственными болезнями), т.е. возможность осуществления агрессии против собственных белков через иммунную систему организма,
— контакт с провоцирующими факторами внешней среды (вирусы, бактерии и другие инфекционные агенты, некоторые вакцины и препараты для таргетной терапии онкологических заболеваний и пр.),
— эндокринно-метаболический дисбаланс вследствие как изменения функции желёз внутренней секреции, так и нарушения регуляции эндокринной и иммунной системы со стороны нервной системы через центральные и периферические структуры вегетативного её отдела.
В основе механизма развития миастении лежит повреждение ацетилхолиновых рецепторов, расположенных на мышцах в месте контакта с окончанием двигательного нерва (синапс). Рецепторы мышечной концевой пластинки воспринимают сигнал от нерва через химически активное вещество (медиатор) – ацетилхолин. При миастении ацетилхолиновые рецепторы разрушаются специфическими антителами и не могут передавать сигнал от нерва к мышце, развивается слабость и утомляемость произвольных мышц.
Диагностика миастении.
Диагноз миастении ставится на основании:
— клинического осмотра (общий неврологический осмотр + проверка силы всех произвольных мышц до и после нагрузки);
— медикаментозной пробы с прозерином (ингибитор ацетилхолинэстеразы, увеличивающий количество ацетилхолина в нервно-мышечной синапсе, и уменьшающий мышечную слабость только при миастении);
— электронейромиографического (ЭНМГ) обследования — декремент-тест в доступных и наиболее ослабленных группах мышц до и после введения прозерина, при необходимости проводится стимуляционная и/или игольчатая ЭМГ (при затруднениях в постановке диагноза или сочетании нескольких заболеваний нервно-мышечной системы);
— КТ или МРТ грудной клетки для визуализации состояния вилочковой железы (она активно участвует в механизмах развития миастении, особенно – у молодых пациентов) и исключения тимомы (опухолей вилочковой железы);
— иммунологического обследования (повышение уровня антител в ацетилхолиновой рецептору, при их отсутствии – к мышечно-специфической тирозинкиназе). По показаниям (чаще у пациентов старшего возраста или с миастенией и тимомой) определяют антитела – к титин-белку, рианодиновому рецептору и другим белкам мышечной клетки.
Специалист – невролог, кандидат медицинских наук Елена Константиновна Сепп
Как распознать миастению? Все о диагностике и лечении

Миастения – это болезнь, которая характеризуется нарушением нервно-мышечной передачи (то есть нарушением процесса сокращения мышцы, возникающим в ответ на импульс, идущий по нервному волокну). Причиной миастении зачастую является аутоиммунный процесс, в результате которого в организме вырабатываются антитела к структурам нервно-мышечного синапса. Согласно статистике, миастения встречается у каждого 5-го из 100 тысяч человек. Это хроническое заболевание с острым или постепенным началом. Основным проявлением является преходящая мышечная слабость, так же может возникать птоз (опущение) верхних век, нарушение глотания, «гнусавость» голоса. В тяжелых случаях и при прогрессировании заболевания может возникнуть слабость дыхательных мышц, вплоть до остановки дыхания.
Опасный недуг быстро прогрессирует, клинические проявления могут утихать и вновь обостряться. Диагностируют патологическую мышечную утомляемость чаще у женщин, чем у мужчин, много реже у детей. Средний возраст пациентов от 15 до 45 лет, таким образом, максимальное количество случаев регистрируется у самой активной части населения.
- Первичная консультация — 3 200
- Повторная консультация — 2 000
Записаться на прием
О причинах
В настоящее время причины развития миастении изучены не до конца. Иногда нельзя однозначно сказать, почему у того или иного пациента возникло заболевание. Принято считать, что весомую роль играют следующие факторы:
- Семейная предрасположенность. Очень часто выясняется, что диагноз миастения уже ставили близким родственникам пациента.
- Частые стрессы, нарушения в иммунной системе, пагубное влияние вирусов, бактерий и других микроорганизмов. Эти факторы «расшатывают» иммунную систему, и в организме начинают синтезироваться антитела против своих собственных тканей, в частности, против белков-рецепторов постсинаптической мембраны. Это приводит к задержке передачи сигналов от нервов к мышцам, вплоть до блокирования импульсов.
- Миастения может быть следствием некоторых заболеваний. Например, при разрастании вилочковой железы (тимуса) так же начинают вырабатываться антитела к рецепторам синапсов.
При появлении злокачественных новообразований в яичниках, в органах дыхания или в молочных железах говорят о миастеническом синдроме Ламберта-Итона. Мышечная слабость, иногда принимаемая за миастению, возникает при болезни Шарко-Мари, при дерматомиозите (разрушении соединительной ткани), различных формах миопатий, синдроме БАС (боковой амиотрофический склероз) и многих других патологиях.
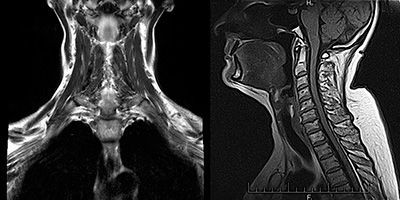
- Стоимость: 6 000 руб.
Сложность диагностики состоит в том, что у пациентов с миастенией в начале заболевания может не быть каких-либо четких жалоб и симптоматики. При нейровизуализации (КТ или МРТ) нет значимых отклонений в структурах центральной нервной системы. Только у 30% заболевших тимус увеличивается, либо в нем выявляются новообразования. Мышцы при осмотре так же никак не изменены, патология может выявляться только при микроскопическом исследовании.
Классификация
Врожденная миастения может быть обусловлена генетическими мутациями. Так же плод может получить антитела к рецепторам постсинаптической мембраны от матери, в этом случае речь идет о неонатальной миастении.
Приобретенная миастения может развиться у пациентов любого возраста. Данный диагноз ставят подросткам, молодым людям и пенсионерам. Наиболее часто недуг встречается в активном возрасте, от 20 до 30 лет. Причины могут быть внешними (инфекционные агенты) и внутренними (хронические заболевания, наследственность).
Условно, по распространенности мышечной слабости, миастения подразделяется на следующие виды:
- Генерализованная, когда поражаются нервно-мышечные синапсы по всему организму.
- Глазная, бульбарная, когда поражаются преимущественно мышцы, локализованные на голове и шее.
- С преимущественным поражением мышц конечностей.
Данное деление относительно, так как при углубленном исследовании чаще всего выявляется поражение всех мышц, но клинические проявления миастении могут возникать только в отдельных группах мышц определенной локализации.

По характеру течения различают:
- Прогрессирующее течение миастении – когда проявления заболевания со временем становятся все тяжелее, вовлекается все большее количество мышц, терапия становится все менее эффективной.
- Ремиттирующее течение – эпизодические миастенические состояния. При данной форме состояния улучшения чередуются с обострениями.
- Миастенический криз, характерен для генерализованной формы болезни. Подобные состояния требуют срочной помощи. У больного резко нарастает слабость, возникают затруднения глотания и дыхания, что может потребовать реанимацинного пособия в виде искусственной вентиляции легких.
Клинические проявления миастении зависят от формы заболевания.
Симптомы, характерные для генерализованной формы:
- Преходящая мышечная слабость. Это первый признак, на который обращает внимание заболевший. Сначала слабость в мышцах беспокоит в вечернее время или после длительной физической работы. Потом миастения прогрессирует, и объем посильной нагрузки значительно снижается.
- Нарушается работа всей поперечно-полосатой мускулатуры. Не могут в полную силу работать мышцы рук и ног, шеи, туловища.
- Поражаются мимические мышцы.
- На фоне общей мышечной вялости сухожильные, а также периостальные рефлексы сохранены.
- Затрудненное дыхание, одышка в силу слабости дыхательной мускулатуры.
- Невозможность самообслуживания, потребность в постоянной посторонней помощи в виду выраженной мышечной слабости.
Симптомы, характерные для глазной формы:
- Птоз (или опущение век), диплопия («двоение в глазах»), косоглазие. Все эти симптомы обусловлены слабостью глазодвигательных мышц.
- Трудности при глотании, так как у пациента с миастенией поражаются мышцы глотки.
- Меняется голос, появляются нотки гнусавости, речь становится замедленной и неясной. Распознать эти признаки можно при продолжительном общении с пациентом. Зачастую во время длительной беседы за счет повышенной мышечной утомляемости возникают и нарастают речевые нарушения.
Сложность диагностики миастении связана с тем, что вышеперечисленные симптомы могут появляться и пропадать. Наиболее выражено они проявляются, когда человек занимается спортом, длительно читает или работает за компьютером. То есть в те моменты, когда поперечнополосатые мышцы задействованы больше всего. Ведь даже поддержание определенной позы или чтение требуют постоянного напряжения определенных групп мышц.
При отсутствии адекватного лечения существует риск не только инвалидизации, но и смерти. В то время, когда уровень развития медицины не позволял проводить длительную искусственную вентиляцию легких, от миастении умирали 8 из 10 заболевших. При обнаружении тревожных симптомов миастении, необходимо записаться на прием к неврологу. При необходимости специалист направит на обследование и подберет эффективную терапию.
Диагностика
Врач-невролог ставит диагноз миастения на основе жалоб, данных анамнеза, осмотра и исследований. Специалист сравнивает жалобы пациента с симптомами, характерными для этой болезни. Для подтверждения диагноза проводят диагностические исследования.
Электронейромиография при миастении является «золотым стандартом» и обязательным исследованием. Используется специальный режим ЭНМГ – «декремент-тест». При проведении обследования с помощью электрической стимуляции исследуемую мышцу заставляют сокращаться с высокой частотой. В результате при миастении или миастеническом синдроме регистрируется уменьшение интенсивности мышечного сокращения.
Прозериновая проба. Выполняется самостоятельно или после проведения декремент-теста. Прозерин — вещество, улучшающее нервно-мышечную передачу. Подкожно вводится небольшое его количество, через 30 минут после этого пациент вновь осматривается врачом или проводится повторная ЭНМГ. Проба считается положительной, если отмечается клиническое улучшение или позитивная динамика при выполнении декремент-теста.
Лабораторная диагностика. Анализ крови на содержание специфических антител к рецепторам, мышцам. Антитела выявляются далеко не во всех случаях миастении.
Компьютерная томография средостения. Используется для исключения тимомы — опухоли вилочковой железы, которая может продуцировать антитела.
Как правило, этих методов в сочетании с консультацией невролога бывает достаточно для установления диагноза.
Во время осмотра врач может провести пробы на повышенную мышечную утомляемость. Сначала на определенную группу мышц дается нагрузка, затем оценивается их состояние. При глазной форме миастении нагружают глазодвигательные мышцы, для этого больного просят в течение 30 секунд смотреть в одну точку. При жалобах на патологическую усталость мышц шеи, пациента укладывают на спину и просят держать голову поднятой в течение 1 минуты. При слабости в ногах, больному нужно сделать несколько приседаний либо походить на носочках. Для определения степени утомляемости мышц кисти и предплечья, человека просят несколько раз интенсивно согнуть и разогнуть кисть.
Миастения — что это такое. Формы и причины возникновения, симптомы и лечение миастенического синдрома
При аутоиммунном нервно-мышечном заболевании (myasthenia gravis, болезнь Эрба-Гольдфлама) нарушается физиологический механизм нейромышечной передачи, не является хроническим. Изменения при миастении зависят от антител к ацетилхолиновым рецепторам. Они уменьшают количество ацетилхолинэстеразы на синапсе.
Что такое миастения
Как происходит возникновение нервно-мышечной патологии:
- Сочленения между мышцами и нервами называются синапсами. Нервные окончания на конце синапса снабжены пузырьками, которые содержат медиатор ацетилхолин.
- С другой стороны в мышцах находятся рецепторы к медиатору.
- Когда дается команда мышце сокращаться, проходит импульс по нерву. Происходит выделение ацетилхолина, импульс соединяется с нужным рецептором.
- Миастения гравис происходит, когда блокируется передача нервного импульса. По наследству не передается, усиливается после физической нагрузки.
- При заболевании количество никотиновых рецепторов ацетилхолина в концевых пластинках мышц составляют лишь 30%.
Формы миастении
В неврологии заболеванию дали свой код по МКБ 10. Формы миастении делятся на две группы: локальные и генерализованные. Последний тип выражен избирательностью участка поражения при патогенезе: одни мышцы страдают чаще других. К примеру:
- Среди глазных мышц распространена патология, которая поднимает верхнее веко.
- В руке значительно больше других страдает трехглавая мышца плеча.
- Отдельной формой выделяют детскую миастению, признаки которой проявляются при рождении.

Миастения – глазная форма
Астеническая офтальмоплегия связана с такими недугами как лагофтальм, птоз, нарушенное движение глаз, диплопия. Эти симптомы вызывает глазная миастения, при которой происходит поражение мышечных волокон, поднимающих верхнее веко, круговой мышцы век и глазодвигательных мышц. Признаками слабости глазных мышц выступают патологическая утомляемость, способная усиливаться при:
- физической нагрузке;
- всплеске эмоций, расстройстве;
- стрессе;
- после курса антихолинэстеразных препаратов.
Миастения – генерализованная форма
Частой формой миастении является генерализованная, при которой страдают все мышцы. Сначала нарушается работа глазодвигательных мышц, потом мышечных волокон шеи и мимики. Генерализованная миастения мешает пациенту удержать голову, он делает это с огромным трудом. На лице отображается поперечная улыбка, на лбу возникают глубокие морщины. Увеличивается слюнотечение и утомляемость мышц рук и ног. Больной не может проследить за собой, плохо ходит.
Бульбарная миастения
Нарушение процессов жевания, глотания, изменение речи, истощение голоса – признаки, которыми характеризуется бульбарная форма миастении (астенический бульбарный паралич, псевдобульбарный синдром). Для заболевания характерны дизартрия (нарушение речи), дисфония (гнусавость, охриплость) и дисфагия (нарушение акта глотания), т. е. симптомы, связанные с мышцами мягкого неба и гортани, мимические мышцы, глазодвигательные. Внешние проявления: моложавость лица, улыбка «рычания», вялость мимики.
Миастенический синдром Ламберта-Итона
Данный феномен относится к разряду редких форм миастении. Синдром Ламберта-Итона – заболевание при котором нарушается процесс нервно-мышечной передачи. Состояние характеризуется быстрой утомляемостью мышц, приступами слабости, офтальмоплегией (параличом глазных мышц), миалгией, вегетативными расстройствами. Миастенический синдром может возникать при мелкоклеточном раке легкого, злокачественных образованиях, аутоиммунных заболеваниях. Пациентам с таким синдромом трудно встать из положения лежа или сидя.
Узнайте подробнее, что такоерак легких — симптомы и признаки заболевания.
Причины миастении
Миастения может быть врожденным или приобретенным заболеванием. Врожденная возникает как следствие изменения гена COLQ (мутация в генах белков, отвечающих за сокращение мышц). В возрасте 20-40 лет женщины болеют данным заболеванием чаще мужчин. При аутоиммунном процессе, направленном против ацетилхолиновых рецепторов, иммунитет человека вырабатывает антитела в мышечной ткани. Причины миастении приобретенной описаны ниже:
- опухоль вилочковой железы (тимома, тимус);
- различные аутоиммунные процессы;
- тяжелые стрессовые ситуации;
- вирусные заболевания.
Симптомы миастении
Подробней узнать про заболевание, понять, миастения – что это такое, распознать причину поможет консультация у врача-невролога, который достоверно определит признаки миастении. Миастеноподобные симптомы бывают двух типов: люди жалуются на слабость разных мышечных групп и нарушение функции нервной системы. Нижеперечисленные проблемы являются признаками заболевания:
- при повторяющихся движениях – утомляемость;
- диплопия, связанная со слабостью глазных мышц;
- птоз век;
- снижается четкость зрения;
- затрудненный процесс глотания;
- дизартрия, нечеткость в произношении;
- нарушается дыхание;
- увеличение сердцебиения;
- проблемы со стулом, диарея, запоры.
Миастения диагностика
Перед постановкой диагноза исключаются прочие заболевания, которые могут сопутствовать патологии. Самый достоверный способ диагностики – прозериновая проба. Как это происходит? Пациенту подкожно вводится лекарственный препарат прозерин. Он ненадолго улучшит функцию нервно-мышечной передачи. Диагностика миастении включает и другие способы обнаружения заболевания:
- анализ крови на антитела;
- опрос больного, клинический осмотр;
- декремент-тест (игольчатая электромиография);
- компьютерная томография вилочковой железы.
Тяжелая миастения – что это такое, симптомы и причины
Тяжелая миастения – крайне редкое аутоиммунное заболевание. На 100 тыс. человек распространенность патологии составляет около 20 случаев.
Заболевание развивается в любом возрасте. Патология также называется «псевдопаралитической», является хронической и прогрессирующей. Больные жалуются на мышечную слабость, двоение в глазах, речевые нарушения. Для постановки точного диагноза необходимо обратиться к неврологу – врачу, который лечит тяжелую миастению, пройти диагностику. Несвоевременное лечение приводит к опасным последствиям.
Что такое тяжелая миастения
Проявление миастении заключается в прогрессировании ослабления скелетных мышц и быстрой их утомляемости. Еще в 1672 году была описана клиническая картина патологии. Называться «тяжелой миастенией» заболевание стало в 1895 году. Аутоиммунный характер болезни стал известен только в 1960 году.
На сегодняшний день многочисленные исследования доказали, что симптомы при миастении связаны по причине нехватки в мышцах ацетилхолиновых рецепторов (в зонах нейромышечного комплекса). Доказательная медицина определила тяжелую форму миастении как одну из самых проверенных. Мало того, патология выступает как модель для изучения механизмов, находящихся в основе остальных аутоиммунных заболеваний.
 При слабости мышц нужно обратиться к неврологу
При слабости мышц нужно обратиться к неврологу
В возрасте от 20 до 30-ти лет, заболевание часто болеют женщины. В преклонном возрасте патология больше поражает представителей сильного пола.
Формы и признаки миастении
К симптомам тяжелой миастении относят:
- нарушение функций жевания, глотания, «гнусавую речь»;
- аномальную мышечную усталость, связанную с физическим перенапряжением;
- одышку (диспноэ) и учащенное дыхание (тахипноэ);
- двоение в глазах.
 Вид больного с тяжелой миастенией
Вид больного с тяжелой миастенией
По причине появления последнего признака, многие пациенты вначале обращаются к окулисту, а не к невропатологу. Выделяют следующие формы миастении:
- генерализованную;
- глоточнолицевую;
- глазную.
Каждая из вышеперечисленных форм характеризуется разными степенями тяжести. Миастенический криз – обострение генерализованной миастении, угрожающее жизни пациента. Криз проявляется чрезмерной мышечной слабостью, дыхательной недостаточностью, нарушением процесса глотания.
Симптомы миастенического криза возникает по причине воздействия провоцирующих факторов, таких как:
- наркоз;
- инфекции;
- перенесенные тяжелые хирургические вмешательства;
- прием препаратов, усиливающих миастению (к примеру, глюкокортикоиды);
- неправильный курс лечения (отмена иммуносупрессивных препаратов);
- стрессовые ситуации.
Причины возникновения миастении
Патология бывает приобретенной и врожденной. Последняя относится к группе генетических мутаций и возникает в генах белков, принимающих участие в сокращении мышц. Приобретенная форма развивается на протяжении жизни. Так, причиной возникновения патологии у молодых людей выступает опухоль вилочковой железы.
Аутоиммунные процессы способствуют развитию недуга. В тканях и мышцах вилочковой железы были обнаружены антитела. Это обозначает, что организм «борется сам с собой».
Частыми причинами проявления симптомов тяжелой миастении выступают:
- эмоциональный стресс;
- нарушения функций иммунной системы;
- вирусы.
Тяжелая миастения у детей проявляется очень редко. Распространенность патологии в педиатрии составляет 1-3% от общего числа заболевших.
Диагностика
К методам диагностики миастении относят:
- электронейрографию (ЭНМГ) – оценивается состояние периферической нервной системы;
- электромиографию (ЭМГ) – выявляется биоэлектрическая мышечная активность.
Кроме перечисленных методов диагностики, невролог назначает исследования состава крови и тканей мышечных волокон. Например:
- изучение электролитов, гистологического и химического строения тканей;
- биопсию мышечных тканей;
- измерение активности мышечных ферментов.
Если во время проведения диагностики возникает подозрение на врожденный характер тяжелой миастении, то пациенту рекомендуют пройти генетический анализ. Также, при диагностике проводятся другие необходимые лабораторные методы и делается проба с ингибиторами холинэстеразы.
Методы лечения
Терапия зависит от причины ее возникновения и степени проявления симптомов. Если дело в опухолевидной образовании вилочковой железы, то показано хирургическое вмешательство по удалению органа. Подобная операция называется «тимэктомия». Среди медикаментозного лечения следует отдать предпочтение препаратам с доказанной эффективностью, такими являются Калинин и Прозерин. Как вспомогательные средства, пациентам надо применять медикаменты, действие которых направлено на повышение иммунных сил организма.
Вначале заболевания врач прописывает симптоматический курс лечения такими препаратами, как:
- иммуноглобулины;
- антихолинэстеразные медикаменты;
- глюкокортикоиды;
- цитостатики.
При прогрессировании миастенических симптомов проводится экстракорпоральная гемокоррекция, во время которой очищается кровь от антител.
К остальным методам лечения тяжелой миастении относятся:
- Экстракорпоральная иммунофармакотерапия – из крови выделяют лимфоциты, снабжаются лекарственными компонентами и передаются в кровоток.
- Криофорез – процедура очистки крови от вредных веществ, благодаря применению низких температур.
- Каскадная плазменная фильтрация – самый безопасный метод гемокоррекции (кровь проходит через специальные нанофильтры и возвращается обратно в кровяное русло).
Для улучшения состояния при миастеническом кризе с дыхательной недостаточностью, проводят интубацию трахеи и трахеостомии. Для нормализации водно-электролитного баланса назначается инфузионная терапию, для этого вводят:
- физраствор;
- Дисоль;
- Ацесоль;
- витаминные растворы;
- Трисоль.
При раннем обнаружении заболевания прогноз благоприятный. Адекватно назначенные лекарства переводят миастению в стадию ремиссии, а вот прием неправильных препаратов провоцирует обострения симптомов.
Самыми опасными являются миастенические кризы, сопровождающиеся острой дыхательной недостаточностью. Именно они приводят к гибели пациентов.
Видео: как избавиться от мышечной слабости
Информация на сайте предоставлена для ознакомления, лечение требует консультации врача.

Человек замечает усталость, затруднения жевательной и глотательной функций, опущение глазного века, частичное поражение мышц лица, губ, языка, дыхательных органов. Болезнь носит быстротечный, непостоянный характер, а игнорирование лечебных организаций приводит к инвалидности, порой летальному исходу.
Миастения отличается проявлением слабости, утомленностью мышц. Провоцируется раком легкого, воспалением молочной, предстательной железы, яичника, нервной системы. Прогрессирует болезнь у женщин в 20 — 40 лет.
Распространенной причиной болезни считается:
- Простудные проявления.
- Стрессовая ситуация.
- Проблема внутренних органов.
- Низкий защитный иммунитет.
Недуг приводит к быстрой усталости, утомляемости, в результате чего наблюдается ухудшение глотательного рефлекса, появляется отдышка. Процесс на стадии болезни сопровождается потерей веса больного, появлением гнусавости, трудностью дыхания, низкой подвижностью.
Классификация
Болезнь квалифицируется как нервно-мышечное заболевание врожденного или приобретенного характера. Распространение получили локальный и генерализованный виды. В первом случае поражаются мышечные группы лица, глотки, глаза. Во втором патологическая утрата функций мышечных суставов, включая нарушение дыхания, двигательного аппарата (боли в мышцах, общая слабость, сонливость, потеря сознания, прочие недомогания).
Выражается болями шейных суставов, нарушением ориентации, жестикуляции, трудностью при глотательной процедуре. Появляется несвязное произношение, изменение контура лица, опущение века, невозможность улыбки, общения. Форма болезни проистекает в виде поражения сустава конечностей, болезненном передвижении по ступенькам, манипуляции руками.
В сущности, миастения является источником мышечной слабости, но не считается болезненным и постоянным недугом. Заболевание ею приводит к сокращению мышц и, как следствие, потере в них силы. Суть заключается в выработке так называемых антител, которые воздействуют на ткани своего же тела. Такая атака ориентирована на нервные клетки мышечных волокон, что может привести к параличу.
Осложнения
Различают опасные для жизни миастенический и холинергический кризы. Это осложнение болезни устраняется экстренной вентиляцией легких. У большинства (15%) пациентов отмечаются и опухоли вилочковой железы, не носящие злокачественный характер.
Миастения (слабость мышц) считается узкоспециализированным профилем и болезнь развивается с нарушения мышц глаза, появления боли ног, рук. Врач остеопат и неврологи отдают предпочтение медикаментозному лечению, применению плазмафереза и приему иммуноглобулина.
Обменный аппарат плазмаферез считается эффективным лечением миастенического и холинергического кризов. Эта процедура предусматривает забор дозы крови, удаление из нее плазмы (жидкой ее части), которая содержит токсичные компоненты. Клетки крови позже возвращаются в кровоток организма без плазмы. Безболезненный, безопасный мембранный плазмаферез основан на отделении плазмы, содержащей токсины, вредные активные элементы, шлаки. То есть содержащиеся в плазме табачный дым, алкоголь, наркотики, лекарства, отработанные газы авто. Они поражают сердечную систему, почки, печень, легкие и усугубляют функционирование их по очищению организма. Болезнь опасна тем, что страдает нервная система и основные органы жизнедеятельности.
Эффект улучшения состояния больного миастенией приходит после 3 — 4 сеансов плазмафереза.
Лечение обернется нулевым, если пациент станет злоупотреблять вредными привычками, нарушать режим приема предписанных лекарств.
Болезнь эта обнаружена и описана в середине XVІІ века. Распространенность составляет до 10 человек на 100 тысяч населения.



-0 Комментарий-