Содержание:
- 1 Хондрит: причины, симптомы и способы лечения
- 1.1 Почему развивается хондрит и как его лечить?
- 1.2 Причины появления
- 1.3 Виды и симптомы
- 1.4 Способы лечения
- 1.5 Перихондрит (воспаление перихондрия)
- 1.6 Общая информация
- 1.7 Что такое перихондрит?
- 1.8 Причины и факторы риска
- 1.9 Симптомы и осложнения
- 1.10 Диагностика
- 1.11 Лечение и средства терапии
- 1.12 Профилактика перихондрита
- 1.13 Костохондрит: что это?
- 1.14 Реберный хондрит (синдром Титце)
Хондрит: причины, симптомы и способы лечения
Почему развивается хондрит и как его лечить?
Хондрит — это воспаление хрящевой ткани. Обычно заболевание локализуется в области носовой перегородки, наружного уха, гортани и коленного сустава. Однако чаще всего выявляется реберный хондрит. Заболевание протекает медленно, но иногда очаг поражения разрастается до огромных размеров, требуя оперативного хирургического вмешательства.
Причины появления
Основной причиной хондрита, как считается, могут стать осложнения инфекционных заболеваний. Возбудителями хондрита являются золотистый стафилококк, синегнойная палочка, пневмококк и прочие болезнетворные микроорганизмы и вирусы. Они проникают извне через различные порезы и ранки или попадают в надхрящницу с потоком крови из очага инфекции, находящегося в организме. Но есть и другие причины развития хондрита. К ним относятся:
- травмы хряща, причем от глубоких порезов до мелких царапин (например, повреждение в области уха может вызвать хондрит ушной раковины);
- наличие фурункулов, экзем и прочих воспалительных процессов;
- ожоги и обморожения;
- бесконтрольное применение медикаментов;
- осложнения при таких заболеваниях, как сахарный диабет, бронхиальная астма, туберкулез, ревматоидный артрит и др.;
- укусы пчел, ос и прочих насекомых;
- некачественное проведение косметических процедур;
- отсутствие личной гигиены.
Виды и симптомы
В медицине различают несколько видов заболевания, разделяющихся по степени тяжести:
- Серозный хондрит возникает при поражении хрящевых тканей. Чаще всего он протекает в легкой форме, но при отсутствии своевременного лечения способен трансформироваться в гнойный тип.
- Гнойный хондрит имеет широкий очаг поражения, захватывая весь хрящик. В запущенных случаях возникает риск серьезной деформации пораженного органа.
 Кроме того, болезнь разделяют на первичный и вторичный типы. Первичный тип возникает на фоне травмы хряща. Вторичный тип болезни подразумевает развитие воспаления при любом поражении хряща или попадании инфекции.
Кроме того, болезнь разделяют на первичный и вторичный типы. Первичный тип возникает на фоне травмы хряща. Вторичный тип болезни подразумевает развитие воспаления при любом поражении хряща или попадании инфекции.
Симптомы болезни зависят от участка поражения:
- Реберный хондрит проявляется острой болью при любом движении грудной клетки, а также во время глубокого вдоха. Кожный покров краснеет, появляется небольшая отечность.
- Хондрит коленного сустава проявляется небольшой болью при пальпации, отечностью и возникновением хрустящих звуков при движении ногой.
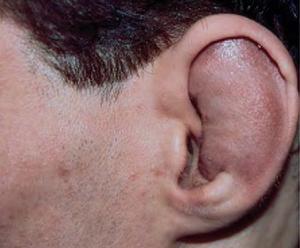
- Патология ушной раковины характеризуется отечностью и посинением кожи в области уха. Болевые ощущения незначительны, однако заболевание нередко сопровождается повышением температуры, приступами тошноты, слабостью и потерей аппетита.
- Если поражается носовая перегородка, то возникает деформация носа, сопровождающаяся болезненными ощущениями и постоянной заложенностью.
- Патология гортани вызывает расстройство дыхания, отечность хрящевой ткани, возникновение гнойника. При этом становится трудно глотать, человек чувствует слабость и отсутствие аппетита.
Способы лечения
Хондрит достаточно просто диагностировать, так как болезнь сопровождается определенными симптомами. Однако врач может назначить дополнительные обследования для более детального изучения патологии, выявления деформаций, определения риска возникновения осложнений. Для этого пациент проходит такие виды диагностических мероприятий, как:
- анализ крови;
- рентген;
- ларингоскопия;
- риноскопия;
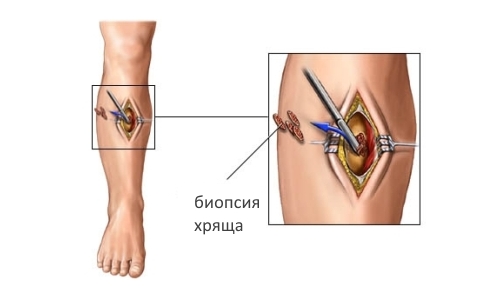
- биопсия хряща;
- МРТ.
В зависимости от локализации воспаленного хряща врач устанавливает способ устранения болезни. Чтобы устранить инфекцию и снять болевой синдром, пациенту прописывают нестероидные препараты, иммунодепрессанты или анальгезирующие средства.
На начальных стадиях воспаления хряща в области ребра или коленного сустава эффективны электрофорез, лазерное лечение, УФ-облучение, УВЧ-терапия. А для скорейшего выздоровления пациенту назначают различные физиотерапевтические процедуры.
При воспалении в области уха или носа патологию нередко можно лечить народными средствами. Для этого применяют компрессы и примочки из отвара лечебных растений.
Однако использование домашних рецептов необходимо согласовать с лечащим врачом.
Хирургическое вмешательство предусматривает удаление пораженной хрящевой ткани во время операции.
Чтобы не произошло рецидива, необходимо придерживаться простых правил во время реабилитационного периода.
- Во-первых, не допускать травмирования ребер, колен, носовой перегородки, ушной раковины и гортани.
- Во-вторых, после лечения принимать только те медикаменты, которые назначил врач.
Не заниматься самолечением, а все народные рецепты согласовывать с доктором. В-третьих, регулярно проходить медицинское обследование и своевременно лечить все заболевания, которые способны вызвать хондрит. Особое внимание стоит уделить инфекционным болезням.
Перихондрит (воспаление перихондрия)
Общая информация
Перихондрит — это воспаление слоя соединительной ткани (надхрящницы), которая охватывает и питает большую часть хряща в нашем организме.
Обычно, когда мы говорим о перихондрите, речь идет о воспалительном процессе с участием хрящевых компонентов ушной раковины.
Перихондрит наружной части уха часто является вторичным по отношению к воспалению окружающих тканей (например, отит, травмы, дерматит и т. д.) и, если пренебречь им, он может осложниться и привести к деформирующим рубцам.
В терапии перихондрита в основном используются лекарства, направленные на устранение первопричины.
Что такое перихондрит?
Перихондрит — это воспалительный процесс, который поражает перихондрий (надхрящницу), то есть слой плотной волокнистой соединительной ткани, которая покрывает хрящи и обеспечивает их питанием.
Обычно, когда используется термин «перихондрит», имеется в виду воспаление перихондрия наружной части уха (ушной раковины).
Что такое перихондрий (надхрящница)?
- Перихондрий представляет собой слой компактной волокнистой соединительной ткани, богатой коллагеном, кровеносными сосудами и нервными окончаниями.
- Перихондрий, как своего рода броня, окружает большинство хрящевых структур тела, за исключением суставных поверхностей.
- Питательный обмен хрящевых клеток зависит от перихондрия. В хрящевой ткани нет кровеносных сосудов.
Причины и факторы риска
Каковы основные причины перикондрита?
Обычно перихондрит представляет собой воспаление, вторичное к воспалительному процессу, происходящему из окружающих тканей. В свою очередь, воспаление может распространяться и затрагивать нижележащий хрящ (хондрит).
Наиболее распространенной формой болезни является перихондрит наружного уха. Фактически, учитывая конкретное положение, перихондрий предсердия предрасположен к дерматозам, травмам, укусам насекомых, инфекциям и ожогам, которые могут вызывать и/или поддерживать воспаление.
Причины перхондрита наружного уха
Перихондрит наружного уха в основном обусловлен:
- травмой;
- наружным отитом;
- экземой и другими дерматозами (например, контактный дерматит из-за длительного использования местных препаратов, опоясывающий лишай, псориаз и т. д.);
- фурункулами внутри ушной раковины;
- укусами насекомых;
- инфекциями (примечание: основными инфекционными агентами, которые подвергаются сомнению, являются Staphylococcus aureus и Pseudomonas aeruginosa);
- разрезы или перфорации хрящевой ткани (вторичные, например, пирсинг);
- отопластика и хирургия среднего уха;
- ожоги;
- суперинфекция отогематомы.
Особенно подвержены риску развития перихондрита люди с системными воспалительными заболеваниями или ослабленной иммунной системой.
Воспаление перихондрия наружного уха обнаруживается прежде всего в связи со следующими патологиями:
Перихондрит гортани
Воспаление перихондрия гортани проявляется как осложнение острого ларингита. Эта форма перихондрита возникает во время инфекционных заболеваний (особенно брюшного тифа и туберкулеза) или в результате поражений гортани.
Симптомы и осложнения
Как проявляется перихондрит?
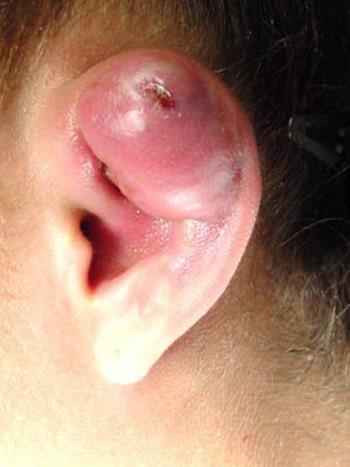
В общем, перихондрит проявляется гиперемией, болью и припухлостью вовлеченной части (см. фото). Впоследствии может возникнуть лихорадка и образование гноя между хрящом и слоем соединительной ткани (т. е. перихондрием).
Если скопление гнойного материала уменьшает или прерывает поступление крови и питательных веществ в хрящ, может произойти отделение перихондрия с обеих сторон от хрящевой ткани. Это явление может привести к аваскулярному некрозу, то есть к разрушению и деформации области, пораженной перихондритом, в течение нескольких недель.
Первые признаки перихондрита наружного уха
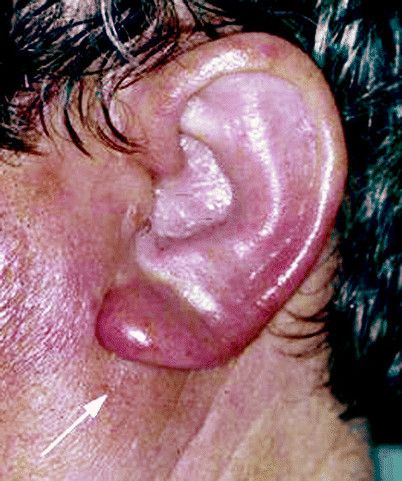
Перихондрит наружного уха обычно начинается с:
- диффузного отека (примечание: отек уха может свести на нет рельефы (см. фото));
- очень сильных и постоянных болей в ушной раковине и в околосуставных тканях;
- покраснения;
- лихорадки (часто температура тела очень высокая).
В некоторых случаях воспаление проявляется гнойным абсцессом, который имеет тенденцию образовываться между перихондрием и нижележащим хрящом.
При неправильном лечении, перихондрит может перерасти в аваскулярный некроз, который приведет к деформации хрящевого скелета ушной раковины; в простонародье это заболевание известно как “гематома ушной раковины” (см. фото выше).
Возможные осложнения перихондрита
- Воспаление перихондрия может перерасти в хондрит (воспаление хряща), осложняя клиническую картину.
- Перихондрит наружного уха может быть разрушительным: хрящевой некроз может деформировать часть, участвующую в патологическом процессе.
- Воспаление перихондрия также может повторяться (рецидивировать) и долго длиться (становиться хроническим).
Диагностика
Диагноз перихондрита в основном основан на объективном осмотре (осмотр и физикальное обследование оториноларингологом). На самом деле, посещение врача обычно достаточно, чтобы распознать воспаление перихондрия.
Для того чтобы установить наличие инфекции, можно провести культуральный тест секреций или материалов, взятых из места перихондрита, для правильной идентификации возбудителя и наиболее эффективного лекарственного средства для его уничтожения.
Если этиология не является инфекционной, пациенты должны пройти ревматологическое обследование, чтобы установить наличие васкулита или других патологий.
Лечение и средства терапии
Перихондрит никогда не следует недооценивать, так как воспаление может распространяться и повредить окружающие структуры.
Например, в случае поражения наружного уха, воспаление перихондрия может иметь выраженные рубцевания и привести к закрытию слухового прохода или деформации ушной раковины. Поэтому не исключено, что перихондрит может нарушить слух.
Медикаментозная терапия перихондрита
Если перихондрит спровоцирован инфекцией, врач может назначить пероральную терапию на основе антибиотиков, выбранных в зависимости от тяжести заболевания и бактерий, вовлеченных в процесс. Лечение должно быть начато как можно раньше, чтобы избежать перерастания воспаления в хрящевой некроз, который требует хирургического лечения с удалением некротических тканей и коррекцией рубцов.
Таким образом, пациенты с диффузным воспалением всей ушной раковины могут лечиться вначале антибиотиками на эмпирической основе (например, фторхинолонами).
Независимо от наличия гноя, врач назначит вам антибиотики. Левахин (левофлоксацин) является распространенным фторхинолоновым антибиотиком для лечения перихондрита. Однако второй антибиотик, такой как тобрамицин, может быть назначен для длительного приема и более агрессивного лечения, если в этом будет необходимость. Выбор антибиотика будет изменен, в зависимости от результатов теста на культуру и антибиограммы.
Также могут быть назначены системные кортикостероиды для снятия воспаления перихондрия и анальгетики, чтобы облегчить боль.
Другие терапевтические варианты
В зависимости от причины воспаления перихондрия лечение может дополняться различными терапевтическими мерами. Например, если присутствуют какие-либо инородные тела, такие как серьги, пирсинг или осколок(ки), врач может удалить их и посоветовать применение горячих компрессов, чтобы попытаться устранить любые абсцессы.
Нужна ли операция при перихондрите?
Лечение перихондрита может включать хирургическое вмешательство, если необходимо:
- Слить любой гнойный материал: при наличии перихондриального абсцесса (скопления гноя) врач может сделать надрез, чтобы помочь освободиться от скопившегося гноя, позволяя крови течь обратно в хрящ. В течение следующих 24-72 часов на месте надреза остается небольшая дренажная трубка;
- Предотвратить или устранить деформирующие последствия осложнений: для правильного заживления перихондрита наружного уха врач может наложить шов от перихондрия к хрящу. Эта операция выполняется, чтобы избежать деформации ушной раковины.
Прогноз перихондрита хороший, если лечится быстро; как правило, ожидается полное восстановление уха.
Профилактика перихондрита
Иногда предотвратить перихондрит невозможно, как в случае случайных травм. Однако, вы можете увеличить риск развития перихондрита, имея больше пирсингов в непосредственной близости в верхнем ухе. Делая пирсинг уха на мочке, вы можете значительно снизить риск осложнений, связанных с пирсингом уха.
Костохондрит: что это?

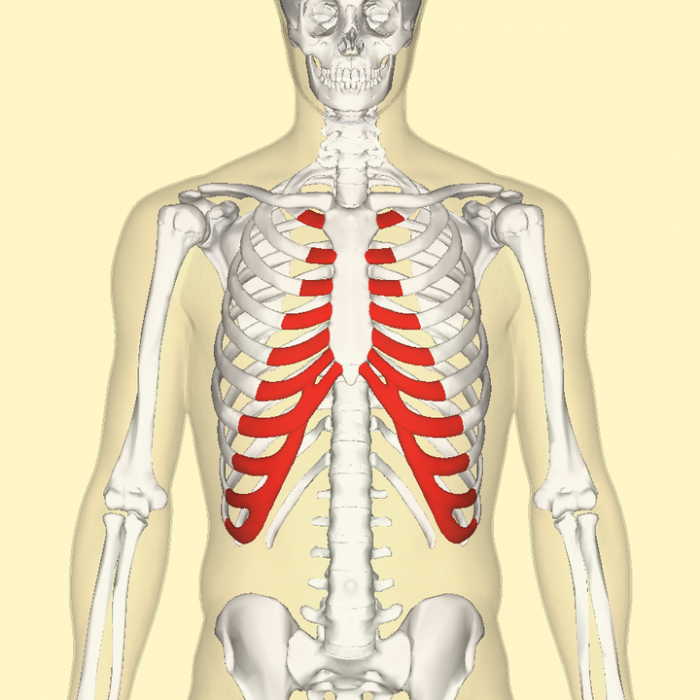
Костохондрит (реберный хондрит, грудино-реберный синдром, межреберная невралгия) — заболевание, проявляющееся воспалением хрящей, соединяющих ребра и грудину. Данная патология является самой распространенной и не опасной причиной болевого синдрома в области груди.
Многие пациенты путают два похожих заболевания: костохондрит и синдром Титце — болезненность и утолщение передних концов второго, третьего и четвертого ребра. В отличие от костохондрита, синдром Титца с одинаковой частотой обнаруживается и у мужчин, и у женщин. Отличительная особенность данного синдрома — формирование болезненной припухлости размером в 3-4 см, чего никогда не обнаруживается при костохондрите.
Этиология заболевания неизвестна, зачастую врачи связывают развитие костохондрита с артритами, инфекционными процессами, даже онкологией. Много внимания уделяют факту существования травм грудной области в анамнезе и регулярному повышению физической нагрузки.
В настоящее время существуют три основные теории развития костохондрита, имеющие для врачей равнозначное значение:
- Травматическая, то есть хрящи могут повреждаться при механической перегрузке, в результате чего происходит травматизация и воспаление хрящевой ткани.
- Алиментарно-дистрофическая теория, при которой костохондрит образуется в результате нарушения обмена основных витаминов и кальция, приводящие к дегенерации хряща.
- Инфекционно-аллергическая, которая связана с частыми инфекционными заболеваниями и снижением иммунитета.
Каждая из теорий имеет право на существование, но ни одна из них полностью не объясняет процесс формирования костохондрита. Скорее всего, действует целая совокупность факторов, вызывающих развитие данной патологии.
Костохондрит дает довольно расплывчатую симптоматику:
- Тупая боль в области грудины, которая усиливается при движении, чихании, кашле, вдохе;
- Может присоединиться одышка;
- Болезненность при пальпации грудной клетки;
- Болевой синдром может напоминать приступ стенокардии или ишемическую болезнь сердца;
- В единичных случаях могут наблюдаться кожные изменения в области воспаления:
- Покраснение, местно повышается температура, наблюдается небольшой отек;
- Довольно часто присоединяются психологические симптомы: страх, депрессия, повышенная тревожность.
При появлении первых симптомов костохондрита необходимо обратиться к специалисту, который правильно оценит развившуюся клиническую картину, поможет исключить более серьезную патологию: заболевания сердца, грыжу грудного отдела.
Лечение костохондрита

На сегодняшний момент не существует единой стратегии лечения костохондрита. Большую роль играет опыт врача, выраженность клинической симптоматики, общее состояние пациента, в том числе его психологическая характеристика, так как многие пациенты довольно плохо переносят боль, что вызывает развитие депрессии, нарушает сон, повышается общая тревожность и ухудшается эмоциональный фон.
В любом случае, при появлении первых симптомов костохондрита, лечение проводится консервативное. В период обострения рекомендуется покой и избегать тяжелых физических нагрузок. Местно назначают тепловые компрессы, мази с НПВС. Хороший эффект дают инъекции кортикостероидов. Огромную роль играет назначение мягкой мануальной терапии и массажа.
Серьезность заболевания
Костохондрит сам по себе не вызывает осложнений и не является опасным заболеванием. Однако под его маской могут скрываться более серьезные патологические процессы, в том числе — болезни сердца. Поэтому, оценить тяжесть клинической картины и поставить правильный диагноз может только специалист.
Почему Вам стоит прийти именно к нам?
- Нам доверяют, так как наши специалисты имеют большой авторитет среди российских и зарубежных коллег;
- Приоритет нашей работы — оптимальная организация лечения и восстановления пациентов с заболеваниями опорно-двигательной системы;
- Мы используем комплексный подход в лечении, комбинируя высокотехнологичные методы реабилитации и личный опыт специалистов;
- Мы постоянно внедряем новые, перспективные технологии.
| Наименование услуги | Время процедуры | Стоимость, руб. |
|---|---|---|
| Прием травматолога-ортопеда первичный | 30 минут | 1700 |
| Прием травматолога-ортопеда повторный | 30 минут | 1200 |
Запись в Пресненский центр: +7 (495) 255-36-36
Адрес: М. 1905 года, ул. 1905 года, д. 7 стр. 1
Наши специалисты



| Клиника соответствует стандартам качества ISO 9001:2008 | |
| Победитель премии 2017 — Права потребителей и качество обслуживания | |
 |
Победитель конкурса Клиника года 2016 |
 |
Победитель премии Спорт и Россия 2017 |
Скачайте наше мобильное приложение Panacea 

Имеются противопоказания, необходимо проконсультироваться со специалистом.
Информация, размещенная на сайте, не является публичной офертой. Актуальную информацию о ценах, акциях и предложениях уточняйте по телефону.
- Наши контакты
- Наша команда
- О центрах
- Цены
- Система скидок
- Справочник
- Диагностика
- Лечение
- Истории пациентов
Открытая КлиникаВсе клиники сети Медико-реабилитационные центры:
Знаем, объясняем, лечим!
Спасибо за обращение в Открытую клинику! Операторы колл-центра свяжутся с вами в ближайшее время
Реберный хондрит (синдром Титце)
Статья посвящена знакомству читателей с необычной болезнью «реберный хондрит», она рассказывает об истоках ее возникновения, о главных причинах этого недуга, об основных симптомах проявления, способах диагностирования и необходимых лечебных процедурах.

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Получайте пропуск и приезжайте к нам!
Только с 1 по 10 июня! Записывайтесь сейчас!
Реберный хондрит, который еще часто именуют синдромом Титце, представляет собой заболевание хрящевой ткани в зоне соединения ребер с грудной клеткой. При надавливании на участки воспаления пальцами наблюдается значительная степень болезненности. Данное заболевание можно отнести к непрогрессирующим болезням, которые с течением времени проходят сами по себе. Природа этого заболевания не выяснена в настоящий момент.
Реберный хондрит проявляется в виде боли в грудной клетке, чаще всего возникающей у детей и подростков; боль составляет 10-30 процентов всех неприятных ощущений на этот период.
Данное заболевание может наблюдаться и во взрослом периоде и имеет такие же симптомы. Однако неприятные ощущения у взрослого населения могут быть связаны с другими заболеваниями, более серьезными, связанными с заболеваниями сердца. Чтобы исключить эту причину, необходимо пройти тщательный осмотр, сдать медицинские анализы и сделать электрокардиограмму. После всех этих обследований, которые исключат кардиологические отклонения, можно говорить о присутствии реберного хондрита. Замечено, что лица женского пола среди старшего поколения несколько чаще подвергаются данной болезни.
Обобщая, можно заключить, что данная патология характеризуется воспалительным характером. Реберный хондрит встречается нечасто, симптоматика имеет связь с болью в области груди и разрастанием хрящевой ткани в районе второго и третьего ребер. Болевые ощущения возникают неожиданно и сильно отдают в плечо. Болезнь, как правило, поражает взрослое население молодого возраста, независимо от пола. Чаще всего эта болезнь поражает спортсменов или людей, имеющих по роду деятельности большие физические нагрузки.
Реберный хондрит представляет собой воспалительное заболевание хряща, которое проявляется по неизвестной никому причине. Как полагают, главными провоцирующими факторами являются острые респираторные инфекции, повреждения грудной клетки. Реберный хондрит может проявиться у людей, злоупотребляющих наркотическими средствами. Также данная болезнь наблюдается после проведенных операций на груди, в результате которых измененная хрящевая оболочка и нарушенное кровообращение становятся неотъемлемыми факторами риска.
Чтобы правильно диагностировать синдром Титце, необходимо учитывать специфику проявления его симптомов. Появление данной патологии связано с большими перегрузками позвоночника, незначительными травмами, инфекциями дыхательных путей верхнего отдела.
Ощущения боли возникают в районе грудной клетки, в передней ее части, и начинаются, как правило, с резкой боли. Она распространяется в левую сторону грудной клетки и немного книзу.
Чаще всего боль наблюдается в районе 4, 5, 6 ребер. Она обостряется при вдохе и активных движениях туловища. В пассивном состоянии и при поверхностном дыхании такая боль немного отступает.
При обследовании, нажатии на места воспаления пальцами боль резко проявляется. Это один из главных симптомов данной болезни. При отсутствии подобных признаков можно исключить реберный хондрит.
После проведенной оперативного вмешательства на грудную клетку наблюдается некоторое воспаление, отек и покраснение в месте раны.
Очень часто проявления хондрита можно спутать с такими проявлениями, при которых необходима срочная помощь медицинского персонала:
- Тяжелое дыхание;
- Лихорадка;
- Симптомы заболевания инфекционного генеза (покраснение, гиперемия в местах соединения ребер);
- Повышенное потоотделение и тошнота;
- Боль в области груди, не имеющая определенных границ;
- Обострение боли в процессе лечения.
Диагностика
Диагностирование болезни связано с изучением медицинской карты больного и предполагает его наружный осмотр. При надавливании пальцами на область 4, 5, 6 ребер можно обнаружить неприятные ощущения в виде боли.
Применение методов магнитно-резонансной томографии, рентгенографии не имеют смысла. Такие методы обследования получают широкое распространение при подозрении на иные предполагаемые причины боли в груди, такие, как заболевания легочной системы, онкологические патологии и другие. Взятие у пациента анализов и проведение ЭКГ нужны для того, чтобы исключить заболевания сердечной этиологии или возможные инфекции.
При окончательно установленном диагнозе пациенту назначают на небольшой промежуток времени НПВС, физиотерапевтические процедуры, избегание повышенных нагрузок на организм, проведение процедур блокады в район особых болевых ощущений.




-0 Комментарий-