Содержание:
- 1 Ахондроплазия — причины, симптомы, лечение
- 1.1 Ахондроплазия
- 1.2 Общая характеристика и симптомы ахондроплазии
- 1.3 Причины развития патологии
- 1.4 Диагностика ахондроплазии до рождения
- 1.5 Лечение ахондроплазии
- 1.6 Можно ли предотвратить заболевание?
- 1.7 Исследования, направленные на выявление причин ахондроплазии
- 1.8 Ахондроплазия (карликовость): симптомы, диагностика, лечение
- 1.9 Что такое ахондроплазия
- 1.10 Причины возникновения
- 1.11 Ахондроплазия — причины, симптомы, лечение
- 1.12 Ахондроплазия — что это за заболевание?
- 1.13 Ахондроплазия — что это за расстройство?
- 1.14 Ахондроплазия — что это?
- 1.15 Ахондроплазия — причины
- 1.16 Ахондроплазия — симптомы
- 1.17 Ахондроплазия — лечение
- 1.18 Ахондроплазия
- 1.19 Диагностика
- 1.20 Профилактика
- 1.21 Причины возникновения ахондроплазии и особенности генетики
- 1.22 Почему появляется заболевание
- 1.23 Характерные признаки
- 1.24 Проведение диагностики
- 1.25 Методы терапии
- 1.26 Ахондроплазия
- 1.27 Классификация
- 1.28 Симптоматика
- 1.29 Диагностика
- 1.30 Осложнения
- 1.31 Профилактика
- 1.32 Что такое ахондроплазия
- 1.33 🏥 Ахондроплазия: причины, симптомы и диагноз 2020
- 1.34 Что такое ахондроплазия?
- 1.35 Что вызывает ахондроплазию?
- 1.36 Наследуется ли ахондроплазия?
- 1.37 Каковы симптомы ахондроплазии?
- 1.38 Ахондроплазия — описание, причины, симптомы (признаки), лечение.
- 1.39 Краткое описание
- 1.40 Симптомы (признаки)
Ахондроплазия — причины, симптомы, лечение
Ахондроплазия
Ахондроплазия (диафизарная аплазия, врожденная хондродистрофия) представляет собой генетическое заболевание, следствием которого является нарушение роста костной ткани. Это одна из наиболее часто встречающихся разновидностей карликовости. Судить о наличии у ребенка данной патологии можно уже с момента рождения.

Точные причины заболевания неизвестны, однако приблизительно в 80-90% случаев оно является следствием новых генных мутаций и встречается примерно у одного из каждых 25 000 новорожденных, вне зависимости от расы и пола.
Тот факт, что эта патология отражалась еще в древнеегипетском искусстве, делает ее одним из наиболее древних врожденных дефектов, зарегистрированных в истории человечества.
Общая характеристика и симптомы ахондроплазии
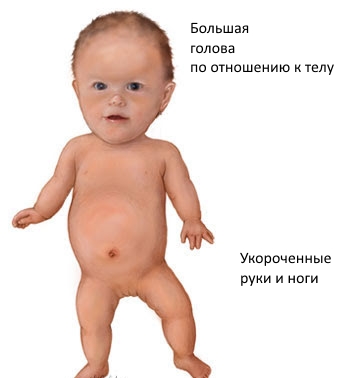
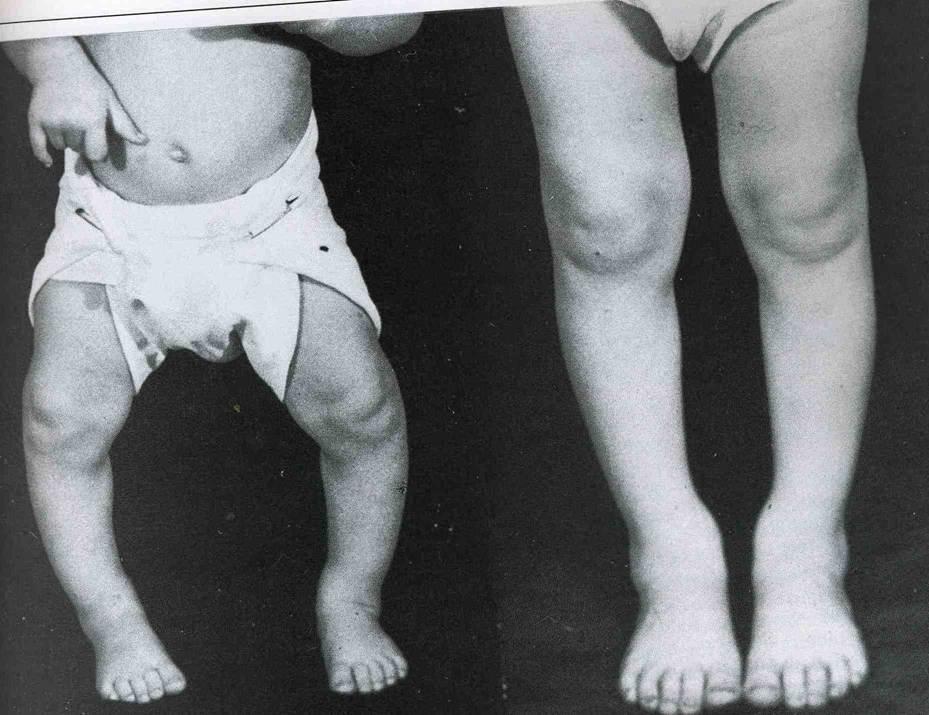
Ахондроплазия является наиболее распространенным из врожденных дефектов, которые характеризуются неправильными пропорциями тела: у страдающих этим заболеванием людей имеются признаки относительной макроцефалии (лоб выдается вперед, а спинка носа плоская), руки и ноги очень короткие, при этом ноги и позвоночник деформированы, плечевые и бедренные кости укорочены больше, чем лучевые, а торс имеет почти нормальные размеры.
Иногда большая голова является отражением гидроцефалии – наличия излишка жидкости в мозгу – и требует хирургического вмешательства. Ладони у больных ахондроплазией маленькие с короткими, толстыми пальцами. Между средним и безымянным пальцами есть некоторое расстояние (рука-трезубец).
В большинстве случаев, люди, достигнув взрослого возраста, имеют рост не более 120-130 см.
Перед тем как больной ахондроплазией ребенок начинает ходить, у него нередко образуется маленький горб в верхней части позвоночника (кифоз), который потом исчезает. Обусловлено это плохим мышечным тонусом.
Причины развития патологии
Причиной ахондроплазии является аномальный ген, который локализуется в одной из хромосом 4-й пары.
В некоторых случаях ребенок наследует ахондроплазию от одного из родителей, имеющего это заболевание. Однако более чем в 80% случаев причиной ахондроплазии является не наследственность, а следствие новой мутации (изменения), происходящей в яйце или в сперматозоиде, из которых образовался эмбрион.
Родители малыша с ахондроплазией, возникшей в результате новой мутации, обычно нормального роста. При этом, как правило, других детей с ахондроплазией у них нет, и вероятность того, что родится еще один ребенок с такой аномалией, чрезвычайно мала.
Генетики заметили, что часто причиной ахондроплазии становится отцовство в возрасте старше среднего (от 40 лет): это увеличивает риск иметь детей как с данной патологией, так и с некоторыми другими аутосомно-доминантными болезнями, которые вызываются новыми мутациями.
Люди с ахондроплазией, которая вызвана новой мутацией, передают это заболевание своим детям по вышеописанному принципу.
Диагностика ахондроплазии до рождения
В 1994 г. исследователи изучали генетику ахондроплазии и идентифицировали ген, ответственный за появление данной болезни. Это открытие позволило создать чрезвычайно точные пренатальные тесты, при помощи которых можно диагностировать или исключить возможность развития ахондроплазии.
Семьям, желающим завести ребенка, предлагается пройти такое тестирование, если у обоих родителей имеет место данная патология, поскольку в таких случаях каждый четвертый ребенок наследует по одному аномальному гену от каждого из родителей и в результате получает несовместимую с жизнью форму болезни. После рождения такой вид болезни диагностируется при проведении медицинского осмотра и рентгеновского исследования.
Лечение ахондроплазии
На сегодняшний день способа нормализовать развитие скелета детей с данным врожденным нарушением не существует. В нескольких медицинских центрах проводится оценка эффективности использования гормона роста человека для лечения детей с ахондроплазией.
Больше того, имеются данные, согласно которым у некоторых детей, получающих гормон роста, отмечается незначительное увеличение роста. Однако пока что остается неизвестным, даст ли такое лечение заметный эффект, и будут ли эти дети заметно выше ростом, когда станут взрослыми.
Также рост больного ахондроплазией можно увеличить на 20-30 см при помощи хирургической операции, направленной на удлинение костей нижних конечностей, но такие методики требуют длительного лечения и могут иметь много осложнений в будущем. Кроме того, подобное хирургическое вмешательство может быть выполнено исключительно в медицинских центрах, имеющих большой опыт проведения аналогичных процедур. Поэтому к такому способу лечения прибегают крайне редко.

Можно ли предотвратить заболевание?
Генетика ахондроплазии до конца не изучена, и в большинстве случаев нет никакой возможности предотвратить недуг, поскольку случаи его возникновения являются результатом полностью непредсказуемых генных мутаций, в том числе у родителей, которые сами этих мутаций не имеют.
Если же у пары такая мутация есть, генетическая консультация может помочь принять решение по поводу планирования семьи, которое будет основываться на всей имеющейся информации о заболевании.
Исследования, направленные на выявление причин ахондроплазии
Как указывалось выше, ученые при изучении генетики ахондроплазии идентифицировали ген и конкретную мутацию в нем, которая является причиной болезни. Подвергающийся изменениям ген принадлежит к семейству генов, которые производят белки, являющиеся так называемыми рецепторами фактора роста фибробласта. Недавно была найдена связь между ними и несколькими скелетными нарушениями.
Сейчас проводятся исследования, цель которых – выяснить, как этот неправильно образованный белок фактически вызывает характерные для данной патологии скелета дефекты, что в конечном счете поможет найти способ лечения этого расстройства.
Ахондроплазия (карликовость): симптомы, диагностика, лечение
Деформация ахондроплазия (карликовость) – следствие мутации генов. В основе лежит генетический фактор, и когда он проявит себя, никто не знает. У 80% больных родители имеют нормальный рост. В мире известно около 200 заболеваний, которые вызывают карликовость, но наиболее распространенных два – гипофизарная карликовость и ахондроплазия. Первое лечится приемом гормона роста, а при втором проводят комплексное операционное вмешательство. Это дает возможность увеличить рост на 25-30 см, поэтому операция пользуется успехом среди п ациентов.
Диагноз ахондроплазия (карликовость) успешно лечится в клинике современных ортопедических технологий Ладистен .
Что такое ахондроплазия
Это врожденное заболевание, которое вызывает мутация гена FGFR3. Кости начинают расти неправильно, не развиваются в длину, скелет человека приобретает диспропорцию, нарушаются внешние черты лица. Деформация ахондроплазия (карликовость) имеет самый главный признак – маленький рост около 125-130 см и короткие кон ечности.
Причины возникновения
Причина одна – генетический фактор. Но деформация ахондроплазия (карликовость) включает некоторые факторы риска:
- возраст родителей. Особенно это касается отца. Если папе далеко за 40, риск мутации возрастает;
- кислородное голодание плода в последние месяцы беременности или при родах;
- наличие у родителей мутированног о гена.
Важно понимать, что коварность ахондроплазии заключается в психологических проблемах. В остальном, умственное и интеллектуальное развитие маленьких людей абсолютно нормальное, а сам диагноз ахондроплазия (карликовость) уже много лет успешно лечится операциями.
Патология ахондроплазия (карликовость) заметна еще в утробе на УЗИ. Руки и ноги не развиваются. Сразу после рождения у младенца проявляются такие признаки:
- очень крупная голова;
- руки заканчиваются в районе пупка, ноги короткие;
- лоб выпуклый, а задний отдел черепа увеличен;
- большое расстояние между глазами, они находятся далеко в орбитах;
- живот сильно выступает вперед;
- очень широкие стопы и ладони.
Определить точно наличие патологии помогает осмотр врача.
![]()
![]()
Как определить
Диагностика ахондроплазии
После осмотра проводят рентгенографию и томографию. Генетический анализ обычно делают перед беременностью или во время скрининга. После рождения ребенка, диагноз можно поставить по внешним признакам и результатам рентгенографии. Патология ахондроплазия (карликовость) диагностируется легко, но лечится трудно. Иногда применяют гормон роста, но метод дает относительные результаты. Регулярно проводятся новые исследования и разрабатываются новые препараты. Некоторые даже показывают положительный эффект на животных. Но пока единственным действенным методом лечения выступает операция по удлинению костей.
Можно ли жить с ахондроплазией?
Этот вопрос носит больше философский характер
Миллионы людей живут с карликовостью, успешно заводят семьи и детей. Есть тысячи способов преодолеть собственные комплексы, а к физическому состоянию карлики просто привыкают. Поэтому, с одной стороны, диагноз ахондроплазия (карликовость) – не приговор. Но другая сторона медали говорит сама за себя. Жить с этим или бороться – сложный моральный выбор. Но опрос пациентов с ахондроплазией перед лечением и после его окончания, при всем многообразии мнений, дает однозначный ответ: увеличение роста необходимо!
Патология вызывает дискомфорт
Физический. Невозможность дотянуться до предмета, расположенного высоко; Физиологический. У маленьких людей наблюдается апноэ и глухота, как следствие болезни. Может развиваться недержание мочи и кала, снижение либидо; Психологический. Комплексы по поводу собственного роста, тяжелая адаптация в обществе, особенно у детей. Около 80% больных ахондроплазией страдают различными социофобиями.
Ахондроплазия — причины, симптомы, лечение
Этиология и встречаемость ахондроплазии. Ахондроплазия (MIM №100800), наиболее частая причина карликовости, — аутосомно-доминантное заболевание, вызываемое специфическими мутациями в гене FGFR3; две мутации, 1138G>A (>98%) и 1138G>C (1-2%), встречаются более чем в 99% случаев ахондроплазии, обе приводят к замене Gly380Arg. Ахондроплазия встречается с частотой 1 на 15 000-40 000 живорожденных во всех этнических группах.
Патогенез ахондроплазии
FGFR3 — трансмембранный рецептор тирозинкиназы, связывающийся с FGF. Связь FGF с внеклеточной областью FGFR3 активизирует внутриклеточный домен рецептора и запускает сигнальную последовательность. В эндохондральных костях активация FGFR3 тормозит пролиферацию хондроцитов в ростовой пластинке, таким образом помогая координировать рост и дифференцировку хондроцитов с ростом и дифференцировкой клеток-предшественниц кости.
Связанные с ахондроплазией мутации FGFR3 — мутации усиления функции, вызывающие лиганд-независимую активацию белка FGFR3. Такая постоянная активизация белка FGFR3 неправильно тормозит пролиферацию хондроцитов в ростовой пластинке и приводит к укорочению длинных трубчатых костей, а также аномальному формированию других костей.
Гуанин в позиции 1138 в гене FGFR3 — один из наиболее мутирующих нуклеотидов, идентифицированных во всех генах человека. Мутация этого нуклеотида встречается почти в 100% случаев ахондроплазии; при этом более 80% пациентов имеют новую мутацию. Новые мутации гуанина в 1138 положении гена FGFR3 происходят исключительно в отцовских половых клетках, и их частота увеличивается с возрастом отца (>35 лет).
Фенотип и развитие ахондроплазии
У пациентов с ахондроплазией при рождении отмечают ризомелическое укорочение рук и ног, сравнительно длинное и узкое туловище, кисти рук в форме трезубца и макроцефалию с гипоплазией средней трети лица и выступающим лбом. Рост при рождении обычно несколько меньше нормы, хотя и пределах нижней границы нормы; с возрастом рост таких детей прогрессивно отстаёт от нормальных величин.
В основном пациенты имеют нормальный интеллект, хотя большинство задержаны в моторном развитии. Эта задержка вызвана сочетанием мышечной гипотонии, гиперподвижными суставами (хотя локтевые суставы ограничены в разгибании и вращении), механическими затруднениями при удержании их большой головки и, реже, стенозом большого затылочного отверстия со сдавленней ствола мозга.
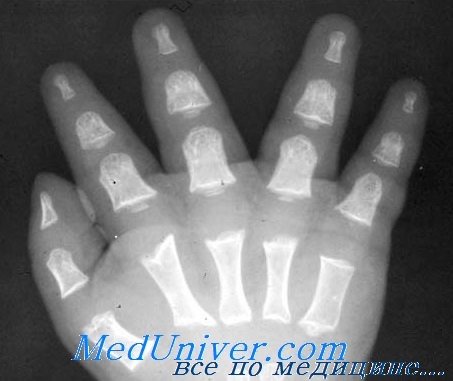
Аномальный рост черепа и лицевых костей приводит к гипоплазии средней трети лица, небольшому основанию черепа и сужению отверстий черепа. Гипоплазия средней трети лица вызывает аномалии положения зубов, обструктивную асфиксию и средний отит. Сужение яремного отверстия связывают с увеличением внутричерепного венозного давления и последующей гидроцефалией.
Сужение большого затылочного отверстия вызывает сдавление ствола мозга в краниоцервикальном переходе приблизительно у 10% больных и приводит к повышению частоты мышечной гипотонии, тетрапарезу, задержке развития, центральной асфиксии и внезапной смерти. От 3 до 7% пациентов внезапно умирают на первом году жизни из-за сдавления ствола мозга (центральной асфиксии) или обструктивной асфиксии. Другие медицинские осложнения включают ожирение, поясничный стеноз, усиливающийся с возрастом, и О-образное (варусное) искривление ног в коленных суставах.
Особенности фенотипических проявлений ахондроплазии:
• Возраст начала: пренатальный
• Ризомелическая задержка роста
• Макроцефалия
• Сдавление спинного мозга
Лечение ахондроплазии
Заподозренный на основе клинических признаков диагноз ахондроплазии обычно подтверждается рентгеновскими данными. В спорных случаях может оказаться полезным исследование ДНК на мутации в гене FGFR3, но обычно для постановки диагноза это не обязательно.
Пожизненная медицинская помощь должна быть сфокусирована на предвосхищении и лечении осложнений ахондроплазии. В младенчестве и раннем детстве пациентов следует проверять на хронический отит, гидроцефалию, сдавление ствола мозга и обструктивную асфиксию и при необходимости назначать лечение. Лечение больных со сдавлением ствола мозга декомпрессией краниоцервикального соединения обычно приводит к значительному улучшению неврологических функций.
В позднедетском и подростковом возрасте больных необходимо проверять на наличие симптомов сужения спинномозгового канала, варусной деформации ног, ожирения, стоматологических осложнений и хронического отита. Лечение сужения спинномозгового канала обычно требует хирургической декомпрессии и стабилизации позвоночника. Предупредить и лечить ожирение трудно, и это часто осложняет оказание помощи при обструктивной асфиксии и проблемах позвоночника и суставов.
Для лечения низкого роста предлагали как терапию гормоном роста, так и хирургическое удлинение ног. Оба вида лечения остаются спорными.
Кроме помощи в связи с медицинскими проблемами, больные часто нуждаются в социальной поддержке, как из-за влияния их внешнего вида на психологию, так и вследствие низкого роста и физических недостатков. В этом часто помогают группы поддержки, обеспечивая взаимодействие с аналогично пораженными сверстниками и социальными программами.

Наследование ахондроплазии
Для здоровых родителей ребенка, больного ахондроплазией, риск повторения у будущих детей низкий, но, вероятно, несколько выше, чем для общей популяции, поскольку доказана возможность полового мозаицизма, хотя и чрезвычайно редко встречающегося при ахон-дроплазии. В браке, когда один партнер болен ахондроплазией, риск повторения у каждого ребенка равен 50%, поскольку ахондроплазия — аутосомно-доминантное заболевание с полной пенетрантностью.
В браке двух больных каждый ребенок имеет 50% риск иметь ахондроплазию, 25% риска летальной гомозиготной ахондроплазии и 25% шансов нормального роста. При беременности у матери с ахондроплазией плодом нормального роста необходимо родоразрешение кесаревым сечением.
Пренатальная диагностика ранее 20 нед гестации возможна только при молекулярном тестировании ДНК плода, хотя в конце беременности диагноз может быть установлен рентгенографией костей плода. Симптомы ахондроплазии не обнаруживаются при пренатальной ультрасонографии ранее 24 нед гестации, тогда как более тяжелая танатофорная дисплазия может быть обнаружена раньше.
Пример ахондроплазии. П.С., 32-летняя здоровая женщина, первая беременность, 27 нед. При УЗИ плода на 26 нед гестации идентифицирован плод женского пола с макроцефалией и ризомелией (укорочение проксимальных сегментов конечности). Ее муж, 45 лет, здоров; у него есть трое здоровых детей от предыдущего брака.
Ни у кого из родителей в семейном анамнезе не было случаев скелетных дисплазий, врожденных дефектов или генетических заболеваний. Акушер-гинеколог объяснил родителям, что их ребенок имеет симптоматику ахондроплазии. Родоразрешение проведено в 38 нед гестации путем кесарева сечения. У ребенка обнаружены физические и рентгенологические симптомы ахондроплазии, включая выступающий лоб, макроцефалию, гипоплазию средней трети лица, поясничный кифоз, умеренное расширение локтевых суставов, ризомелию, кисти в форме трезубца, брахидактилию и гипотонию.
При тестировании ДНК выявлена мутация 1138G>A, вызывающая замену глицина на аргинин в кодоне 380 (Gly380Arg) в гене FGFR3, соответствующая симптоматике.
— Вернуться в содержание раздела «генетика» на нашем сайте
Ахондроплазия — что это за заболевание?
Ахондроплазия — что это за расстройство?
Ахондроплазия более известна под названием карликовость. Пациенты с этим заболеванием в зрелом возрасте достигают максимум 130 сантиметров роста. Каковы причины этого заболевания?
Характерной чертой людей с ахондроплазией является низкий рост. Однако это не единственный симптом этого заболевания. С какими еще заболеваниями вы сталкиваетесь при ахондроплазии в повседневной жизни и каковы основные причины этого заболевания?
Ахондроплазия — что это?
Ахондроплазия также известная под названием низкий рост или карликовость. Это вызвано единственной мутацией гена, которая происходит в пренатальном периоде.
Предполагается, что это состояние встречается один раз на каждые 26 000 человек.. У мужчин и женщин это заболевание появляется с одинаковой частотой.
Ахондроплазия — причины
Ахондроплазия генетически обусловлена. Мутация, связанная с геном FGFR3, приводит к развитию этого заболевания у ребенка . Эти генетические аномалии вызывают аномальные оссификации, и это является основной причиной симптомов заболевания.
В большинстве случаев это вызывает спонтанную мутацию у ребенка. Родители пациента не обязательно должны быть носителями дефектного гена.
Точные причины этого состояния не полностью поняты. Важным фактором является преклонный возраст отца (старше 35 лет). Возраст матери и образ жизни также играют важную роль. Если женщина принимала сильные лекарства или средства, которые влияют на нервную и эндокринную системы, вероятность заболевания ребенка возрастает.
Ахондроплазия — симптомы
Основным и наиболее характерным симптомом этого заболевания является низкий рост. Люди, страдающие карликовостью в зрелом возрасте, не достигают более 130 сантиметров в высоту. Руки и ноги пациентов непропорциональны туловищу.
Другой симптом, типичный для этого заболевания — увеличение окружности головы и сопровождающее чрезмерное вздутие лба.
Другие симптомы ахондроплазии:
- маленькие руки с определенным положением пальца
- очень короткие пальцы
- падение носа
- сужение грудной клетки
- деформация колен
Пациенты с карликовостью часто страдают от таких заболеваний, как:
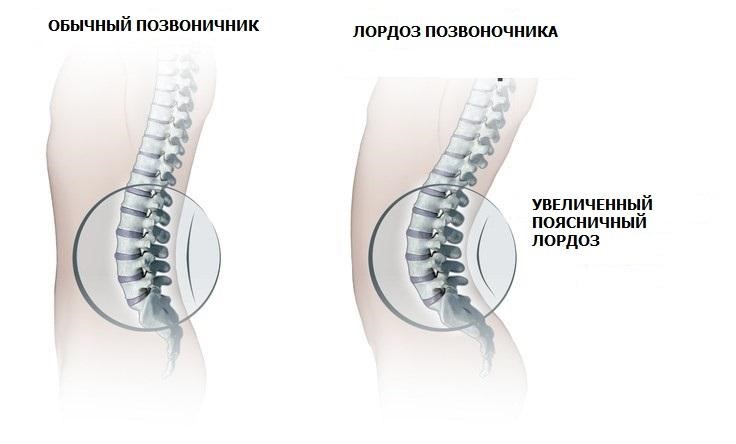
- лордоз
- ожирение
- проблемы с дыханием
- инфекции среднего уха
- синдром ненормального мышечного тонуса
Ахондроплазия является физическим заболеванием и не влияет на умственное развитие пациентов. В интеллектуальном плане люди, страдающие этим заболеванием, развиваются должным образом и никоим образом не отклоняются от здоровых людей.
Ахондроплазия — лечение
Ахондроплазия окончательно диагностируется на основании генетических тестов.
Однако во время беременности можно заподозрить наличие этого заболевания у ребенка. Основой для этого служит ультразвуковое исследование, во время которого обнаруживаются некоторые отклонения, которые могут указывать на карликовость.
К сожалению, невозможно устранить мутацию, обусловливающую развитие этого заболевания. В случае карликовых пациентов лечение проводится в то время, когда появляются осложнения. Это может быть, например, значительное сужение позвоночного канала, что приводит к сдавливанию спинного мозга. Затем может потребоваться хирургическое лечение.
Другим типом осложнений является инфекция среднего уха, для лечения которой потребуются антибиотики.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Ахондроплазия

Ахондроплазия – врожденное наследственное заболевание, связанное с нарушением роста костной и хрящевой ткани. При этом средний рост взрослого мужчины с ахондроплазией составляет 131 см, женщины – 124 см. Заболевание встречается в 1 случае на 10–25 тысяч новорожденных, у женщин – чаще, чем у мужчин. Причина патологии – мутация в гене рецептора ростового гормона, поэтому заместительная терапия гормоном роста в этом случае неэффективна.
Ахондроплазия – следствие нарушения процессов энходрального окостенения (развития кости внутри хряща). Клетки ростковой зоны при патологии располагаются хаотично, что нарушает нормальное окостенение и замедляет рост костей. За счет этого происходит недоразвитие только костной ткани, растущей по энхондральному типу. Это длинные трубчатые, а также кости основания черепа. С другой стороны, кости свода черепа, растущие из соединительной ткани, развиваются нормально, поэтому пропорции головы и тела не соответствуют типичным для взрослого здорового человека, а череп приобретает неправильную форму.
Главная виновница патологии роста – мутация гена FGFR3, отвечающего за развитие хрящевой ткани, из-за нее рост хряща угнетается. В большинстве случаев возникает она спонтанно: такое нарушение называют внезапным генетическим дефектом. Но риск выше, если заболевание диагностировано у одного из родителей, в особенности отца.
Ахондроплазия подразделяется на наследственную и спорадическую. При наследственной форме мутировавший ген передается от родителей детям по аутосомно-доминантному типу, и заболевание проявляется, если оба родителя имеют мутированный ген.
Спорадическая форма возникает без связи с наследственностью под действием естественной радиации, экстремальной температуры, а также в результате образования в организме метаболитов – химических соединений с мутагенным эффектом.
Внешние признаки ахондроплазии заметны уже при рождении. У ребенка относительно большая голова и короткие конечности. Лоб выпуклый, мозговая часть черепа увеличена, выпирают теменные и затылочные бугры. Иногда это сочетается с гидроцефалией. Нарушения строения лицевого скелета связаны с неправильным развитием костей основания черепа.
У детей с ахондроплазией глаза широко расставлены и глубоко посажены, во внутренних уголках есть дополнительные складочки. При карликовости нос имеет характерную седловидную форму, сплющен, а его верхняя часть довольно широкая. Лобные кости и верхняя челюсть значительно выступают вперед. Язык обычно грубый, небо высокое.
Конечности укорачиваются за счет бедер и плеч, при этом ручки в раннем возрасте достают только до пупка, а все сегменты немного искривлены. Стопы и ладони широкие и короткие. Большой палец руки длинный, а остальные – укороченные. В первые месяцы на конечностях видны кожные складки и жировые подушки. Туловище развито нормально, грудная клетка не изменена. Но живот выпячен вперед, а таз наклонен кзади, поэтому ягодицы при карликовости сильно выступают.
У детей с ахондроплазией выше риск внезапной смерти во сне. Это объясняется сдавлением продолговатого мозга и верхней части спинного мозга из-за аномалии затылочного отверстия. Особенности строения лица, больших миндалин и уменьшенная грудная клетка приводят к проблемам дыхательной системы.
Из-за нарушения мышечного тонуса на первом-втором году жизни может развиться шейно-грудной кифоз, который исчезает с началом ходьбы. Физическое развитие ребенка в целом немного отстает – держать головку он начинает после 3–4 месяцев, сидит – в 8–9 месяцев, ходит – в 1,5–2 года. Но на интеллектуальном и психическом развитии это обычно не сказывается.
Поскольку периостальный рост при ахондроплазии остается нормальным, кости с возрастом утолщаются, изгибаются, покрываются буграми. Повышенная эластичность эпифизарных и метафизарных отделов трубчатых костей приводит к прогрессирующим вальгусным и варусным деформациям, чему способствует значительная масса туловища. Нарушенная ось конечностей провоцирует развитие плосковальгусных стоп и разболтанность коленных суставов. Бедренные кости скручиваются внутрь в нижних отделах, малоберцовая кость в верхнем отделе выдвигается и перестает сочленяться с большеберцовой, а в нижнем создает перекос вилки голеностопа, отчего стопа разворачивается под углом 10–20°. Руки искривляются в зоне предплечий, к взрослому возрасту они остаются укороченными, но достают уже до паховой складки.
Взрослые мужчины в среднем достигают роста 131 см, женщины – 124 см. В этот период изменения головы и лицевых костей усугубляются: лоб еще больше выдается и нависает, переносица врезается в лицо, видны нарушения прикуса, возможно косоглазие, склонность к ожирению. Из-за патологии носовых ходов больные часто страдают от отитов и кондуктивной тугоухости. Обструкция верхних дыхательных путей вызывает дыхательную недостаточность.
Еще один симптом заболевания – сужение спинномозгового канала. Это приводит к нарушениям чувствительности, парестезиям и болям в ногах, а иногда – к проблемам со стороны тазовых органов (недержание мочи и кала, снижение половой функции у мужчин).
Диагностика
Характерный внешний вид младенца и пропорции его тела позволяют сразу поставить диагноз. Для оценки степени отклонения от нормального развития ребенка осматривают и заносят данные в таблицу, которая ведется на протяжении его роста и развития.
Поскольку ахондроплазия сочетается с рядом других патологий, требуется консультация профильных врачей – нейрохирурга, отоларинголога, пульмонолога. Также проводится рентген черепа, грудной клетки, позвоночника, таза, трубчатых костей, коленного сустава, голеностопа. Снимки показывают характерные для карликовости изменения костей.
Современная медицина не имеет примеров полного излечения пациентов с ахондроплазией. Эффективность терапии с использованием гормона роста не доказана. Основные меры направлены на укрепление мышц и профилактику деформации конечностей. Это ЛФК, массаж, ортопедическая обувь. Также требуется и профилактика ожирения.
Хирургическое вмешательство показано только при выраженном искривлении конечности или сужении спинномозгового канала. Деформации корректируют путем остеотомии, спинальный стеноз – методом ламинэктомии. Иногда для увеличения роста выполняют двухэтапные операции по удлинению костей. Вначале удлиняется бедро с одной стороны и голень с другой, а затем проводятся операции на оставшихся сегментах.
Профилактика
Профилактика ахондроплазии заключается в медико-генетической консультации и пренатальной диагностике, которая позволяет обнаружить патологии еще на стадии внутриутробного развития. Консультация генетика особенно требуется тем, у кого в роду уже имеются случаи карликовости. Специальное обследование позволит оценить риск рождения больного ребенка. Заболевание невозможно предупредить, так как оно передается по наследству.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Причины возникновения ахондроплазии и особенности генетики
Ахондроплазия (фото) — врожденное заболевание, которое связано с нарушением процесса роста и развития костей. Чаще всего патология поражает череп и скелет. Особенности недуга — низкий рост человека (максимум 130 см).

Почему появляется заболевание
Что это такое ахондроплазия? Синдром Парро-Мари (другое название болезни) развивается из-за мутации гена FGFR3. Реже патология передается по наследству. Иногда плод погибает.
Главные причины развития ахондроплазии — нарушения формирования костей, которые становятся следствием дистрофии эпифизарных хрящей.
Это приводит к замедлению роста костной ткани. Обычно поражается череп и трубчатые кости. Одной из причин возникновения патологии считается относительно поздний возраст родителей. Если отцу больше 40 лет, то шансы развития мутации увеличиваются.
Характерные признаки
 Симптомы заболевания можно распознать сразу после рождения ребенка. Такие дети имеют довольно большую непропорциональную голову, короткие ноги и руки. Иногда наблюдается гидроцефалия.
Симптомы заболевания можно распознать сразу после рождения ребенка. Такие дети имеют довольно большую непропорциональную голову, короткие ноги и руки. Иногда наблюдается гидроцефалия.
Синдром Парро-Мари отмечается в виде нарушений строений лицевого скелета, которые возникают из-за неправильного развития костей. У пациентов с таким заболеванием широко посаженные глаза, которые располагаются глубоко в орбитах. Рядом с внутренними углами зрительных органов образуются дополнительные складки.
 Признаки патологии можно распознать по характерному носу. Он имеет седловидную сплющенную форму с широкой верхней частью. Язык у пациентов грубый, а небо — высокое. Руки и ноги у больных с ахондроплазией укорочены равномерно. Отличаются у больных и стопы — они широкие и короткие.
Признаки патологии можно распознать по характерному носу. Он имеет седловидную сплющенную форму с широкой верхней частью. Язык у пациентов грубый, а небо — высокое. Руки и ноги у больных с ахондроплазией укорочены равномерно. Отличаются у больных и стопы — они широкие и короткие.
У грудничков с таким заболеванием часто возникает смерть во сне. Это происходит по причине сдавливания продолговатого и спинного мозгов. 1–2 год жизни ребенка сопровождается формированием шейно-грудного кифоза, который исчезает после того, как малыш начинает активно передвигаться.
Дети с ахондроплазией медленно развиваются. Они могут держать голову через 3–4 месяца после рождения, сидеть малыши учатся, когда им исполняется год. Передвигаться такие чада могут только с 2 лет. Интеллектуальность пациентов при этом находится на том же уровне, что и у здоровых людей.
 Распознать взрослых с заболеванием Парро-Мари можно по дефициту роста, который возникает на фоне укорачивания ног. Женщины с такой патологией достигают 124 см в высоту, а мужчины вырастают до 131 см. У некоторых пациентов остаются заметными деформации головы и носа. Нередко возникает косоглазие. Взрослые особи с ахондроплазией часто страдают избыточным весом. У них может наблюдаться формирование кондуктивной тугоухости и отитов.
Распознать взрослых с заболеванием Парро-Мари можно по дефициту роста, который возникает на фоне укорачивания ног. Женщины с такой патологией достигают 124 см в высоту, а мужчины вырастают до 131 см. У некоторых пациентов остаются заметными деформации головы и носа. Нередко возникает косоглазие. Взрослые особи с ахондроплазией часто страдают избыточным весом. У них может наблюдаться формирование кондуктивной тугоухости и отитов.
Проведение диагностики
Определить диагноз патологии несложно, поскольку болезнь Парро-Мари заметна по характерным изменениям внешнего вида. Сначала пациентов требуется тщательно осмотреть, чтобы определить уровень отклонений от нормального формирования и развития скелета. Все данные заносятся в таблицу, которая составлена специально для такого заболевания, и сравниваются с показаниями.
Если новорожденному нужен анализ на ахондроплазию, то сначала малыша должен осмотреть нейрохирург. Также увидеть изменения можно на УЗИ. Врачи рекомендуют пройти МРТ и КТ головного мозга. Чтобы изучить состояние носовых ходов и ЛОР-органов, пациента обследует отоларинголог. Иногда дополнительно требуется консультация пульмонолога. Для диагностики патологии используют рентгенографию:
- черепа;
- грудной клетки;
- таза;
- позвоночника;
- трубчатых костей.

Если у ребенка болезнь Парро-Мари, то он наблюдается у врача с момента рождения и до конца жизни.
Методы терапии
Генетика заболевания такова, что патологию невозможно полностью устранить. В юном возрасте применяется консервативное лечение, которое способствует укреплению мышц и приостановке деформации конечностей. Пациентам с ахондроплазией лучше носить только ортопедическую обувь, им назначается комплекс ЛФК и массаж. Часто рекомендуется проводить профилактику ожирения. Для этого больным прописывают специальное меню и исключают блюда, приводящие к возникновению лишнего веса.
Лечение ахондроплазии с помощью хирургического вмешательства оправдано, только если у пациента выраженные деформации конечностей и отмечаются сужения спинномозгового канала. Для устранения подобной симптоматики назначается ламинэктомия. Иногда проводятся операции, чтобы увеличить рост. Конечности растягиваются в 2 этапа. Первоначально выполняется удлинение бедра с одной стороны и голени с другой, а потом аналогичные действия проводятся на оставшихся частях тела.

Часто осуществляются и другие операции:
- Слияние позвонков. Проводятся манипуляции, позволяющие соединять между собой отдельные позвонки. Вмешательство помогает справиться с кифозом спины.
- Остеотомия. Выполняется разрез кости ноги, через который соединяются отдельные части позвонков. Процедура используется при тяжелой форме видоизменения коленного сустава. Также практикуется для пациентов, у которых искривленные ноги.
Ахондроплазия иногда лечится с помощью употребления специального гормона роста. Но препарат по-разному действует на каждого человека.
Продолжительность жизни при заболевании Парро-Мари зависит от индивидуальных показателей здоровья пациента и соблюдения всех врачебных рекомендаций.
Ахондроплазия

- Боль в пояснице
- Большая голова
- Выпуклый лоб
- Дыхательная недостаточность
- Короткие ноги
- Короткие пальцы рук
- Короткие руки
- Косоглазие
- Нарушение походки
- Небольшой рост
- Невозможность полностью разогнуть руки
- Невозможность разогнуть ногу
- Отставание в умственном развитии
- Отставание в физическом развитии
- Снижение слуха
Ахондроплазия – врождённая патология, при которой происходит патологическое нарушение процесса роста костей, а именно костной ткани скелета и черепа.
Это заболевание может быть как генетически обусловленным, так и выступать следствием воздействия определённых негативных этиологических факторов во время развития плода. Отмечается, что в некоторых случаях при наличии такой мутации плод погибает ещё на стадии развития.
Патология заметна сразу же после рождения, так как у таких детей руки и ноги укорочены, а головка увеличена. Следует отметить, что это заболевание может привести к развитию сопутствующих патологий со стороны внутренних органов или целых систем. Чётких половых ограничений нет, однако у женщин ахондроплазию диагностируют чаще.
По МКБ-10 ахондроплазия относится к разделу «врождённые аномалии (пороки развития) деформации и хромосомные нарушения», и имеет собственный код Q 77.4.
В этом случае лечение симптоматическое, основные терапевтические мероприятия направлены на устранение грубой деформации и предотвращение развития сопутствующих заболеваний. Полное устранение патологии невозможно.
Основной причиной развития этого заболевания является мутация гена FGFR3, который и отвечает за рост костной и хрящевой ткани. При развитии такого патологического процесса рост хрящевой ткани угнетается, что и приводит к неправильному росту костей — недостаточной длины и неправильной формы.
Кроме этого, клиницисты выделяют несколько предрасполагающих факторов для развития этого недуга:
- наличие такого же заболевания у одного из родителей;
- возраст родителей — чем старше будет отец, тем выше вероятность развития такой мутации в генах у ребёнка.
Что касается последнего этиологического фактора, то его не следует расценивать как 100% предрасположенность к развитию именно ахондроплазии.
Классификация
По характеру развития патологического процесса выделяют две формы:
- наследственная – при наличии мутированного гена у одного из родителей;
- спорадическая – развивается как следствие выработки в человеческом организме веществ, которые приводят к мутации гена.
Также выделяют формы развития недуга по морфологическим признакам:
- гипопластическая;
- гиперпластическая;
- желатиновидное размягчение хрящевой ткани – при такой форме в большинстве случаев дети умирают ещё в период внутриутробного развития.
Вне зависимости от того, какая именно форма патологии у ребёнка диагностируется, полное устранение последствий мутации невозможно.

Симптоматика
Признаки ахондроплазии заключаются в следующей клинической картине:
- рост у женщин не превышает 125 см, у мужчин не больше 130 сантиметров;
- пальцы на руках короткие, но одинаковой длины. Примечательно, что средний и указательный палец расположены близко друг к другу, поэтому рука часто напоминает трезубец;
- руки и ноги короткие, что обусловлено недоразвитием бедренной и плечевой кости. В дальнейшем это приводит к искривлению нижних и верхних конечностей;
- полное разгибание рук и ног в суставах невозможно;
- так как мозговой отдел больше нормы, то головка ребёнка может быть увеличена, лоб будет выпуклым;
- отставание в физическом развитии – малыш начинает держать головку на 3 месяце, сидит на 8–9, ходить начинает не раньше 1,5 лет.
В большинстве случаев эта патология не затрагивает позвоночник, но в целом это не исключается. В отдельных случаях может наблюдаться образование изгибов в поясничном отделе, что приводит к нарушению походки.
Кроме общей клинической картины, могут присутствовать такие дополнительные признаки:
Также из-за зауженных носовых проходов больные часто переносят отит, могут страдать тугоухостью. В более сложных случаях к общей клинической картине может присоединяться симптоматика острой дыхательной недостаточности.
Отмечается, что у новорождённых детей при наличии сопутствующих патологий со стороны головного мозга чаще всего диагностируется внезапная смерть во сне.
Диагностика
В этом случае основу диагностических мероприятий составляет физикальный осмотр и инструментальные методы обследования. Последние осуществляются для того, чтобы оценить степень тяжести развития патологий внутренних органов. Лабораторные анализы, в качестве обязательной составляющей обследования, не проводятся, так как не представляют диагностической ценности в этом контексте.
Постановка диагноза будет базироваться на следующих манипуляциях:
- физикальный осмотр больного – во время этого этапа обследования врач должен оценить тяжесть патологического процесса, собрать личный и семейный анамнез;
- КТ и МРТ головного мозга;
- рентгенологическое исследование грудной клетки и черепа;
- рентгенография позвоночника;
- рентгенологическое исследование таза;
- рентгенография голеностопного и коленного сустава, трубчатых костей;
- ПЦР.

Диагностика ахондроплазии подразумевает консультацию у таких узкоквалифицированных медицинских специалистов:
На основании полученных результатов обследования оценивается степень тяжести развития патологии, её форма. В соответствии с этим назначается наиболее эффективная тактика терапии.
Лечение может быть как консервативным, так и радикальным. Следует отметить, что консервативные терапевтические мероприятия целесообразны только в том случае, если лечение будет начато своевременно, то есть сразу после рождения. Такая тактика лечения заключается в ежедневных инъекциях гормона роста. Медицине известны случаи, когда такая методика практически полностью устраняла деформации скелета.
Хирургическое вмешательство применимо в тех случаях, когда присутствуют серьёзные скелетные деформации. Операция может осуществляться следующим образом:
- остеотомия – применяется при сильной деформации ног. В этом случае кости ног разрезаются и закрепляются в правильном, с анатомической точки зрения, положении. Также такая операция позволяет немного удлинить конечности;
- ламинэктомия – такой тип операции осуществляется, если имеет место патология позвоночника. Хирург проводит рассечение спинного канала, что позволяет уменьшить давление на спинной мозг, причиной которому стал спинальный стеноз.
Если патология стала причиной развития сопутствующих осложнений, то проводится соответствующее лечение.
Ввиду того что большинство таких пациентов отстают в физическом и умственном развитии, им требуется постоянный уход. Также нужно следить за питанием – в рационе должно быть достаточное количество витаминов и минералов, продуктов богатых на кальций.
Несмотря на современные методики лечения, прогноз при таком заболевании нельзя назвать положительным, так как полностью устранить это заболевание невозможно.
При условии начала терапии с рождения прогноз будет более оптимистичным – в некоторых случаях удаётся свести деформации скелета к минимуму и избежать развития сопутствующих осложнений.
При желатиновидном размягчении хрящевой ткани прогноз крайне неблагоприятный – большинство младенцев погибает ещё до рождения или практически сразу после рождения.
Осложнения
При сужении спинного канала возможно развитие таких патологических процессов:
- нарушение функционирования мочеполовой системы – недержание мочи и кала, проблемы с потенцией у мужчин;
- ухудшение двигательной функции;
- плохая чувствительность конечностей, мышечная слабость.
Кроме этого, ахондроплазия может спровоцировать водянку головного мозга и заболевания со стороны других внутренних органов.
Профилактика
Основой профилактики, в этом случае, является консультация у медицинского генетика и пренатальная диагностика.
Если ген будет найден у одного из родителей, то, следует понимать, что у ребёнка предупредить это заболевание невозможно. Исходя из этого, можно сказать, что целенаправленных методов профилактики, относительно самого заболевания, не существует.
Что такое ахондроплазия
Ахондроплазия — это скелетная дисплазия (дисплазия — нарушение роста или развития), также определяется как редкое заболевание костей.
Для начала отметим, что термин редкое заболевание относится к крайне редкому состоянию, синдрому или расстройству, которые встречаются у 1 человека из 2000 по отношению к Европе [1, 2]. Однако в Америке это определение немного уже: в США болезнь считается редкой, если она распространена у менее чем 200 000 человек в любой момент времени [3]. Таким образом, с учётом численности населения в США, которая на сегодняшний день, согласно данным переписи населения США составляет примерно 325 млн. человек, болезнь считается редкой, если она встречается у 1 из 1600 человек (но так как данное соотношение основано на распространенности в популяции, то коэффициент будет меняться с изменением общей численности населения) [4].
| Мутация: стойкое изменение в ДНК, в одной определенной или более, чем одной точке гена. Она может никак не воздействовать и не изменять продукт гена, а может препятствовать надлежащему функционированию гена или полностью делать невозможным его функционирование |
Несмотря на то что это заболевание является аутосомно-доминантным, т.е. если у одного родителя есть ахондроплазия, то существует 50% шанс передачи заболеваниям своим детям, в 80% случаев у детей родителей с обычным ростом происходит мутация de novo (новая). Носителями болезни могут быть только гетерозиготные носители, тогда как гомозиготное носительство ахондроплазии является смертельной и в этом случае рекомендуется генетическое консультирование.
Считается, что коэффициент заболеваемости составляет ок. 1:25 000 живорожденных по всему миру и некоторые из характерных клинических особенностей, как показано ниже, видны при рождении [9]:

| Используемая терминология для однозначного описания каждой части тела. Сведения об авторских правах: Пространственные отношения в анатомической терминологии — Википедия |
| Сведения об авторских правах: knowhowmd.com |
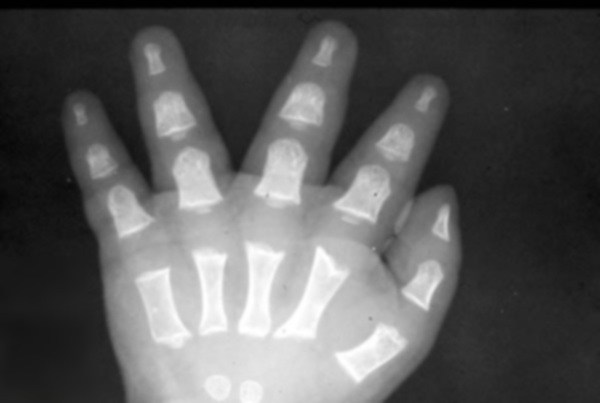
| Сведения об авторских правах: Rixir.co.pk |
| Сведения об авторских правах: Gamuts.isradiology.org |
Гипоплазия средней части лица – изображение ниже показывает нормальный профиль в 28 недель и профиль в 30 недель с гипоплазией средней зоны лица с лобными буграми плода с ахондроплазией. В сочетании с аденоидами и гипертрофии миндалин — это может привести к обструктивному апноэ сна [11]. Лечение обструктивного апноэ сна может включать аденотонзиллэктомию (хирургическое удаление аденоидов и миндалин), снижению веса, и/или положительное постоянное давление в дыхательных путях (CPAP).
| Обструктивное апноэ сна: значительное или полное, повторяющиеся сокращения воздушного потока во время сна вследствие обструкции, в данном случае, самих дыхательных путей, аденоидов и гланд. |
Гипоплазия средней части лица также считается причиной речевой задержки развития, которая проявляется примерно у 20% детей с ахондроплазией [12]. В случае возникновения проблем может быть предложено логопедическое лечение.

| Сведения об авторских правах: researchgate.net |
Грудопоясничный кифоз – очень часто встречается у детей с ахондроплазией, и обычно его можно заметить в младенчестве. Из-за механических факторов, а именно общей мышечной гипотонии, которая наряду с небольшими конечностями, маленькой шеей и большой головой замедляет общую моторику (крупные моторные навыки) по сравнению с обычными.

| Оригинальное фото. |
| Сведения об авторских правах: Studyblue.com |
Многие другие осложнения возникают, начиная с раннего детства и заканчивая зрелым возрастом, таким образом, для ведения этого заболевания важное значение имеет многопрофильный и заблаговременный уход.
У большинства суставов может быть гиперэкстензия (повышенная растяжимость).
Воспаление среднего уха является распространённой проблемой, и хроническое воспаление среднего уха присутствует у 25% детей с ахондроплазией. Это обусловлено небольшой пропорцией черепа (маленькие евстахиевы трубы, также известные как слуховые трубы, прямо позади барабанной перепонки, маленькая глотка и большие миндалины и аденоиды) и может привести к проблемам со слухом, в том числе кондуктивной тугоухости (проблемы среднего уха или барабанной перепонки), которая присутствует примерно у 40% взрослых с ахондроплазией. Скученность зубов является распространенным явлением, и удаление некоторых зубов может быть необходимым для выравнивания зубов [4]. Необходимо лечение ушных инфекций и среднего серозного отита. Следует также наблюдать за возможными проблемами со слухом [9].
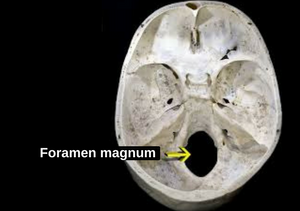
| Большое затылочное отверстие (foramen magnum) — где спинной мозг соединяется с мозгом. Сведения об авторских правах: Большое затылочное отверстие — Википедия. |
Кроме ризомелии, рентгеновские снимки скелета свидетельствуют о распространённых метафизарных нарушениях, сужении интерпедункулярного расстояния нижних поясничных позвонков и аномальном тазе с небольшой площадью крыльев подвздошной кости и узкой крестцово-седалищной вырезке. Роды у женщины с таким диагнозом должны проходить с помощью кесарева сечения из-за малого размера таза.
🏥 Ахондроплазия: причины, симптомы и диагноз 2020

Что такое ахондроплазия?
Ахондроплазия — это расстройство роста костей, которое вызывает диспропорциональный карликовость. Карликовость определяется как условие небольшого роста как взрослого. Люди с ахондроплазией имеют короткий рост с нормальным размером торса и короткими конечностями. Это самый распространенный тип непропорционального карликовости.
Расстройство происходит примерно в 1 из 25 000 живорождений, согласно Медицинскому центру Колумбийского университета (CUMC). Это одинаково распространено у мужчин и женщин.
Что вызывает ахондроплазию?
Во время раннего развития плода большая часть вашего скелета состоит из хряща. Обычно большинство хрящей в конечном итоге превращается в кость. Однако, если у вас ахондроплазия, многие хрящи не превращаются в кости. Это вызвано мутациями в гене FGFR3.
Ген FGFR3 инструктирует ваше тело сделать белок, необходимый для роста и поддержания костей. Мутации в гене FGFR3 вызывают гиперактивность белка. Это мешает нормальному развитию скелета.
Наследуется ли ахондроплазия?
В более чем 80 процентах случаев ахондроплазия не наследуется, согласно Национальному научно-исследовательскому институту генома человека (NHGRI). Эти случаи вызваны спонтанными мутациями в гене FGFR3.
Около 20 процентов случаев наследуются. Мутация следует за аутосомно-доминантным типом наследования. Это означает, что только одному из родителей необходимо передать дефектный ген FGFR3 для ребенка, который имеет ахондроплазию.
Если у одного из родителей есть условие, у ребенка есть 50-процентный шанс получить его.
Если у обоих родителей есть условие, у ребенка есть:
- 25-процентный шанс нормального роста
- 50-процентный шанс наличия одного дефектного гена, который вызывает ахондроплазию
- 25-процентную вероятность наследования двух дефектных гены, что приведет к фатальной форме ахондроплазии, называемой гомозиготной ахондроплазией
Младенцы, родившиеся с гомозиготной ахондроплазией, обычно мертворожденны или умирают в течение нескольких месяцев после рождения.
Если в вашей семье есть история ахондроплазии, вы можете захотеть рассмотреть генетическое тестирование до того, как будете беременны, чтобы вы полностью понимали риски для здоровья вашего будущего ребенка.
Каковы симптомы ахондроплазии?
Люди с ахондроплазией обычно имеют нормальный уровень интеллекта. Их симптомы являются физическими, а не психическими.
При рождении у ребенка с этим состоянием, вероятно, будет:
- короткий рост, который значительно ниже среднего для возраста и пола
- короткие руки и ноги, особенно верхние руки и бедра, по сравнению с ростом тела
Ахондроплазия — описание, причины, симптомы (признаки), лечение.
Краткое описание
Ахондроплазия — системное поражение скелета — врождённая болезнь, характеризующаяся нарушением энхондрального остеогенеза; проявляется карликовостью, короткими конечностями при обычной длине туловища, деформацией нижних конечностей и позвоночника и относительной макроцефалией.
Код по международной классификации болезней МКБ-10:
- Q77.4 Ахондроплазия
Этиология. Ахондроплазия развивается вследствие мутации гена рецептора типа 3 фактора роста фибробластов (134934, ген FGFR3, 4p16.3, 26 аллелей, высокая пенетрантность, ; 85% случаев заболевания — новая мутация). Мутации гена FGFR3 приводят также к развитию гипохондроплазии (146000, аллельный вариант ахондроплазии), танатофорной дисплазии (187600, 187601, летальные скелетные дисплазии), синдрома Крузона с чернеющим акантозом (187600), синдрома Менке (602849), а соматические мутации способствует развитию рака мочевого пузыря и колоректального рака (109800), рака шейки матки (603956).
Патогенез. Сущность ахондроплазии состоит в нарушении энхондрального роста костей. В результате беспорядочного расположения клеток росткового хряща нарушается процесс окостенения, и рост костей в длину задерживается. Периостальное и эндостальное окостенение (в противоположность несовершенному костеобразованию) при ахондроплазии не нарушается.
Симптомы (признаки)
Клиническая картина • Часть плодов гибнет внутриутробно • Уже при рождении у ребёнка имеются характерные макроцефалия и микромелия. Увеличенная мозговая часть черепа и выпуклый лоб обусловлены аномалией развития хрящевой основы черепа. Желудочки значительно увеличены, но давление внутри желудочков, как правило, нормальное • Вследствие выраженного нарушения развития костей основания черепа лицо больных характерно: выдающиеся вперед лобные кости, седловидный нос («выскобленное ложечкой лицо»), прогнатия • Поражается весь скелет, но особенно выраженные изменения отмечаются в проксимальных отделах конечностей. Укорочение конечностей в начале носит ризомелический характер, т.е. больше укорочены проксимальные сегменты (плечо и бедро). Это объясняется тем, что плечевая и бедренная кости в норме имеют наибольший рост, и задержка роста в этих костях особенно заметна • Вследствие извращённого и замедленного эпифизарного роста при ненарушенном периостальном росте все трубчатые кости утолщены, изогнуты, бугристы из — за выступания апофизов, эпифизы деформированы. Это ведёт к варусным и вальгусным деформациям, которые прогрессируют при ранней нагрузке на нижние конечности. К ним прибавляются вторичные деформации — разболтанность связок коленного сустава, плоско — вальгусная деформация стопы, как следствие неправильной оси конечностей. Варусная деформация шейки бедра вторично вызывает наклон таза и крестца и приводит к выраженному лордозу • Сильное развитие у больных мускулатуры конечностей при повышенной эластичности метафизарных и эпифизарных отделов конечностей приводит к некоторому искривлению оси сегментов конечности (например голени, бедра). Этому способствует значительная масса не отстающего в росте туловища. Галифеобразно искривлены и несколько скручены внутрь бедренные кости в дистальной трети. Наблюдается некоторый изгиб плечевой кости. Из — за неравномерного отставания в росте парных костей на голени и предплечье также возможны деформации: малоберцовая кость своим верхним концом выступает кверху, не сочленяясь с наружным мыщелком большеберцовой кости. Величина варусной деформации нижних конечностей колеблется от 140° до 170°. Опережающим ростом малоберцовой кости по сравнению с большеберцовой объясняется также перекос вилки голеностопного сустава и супинационная установка стопы (супинация пятки 10 — 20°, внутренняя ротация вилки голеностопного сустава 10 — 15°) • Укорочение верхних конечностей может быть значительным — 3 — й палец кисти при разогнутой руке доходит лишь до паховой складки. Сгибательные контрактуры в локтевых суставах связаны с различным ростом лучевой и локтевой костей. Лучевая кость растет быстрее и это приводит к подвывиху головки лучевой кости. Кисти и стопы маленькие, широкие. Пальцы на кистях короткие, расположены веерообразно или в виде трезубца вследствие сближения III и IV пальцев. Наблюдается изодактилия — одинаковая длина пальцев. Передние отделы стоп короткие и широкие • В первые месяцы жизни в области конечностей отмечаются кожные складки и жировые подушки. Всегда имеется разболтанность связок коленных суставов. Дети, больные ахондроплазией, отстают в физическом развитии, поздно начинают держать головку (после 3–4 — х мес) и сидеть (после 8–9 — и мес), а ходить начинают к 1,5–2 годам. Уже на первом году жизни у многих больных появляется кифоз в поясничном отделе позвоночника. По мере роста ребёнка укорочение конечностей становится более заметным. Дефицит продольного роста тела, составляющий в среднем 34–40 см, обусловлен, в основном, отставанием роста нижних конечностей, причём в равной степени как бедра, так и голени • У взрослых больных врождённое укорочение конечностей с низким ростом (средний рост мужчин — 131 см; женщин — 124 см), ожирение, аномальная форма черепа (нависающий лоб, относительное увеличение мозгового черепа, гипоплазия средней трети лица с глубокой переносицей), косоглазие, частые средние отиты, кондуктивная тугоухость, дыхательная недостаточность вследствие обструкции верхних дыхательных путей, поясничный горб, выраженный поясничный лордоз, ограничение разгибания в локтевых и коленных суставах, широкая кисть типа трезубца, брахидактилия, варусное искривление ног, гидроцефалия, часто сужение спинномозгового канала, особенно в поясничном, реже в грудном или шейном отделах, радикулопатия, кубовидная форма тел позвонков, расширение метафизов с аномальным окостенением, широкие межпозвонковые диски, уплощение основания черепа, уменьшение большого затылочного отверстия.
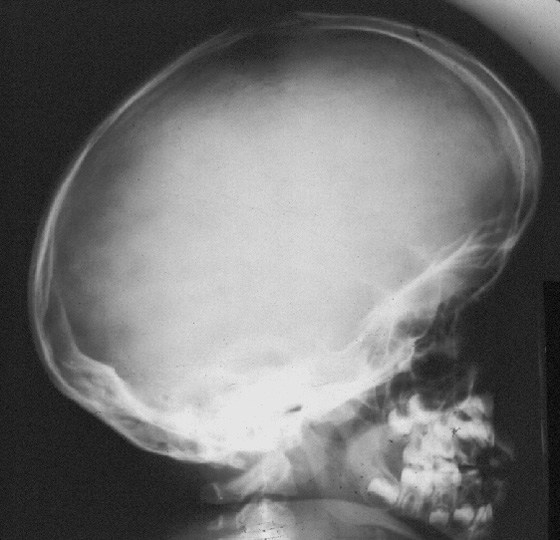
Рентгенологическая диагностика • Череп: диспропорции между мозговой и лицевой частью черепа: кости свода черепа и нижняя челюсть относительно увеличены, затылочное отверстие меньше нормального. Характерна форма «турецкого седла» — башмакообразная, с удлинённым, плоским основанием • Таз: крылья подвздошной кости развёрнутые, укороченные, прямоугольные, крыши вертлужных впадин горизонтальные. Поперечный размер входа в малый таз значительно превышает его глубину • Длинные кости: метафизарные отделы кости утолщены, бокаловидно расширены, в них погружены эпифизы по типу шарнира; диафизы укорочены, выглядят истонченными по сравнению с массивными и утолщенными метафизами и вертельными областями • Суставы: суставные поверхности деформированы, неконгруэнтны. Типична деформация коленного и лучезапястного суставов. Малоберцовая кость относительно удлинена, принимает участие в образовании сустава. Щель сустава расширена, эпифизы имеют неправильную форму.
Лечение • Консервативное лечение в раннем возрасте направлено на профилактику деформаций нижних конечностей, укрепление мышц конечностей, спины, живота • Хирургическое лечение проводят при развившихся деформациях нижних конечностей, а также с целью увеличения роста. Для сокращения сроков лечения и этапов хирургической коррекции больным ахондроплазией с более выраженным относительным укорочением нижних конечностей по отношению к туловищу показано двухэтапное перекрестное удлинение сегментов. На первом этапе производится одновременное перекрестное (голень, бедро) удлинение сегментов, при этом не требуется ортопедическая компенсация укорочения одной из конечности. Вторым этапом удлиняются также перекрестно противоположные сегменты.
МКБ-10 • Q77.4 Ахондроплазия



-0 Комментарий-