Содержание:
- 1 Радикулопатия шейного отдела позвоночника: симптомы и лечение
- 1.1 Радикулопатия (радикулит) шейного отдела позвоночника
- 1.2 Содержание материала
- 1.3 Общие признаки радикулита
- 1.4 Этиология и патогенез
- 1.5 Симптомы радикулопатии шейного отдела позвоночника С5-С6
- 1.6 Причины возникновения заболевания
- 1.7 Клиническая картина заболевания
- 1.8 Как избавиться от радикулопатии шейного отдела?
- 1.9 Шейный радикулит: важно комплексное лечение
- 1.10 Причины развития радикулита в шейном отделе
- 1.11 Как возникает шейный радикулит: патогенез
- 1.12 Симптомы шейной радикулопатии
- 1.13 Особенности течения шейной радикулопатии
- 1.14 Методы диагностики
- 1.15 Лечение радикулопатии шейного отдела позвоночника
- 1.16 Меры профилактики
- 1.17 Радикулопатия шейного отдела позвоночника
- 1.18 Диагностика
- 1.19 Методы лечения
- 1.20 Осложнения и профилактика
- 1.21 Часто сталкиваетесь с проблемой боли в спине или суставах?
- 1.22 Читайте также
- 1.23 Радикулопатия шейного отдела позвоночника: виды, симптомы, диагностика и лечение
- 1.24 Что такое радикулит шеи?
- 1.25 Причины развития
- 1.26 Чем опасен недуг?
- 1.27 Виды и формы
- 1.28 Симптоматика
- 1.29 Диагностика
- 1.30 Методы лечения
- 1.31 Профилактика
- 1.32 Возможные последствия
- 1.33 Поражение межпозвоночных дисков шейного отдела с радикулопатией (дискогенная шейная радикулопатия)
- 1.34 Болезни нервной системы
- 1.35 Общее описание
- 1.36 Диагностика
- 1.37 Лечение поражения межпозвоночных дисков шейного отдела с радикулопатией
- 1.38 Рекомендации
- 1.39 Симптомы шейного радикулита, причины возникновения, признаки, диагностика, осложнения и методы лечения
- 1.40 Радикулопатия шейного отдела позвоночника: виды, симптомы, диагностика и лечение
- 1.41 Что такое радикулит шеи?
- 1.42 Причины развития
- 1.43 Чем опасен недуг?
- 1.44 Виды и формы
- 1.45 Симптоматика
- 1.46 Диагностика
- 1.47 Методы лечения
- 1.48 Профилактика
- 1.49 Возможные последствия
- 1.50 Как лечить радикулит шейного отдела
- 1.51 Симптомы и лечение шейного радикулита
- 1.52 Причины, проявления и терапия радикулопатии шейного отдела позвоночника
- 1.53 Как проявляется
- 1.54 Диагностика
Радикулопатия шейного отдела позвоночника: симптомы и лечение
Радикулопатия (радикулит) шейного отдела позвоночника

Основным симптомом шейной радикулопатии (радикулита) является боль и хруст при любых движениях головой. При шейном радикулите ограничивается подвижность шеи, и напрягаются ее мышцы: паравертебральные (проходящие вдоль позвоночника) и верхние участки трапециевидной мышцы, что начинается от шеи сзади и проходит по верхнему отделу спины.
Содержание материала
Шейный радикулит может развиваться на фоне опоясывающего герпеса, сахарного диабета, опухолей, васкулитов, саркоидоза. Жалуются на симптомы шейного радикулита в основном лица пожилого возраста, а 10-12% — после 50-55 летнего возраста, из них утрачивают трудоспособность около 5% больных.

Радикулопатия шейного отдела позвоночника
Важно: Радикулит шейного отдела часто развивается в результате травмирования позвоночника у лиц более молодого возраста, инфекционных и онкологических заболеваний.
Общие признаки радикулита
- острыми и подострыми головными и нейрогенными болями в области шеи, плечевого пояса по утрам или в течение дня;
- иррадирующими болями верхних конечностей в связи с компрессией нервных структур позвоночника шейного отдела;
- скованностью мышц, натяжением и усилением боли во время кашля, чихания, движения;
- покалыванием или онемением тканей при сдавливании корешков нервов;
- двигательными нарушениями и слабостью в руках.
Советуем прочитать о сирингомиелии шейного отдела в дополнение к данной статье.
Шейная радикулопатия может привести к сдавливанию спинного мозга в шейном отделе, после чего возникает миелопатия шейного отдела.
Рекомедуем изучить:
Этиология и патогенез
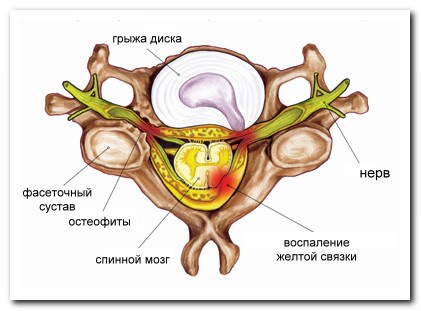
Вертеброгенный шейный радикулит (радикулопатия) при компрессии (сдавливании) спинного мозга или/и его нервных корешков, сосудов крови и сосудистых сплетений приводит к появлению:
- грыжи диска;
- стеноза канала позвоночника (Ранее мы уже писали статью о причинах стеноза позвоночного канала поясничного отдела и советовали добавить статью в закладки.);
- остеофитов в позвонках и фасеточных суставах;
- шейного спондилеза;
- спондилоартроза.

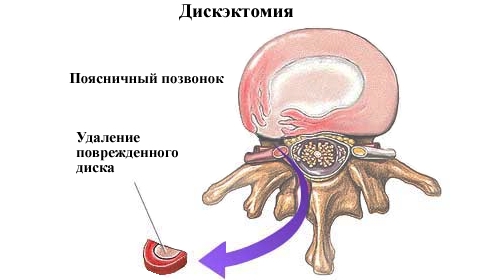
Терапия выпадения позвоночного диска или грыжи начинается с консервативного лечения медицинскими препаратами. В комплексное лечение включают физиотерапевтические процедуры, массаж, иглоукалывание, ЛФК. В большинстве случаев это даёт положительный терапевтический эффект. Но если долгое время симптомы продолжают прогрессировать, то возможно назначение оперативного вмешательства по удалению позвоночного диска (дискэтомия поясничного отдела).

Грыжа диска позвоночника в зоне шеи
В свою очередь грыжа, протрузия, остеофиты вызывают компрессию, как и спондилолистез. Поражение межпозвоночного диска шейного отдела приводит к латеральным (боковым) грыжам. Двигательные сегменты позвоночника С5-С6 и С6-С7 являются частым местом дислокации грыж, поэтому соответственно поражаются корешки С6 и С7 за счет нагрузки на нижние суставы позвоночника шеи.
Радикулопатия шейного отдела позвоночника причиняет болевые синдромы в связи с двумя факторами:
- раздражением рецепторов боли (ноцицепторов) в слоях диска снаружи и тканях, что его окружают;
- повреждением корешковых нервных волокон при компрессии, отеке и воспалении, нарушении доставки питания в окружающие ткани.
Шейно-плечевой радикулит в сопровождении корешкового синдрома проявляется болезненными триггерными точками, дополнительно усиливающими приступы боли.
Радикулит шейного отдела позвоночника провоцирует возникновение компрессионных синдромов в зависимости от места ущемления корешка нерва или его раздражения. Их симптоматика имеет некоторые различия. Рассмотрим основные радикулопатии.
Радикулопатии С2-С4
Возникает спондилез за счет поражения верхних корешков шеи. Двигательных нарушений почти не бывает. Боли распространяются:
- на область затылка до макушки, если поражен корешок С2;
- по раковине ушей, сосцевидному отростку, углу нижней челюсти, затылку снаружи, если поражен корешок С3;
- на шею и зону надплечья, если поражен корешок С4.

Радикулопатия С5
Вызывается грыжей диска С4-С5 и проявляется:
- болью в шее, надплечьях, верхних зонах плечей;
- нарушением чувствительности плечей снаружи;
- парезами мышц плечей, ослаблением рефлексов плечелучевой мышцы и двуглавой.

Для каждого человека здоровье его опорно-двигательной системы является одним из важнейших вопросов. Тем не менее, практически каждый рано или поздно сталкивается с проблемами этого плана. Одной из них являются остеофиты шейного отдела позвоночника, лечение которых нельзя затягивать, ведь они влияют на состояние других систем. Как избавиться от них и не допустить повторного появления, следует рассмотреть более подробно.
Радикулопатия С6
Вызывается грыжей диска С5-С6 и характерна:
- болевыми приступами в плече и предплечье, охватывая заднелатеральную поверхность до 1-2-х пальцев;
- нарушением чувствительности кистей, больше возле 1-2 пальцев;
- снижением рефлексов сухожилий и мышц: плечелучевой и двуглавой.
Радикулопатия С7
Поражает корешок С7 грыжа диска С6-С7. В этом случае у пациентов такие симптомы:
- болит задняя поверхность предплечья;
- нарушается чувствительность в зоне 3-4 пальцев кисти;
- парезом охвачена трехглавая мышца, но часто переходит на переднюю зубчатую, большую грудную, широчайшую мышцу спины, мышцы кистей и предплечий;
- снижается сухожильный рефлекс трехглавой плечевой мышцы.
Важно: Пациенты часто жалуются на трудности с разжатием кулака. При попытке разжатия пальцев они парадоксально сгибаются, что называют феноменом псевдомиотонии.
Радикулопатия С8
Поражается корешок С8 из-за грыжи диска С7-Т1. При этом у пациентов такие признаки шейной радикулопатии:
- болит медиальная поверхность плеча и предплечья;
- нарушена чувствительность у мизинца, парез часто охватывает все мышцы кистей;
- снижается рефлекс сгибателей пальцев.
В дополнение рекомендуем:
После подтверждения диагноза операцию по удалению грыжи проводят только при сдавливании спинного мозга. Лечение больше направляют на прекращение болевых синдромов и купирование воспаления с помощью обезболивающих и нестероидных противовоспалительных препаратов, анальгезирующих средств (Трамадола). Улучшают состояние больных и нервной системы антиконвульсантами и антидепрессантами, комбинированными витаминными препаратами.

Массаж при радикулопатии шеи
Благоприятно воздействуют на шейно-грудной отдел позвоночника массаж и физиотерапия, иглоукалывание и грязелечение. Шею иммобилизируют мягким или полужестким воротником в ночное время. Позднее подключают рефлексотерапию и ЛФК.
Лечение в домашних условиях включает:
- применение лечебного пластыря Нанопласт форте;
- накладывание компрессов сухих и горячих с помощью мешочка с морской солью, завернутого в полотенце;
- накладывание горячей солевой повязки на очаги боли или рядом с ними, используя для повязки ткань из хлопка или х/б., сложенную в 8 слоев;
- применение стоунтерапии — горячих минералов, укладывая их на место боли и делая ними массаж;
- втирание на ночь мази из горчицы (50 г), морской соли (200 г) и живичного скипидара (или керосина), который добавляют до получения сметанообразного состояния мази;
- втирание пихтовой мази с растительным маслом (1:2);
- втирание массажными движениями мази: смешивают порошок корня девясила (300 г) с кипятком (100 мл), добавляют нутряк или сливочное масло (100 г). Весь состав томят на бане 15 минут, размешивают и ставят аппликации на позвоночник в течение дня, а на ночь — компрессы.

Грязелечение позвоночника шейно-грудного отдела
Радикулит шейного отдела существенно влияет на качество жизни, поэтому нельзя пренебрегать профилактикой и лечением.
Симптомы радикулопатии шейного отдела позвоночника С5-С6
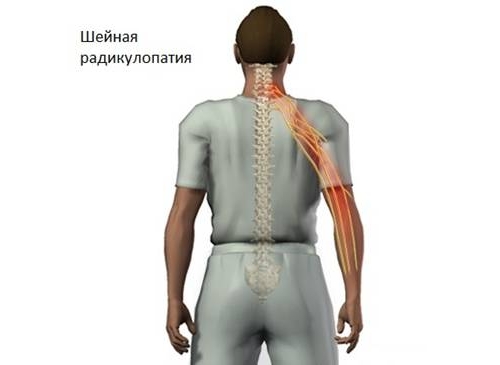
Радикулопатия шейного отдела позвоночника — синдром, возникающий вследствие сдавливания или раздражения нервных окончаний данной области. Он проявляется не только сильнейшими болями, но и снижением тонуса мышц верхних конечностей, нарушающим их функции. При своевременном начале лечения прогноз оказывается благоприятным, однако терапия может затянуться на многие месяцы.
Причины возникновения заболевания
Чаще всего шейная радикулопатия возникает на фоне остеохондроза. Способствуют этому изменения в хрящевых, костных и мягких тканях, сопровождающие развитие патологического процесса:
- грыжи и протрузии;
- образование остеофитов;
- спондилез.
Именно костные наросты чаще всего раздражающе действуют на нервные окончания. Радикулопатия может развиться вследствие:
- перелома;
- вывиха;
- сколиоза шейного отдела.
К провоцирующим факторам можно отнести:
- переохлаждение организма;
- инфекционные заболевания;
- миозиты.
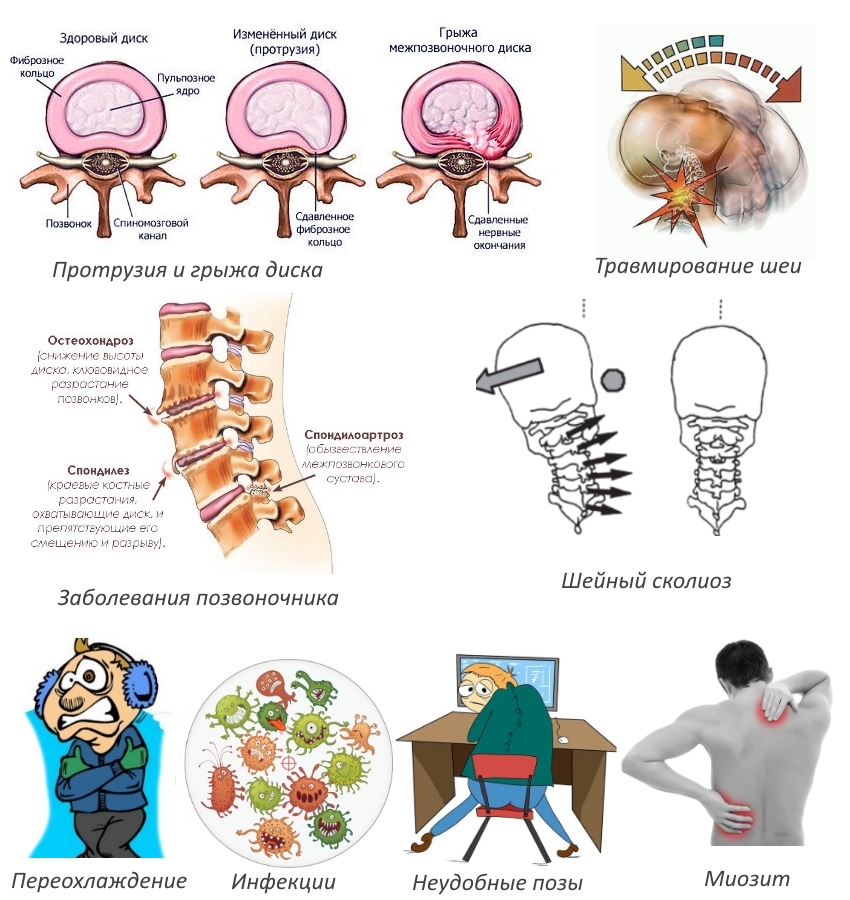
Болевой синдром может возникнуть на фоне длительного пребывания в неудобной позе, например при работе за компьютером.
В группу риска входят учителя, портные, часовщики, программисты.
Клиническая картина заболевания
Основным признаком шейного радикулита считается боль, которая усиливается при движениях. Она может сопровождаться:
 слабостью мышц верхних конечностей;
слабостью мышц верхних конечностей;- чувством скованности в области шеи;
- головной болью;
- снижением подвижности данного отдела позвоночника;
- парестезией;
- головокружением.
При остром течении патологического процесса может повышаться температура. Наблюдаются проблемы с памятью и вниманием, повышенная утомляемость и тошнота. Шейный отдел имеет 8 пар нервных окончаний, которые так же, как и позвонки, обозначаются буквой С. Последняя пара находится между С7 (нижним шейным позвонком) и Т1 (верхним грудным). Поражение данной области характеризуется наличием болей в области кистей рук, онемением пальцев, внутренней стороны предплечья и слабостью сгибательных мышц руки.
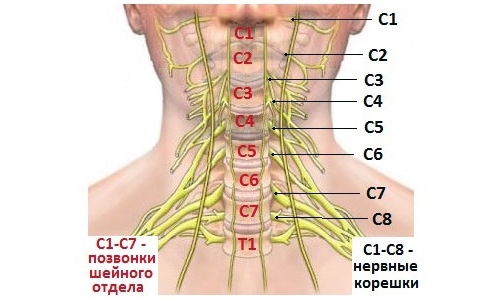
Радикулопатия нервных окончаний С7 — наиболее частая форма заболевания. Боли распространяются по внешней стороне предплечья. Онемение охватывает средний и указательный пальцы. Обнаруживается снижение тонуса разгибателей кистей. Нередко нарушаются функции двуглавой мышцы. Радикулопатия области С5 С6 характеризуется болями в области плеч, распространяющимися на наружную сторону предплечья, снижением чувствительности больших пальцев рук. Снижается тонус двуглавой и трехглавой мышц, исчезают рефлексы. Поражение нервного окончания С4 диагностируется крайне редко. В таком случае появляются боли в предплечьях и слабость дельтовидной мышцы.
Шейный радикулит может протекать в острой или хронической форме. В первом случае неприятные ощущения наблюдаются в течение 14 дней. При правильном лечении человек избавляется от них раз и навсегда. Если боль возвращается, диагноз звучит как хроническая радикулопатия.
Для выявления заболевания врач анализирует имеющиеся у пациента симптомы, проводит осмотр и назначает все необходимые исследования. С помощью рентгенографии обнаруживают причины возникновения синдрома: остеохондроз, опухоли, травмы позвоночника. КТ подразумевает послойное изучение тканей шейного отдела, позволяющее оценить степень патологических изменений в нервных окончаниях. МРТ — наиболее информативный метод аппаратной диагностики. Однако он не может применяться при наличии:
- эндопротезов;
- кардиостимуляторов;
- металлических имплантов.
Электромиография — диагностика состояния мышц с помощью стимуляции электрическим током. При сдавливании нервных окончаний ткани не сокращаются. Дополнительно назначается общий анализ крови, позволяющий выявить воспалительный процесс.
Как избавиться от радикулопатии шейного отдела?
Лечение этого патологического состояния подразумевает комплексный подход. Начинаться оно должно с устранения причины возникновения болевого синдрома. Курс консервативной терапии включает:
- прием лекарственных препаратов;
- прохождение физиотерапевтических процедур;
- массажа;
- выполнение специальных упражнений.
 Медикаментозное лечение начинается после постановки окончательного диагноза. Применяются противовоспалительные, обезболивающие и расслабляющие средства. Необходимо использование препаратов, способствующих улучшению кровообращения и восстановлению пораженных нервных окончаний. Дополнительно принимают антидепрессанты, витамины, хондропротекторы.
Медикаментозное лечение начинается после постановки окончательного диагноза. Применяются противовоспалительные, обезболивающие и расслабляющие средства. Необходимо использование препаратов, способствующих улучшению кровообращения и восстановлению пораженных нервных окончаний. Дополнительно принимают антидепрессанты, витамины, хондропротекторы.
Избавиться от симптомов радикулопатии помогают средства наружного действия — обезболивающие гели и мази, в состав которых входят противовоспалительные компоненты. Они:
- улучшают кровообращение;
- избавляют от парестезии;
- возвращают чувствительность.
После нанесения мази рекомендуется покрыть шею теплой тканью или сделать легкий массаж. Это ускоряет проникновение препарата, повышает его эффективность. Подобные препараты не рекомендуется использовать при наличии кожных высыпаний и ран.
 Облегчить состояние пациента при остром течении радикулопатии помогает иглоукалывание. Кроме того, необходимо использование фиксирующих ортопедических устройств, особенно во время сна. С их помощью позвонки возвращаются на место, сдавленные нервные корешки освобождаются.
Облегчить состояние пациента при остром течении радикулопатии помогает иглоукалывание. Кроме того, необходимо использование фиксирующих ортопедических устройств, особенно во время сна. С их помощью позвонки возвращаются на место, сдавленные нервные корешки освобождаются.
После улучшения состояния могут использоваться:
- магнитотерапия;
- постизометрическая релаксация;
- электрофорез;
- специальная гимнастика.
 В период лечения рекомендуется соблюдение специальной диеты. Питаться необходимо небольшими порциями, 4–5 раз в день. Из рациона следует исключить жирную и жареную пищу, острые и копченые блюда, алкоголь. Предпочтение следует отдавать постному мясу, отварным овощам, кисломолочным продуктам, кашам.
В период лечения рекомендуется соблюдение специальной диеты. Питаться необходимо небольшими порциями, 4–5 раз в день. Из рациона следует исключить жирную и жареную пищу, острые и копченые блюда, алкоголь. Предпочтение следует отдавать постному мясу, отварным овощам, кисломолочным продуктам, кашам.
Соблюдение специальной диеты не только избавляет от лишнего веса, но и помогает пищеварительной системе справляться с негативными последствиями приема лекарственных препаратов.
Если симптомы заболевания сохраняются на протяжении года, врач может принять решение о необходимости хирургического вмешательства, направленного на освобождение сдавленных нервных окончаний:
- Ламинэктомия — удаление небольшой части позвонка, межпозвоночного диска или костного нароста.
- Дискэктомия — иссечение хрящевых тканей, сдавливающих корешок. Из 2 позвонков формируют неподвижный сегмент.
Профилактика шейной радикулопатии заключается в:
- своевременном лечении воспалительных заболеваний;
- правильном питании;
- выборе ортопедической подушки и матраца.
Последний должен иметь среднюю степень жесткости. Болевой синдром часто возникает вследствие переохлаждения, поэтому необходимо одеваться по погоде, носить теплые шарфы. При длительной работе в сидячем положении необходимо делать перерыв, во время которого выполняют специальные упражнения. Полезны ежедневные прогулки и занятия на турнике, способствующие увеличению расстояния между позвонками. Лечебный массаж повышает тонус мышц, восстанавливает кровообращение.
Лечение радикулопатии должно начинаться после появления первых же ее признаков.
Боль и парестезия быстро исчезают под воздействием лекарственных препаратов. При отсутствии терапии неврологические нарушения приобретают постоянный характер, слабость мышц превращается в паралич — неспособность к движениям.
Шейный радикулит: важно комплексное лечение
Радикулит – достаточно часто диагностируемое состояние в практике невролога. Этот термин, правда, считается устаревшим, хотя и продолжает активно использоваться в клинической практике и в медицинской литературе. Дословно он обозначает «воспаление корешка» и происходит от латинского слова radix/radicula (корешок) с добавкой itis (означающего воспалительный процесс). В настоящее время говорят о радикулопатии или корешковом синдроме с обозначением уровня поражения.

Чаще всего радикулит развивается в пояснично-крестцовом и шейном отделах позвоночника, реже встречается грудной радикулит . При этом шейный радикулит чаще приводит к разнообразным осложнениям, что может даже потребовать хирургического лечения.
Причины развития радикулита в шейном отделе
К основным причинам развития шейной радикулопатии относят:
В большинстве случаев причиной ущемления корешков на шейном уровне служат дегенеративные, травматические и врожденные изменения позвоночного столба. А самым частым провоцирующим фактором является мышечно-тонический синдром на фоне нефизиологической позы, миозита, искривлений позвоночника.

Как возникает шейный радикулит: патогенез
В настоящее время выделено несколько механизмов повреждения спинно-мозговых корешков: компрессионно-травматический, воспалительный, сосудистый, неопластический, дисметаболический. Они могут комбинироваться и усиливать действие друг друга, причем один и тот же причинный фактор нередко запускает несколько патогенетических процессов.
При шейной радикулопатии, в отличие от поражения корешков на грудном и поясничном уровнях, компрессия собственно нервного ствола не имеет ключевого значения. Гораздо большую роль играет сосудистый компонент, связанный со сдавливанием питающей корешок артерии. В этом случае фактически речь идет о радикулоишемии. Но и другие механизмы участвуют в формировании симптомов шейного радикулита.
Поражение корешка в начальной стадии приводит к его раздражению, в последующем отмечается выпадение иннервируемых его волокнами функций. При этом острая корешковая боль переходит в подострую и хроническую нейропатическую, нарастают дегенеративные изменения.
Симптомы шейной радикулопатии
В клиническую картину шейного радикулита любой этиологии входят:

Особенности течения шейной радикулопатии
Шейная радикулопатия в большинстве случаев склонна к подострому и хроническому течению, с рецидивирующими и затяжными болями и постепенно нарастающей симптоматикой периферических параличей. Характерно также развитие плечелопаточного периартрита или периартроза , синдрома плечо-кисть, что объясняется рефлекторной дистрофией околосуставных тканей и суставной капсулы.
Нередко дополнительно диагностируется и так называемая шейная мигрень, обусловленная сопутствующим раздражением симпатического сплетения позвоночной артерии. При этом к корешковому синдрому присоединяются выраженный цервикоалгический синдром с распространением жгучей интенсивной боли на половину головы до глазницы и синдром позвоночной артерии с развитием признаков вертебробазилярной недостаточности.
Методы диагностики
Диагностика шейной радикулопатии должна быть направлена на определение уровня и причины поражения корешков, выявление причины, исключение миелопатий (вовлечение ткани спинного мозга).
Полноценное обследование при шейном радикулите включает:
Объем обследования может быть расширен при подозрении на редкие причины радикулопатии, при выявлении опухолей (особенно метастатических) и получении данных о миелорадикулопатии – сочетанном поражении спинного мозга и выходящих из него корешков.
Лечение радикулопатии шейного отдела позвоночника
Для лечения радикулопатии шейного отдела разработаны стандартизованные схемы. Тем не менее в большинстве случаев эта патология требует индивидуального подхода с подбором комбинации препаратов и немедикаментозных мер, решением вопроса о необходимости оперативного вмешательства.

Первоочередной лечебной мерой является создание покоя пораженной области. Это достигается соблюдением постельного режима, ношением поддерживающего полужесткого или мягкого шейного воротника в остром и подостром периодах. Для уменьшения компрессии корешков используют также тракционный метод (дозированное вытяжение) с помощью петель Глиссона.
Такие меры дополняются медикаментозной и немедикаментозной терапией, в некоторых случаях пациенту предлагается операция.
Медикаментозная терапия
Медикаментозная терапия в большинстве случаев становится основой лечения острого периода шейного радикулита. Она может включать:
При выраженном некупирующемся болевом корешковом синдроме проводят лечебные блокады, а иногда и эпидуральную анестезию. А при сопутствующем заднем шейном симпатическом синдроме показана новокаиновая инфильтрация позвоночной артерии.
Физиотерапевтическое лечение
Физиотерапевтическое лечение допустимо начинать не ранее подострой стадии, после снижения выраженности боли. Оно может быть направлено на уменьшение воспаления и мышечного напряжеия, улучшение микроциркуляции и реологических показателей, стимуляцию регенеративных процессов.
Назначаются массаж, иглорефлексотерапия, УВЧ, электро- и фонофорез, грязелечение, лазерная и магнитная терапия. Для снижения возбудимости триггерных и болевых точек используют их окуривание, прижигание, аппликации, электротерапию. ЛФК проводится дозировано и только под контролем квалифицированного инструктора. В реабилитационном периоде показано также плавание.

Специальной диеты при шейном радикулите не назначают. Питание должно быть полноценным, сбалансированным, витаминизированным, легкоусвояемым. Учитывая соблюдение постельного режима и ограничение двигательной активность, необходимо следить за регулярным опорожнением кишечника. Для этого в рацион вводят богатые клетчаткой продукты.
Из меню исключают жареную, маринованную, острую пищу. Это позволяет предупредить чрезмерную задержку жидкости и снизить нагрузку на печень, что немаловажно при приеме НПВС и других медикаментов.
Хирургическое лечение
Хирургическое лечение при шейной миелорадикулопатии используется нечасто и лишь при наличии строгих показаний. К ним относят:
Оперативное вмешательство может проводиться классическим способом или с помощью малоинвазивных методик. Задачей такого лечения является устранение компрессии корешка и создание условий, предотвращающих ее рецидив.
При необходимости производят удаление разрушенного диска с последующим проведением переднего шейного спондилодеза. Малоинвазивными вариантами этой операции являются эндоскопическая дискэктомия, лазерная вапоризация диска и холодноплазменная нуклеопластика.

Меры профилактики
Профилактика шейного радикулита включает грамотную организацию рабочего места и зоны отдыха для минимизации позного мышечно-тонического синдрома и миозитов, своевременное обращение к врачу при появлении признаков дегенеративно-дистрофических изменений позвоночника. Важны также строгое соблюдение рекомендаций специалиста после перенесенных травм спины и шеи, лечение имеющихся фоновых заболеваний.
Острая шейная радикулопатия обычно достаточно хорошо поддается терапии, средний срок нетрудоспособности при этой патологии составляет 7–14 дней. А вот неправильное и несвоевременное лечении чревато развитием необратимых дистрофических изменений тканей, формированием стойкого болевого синдрома. Если не устранять причину ущемления корешков, возможно прогрессирование процесса с развитием компрессии спинного мозга и позвоночной артерии.
Лечение шейной радикулопатии стоит доверять профессионалам, не отказываясь от госпитализации в неврологический стационар и предлагаемых терапевтических методов.
Радикулопатия шейного отдела позвоночника
Шейная радикулопатия, или радикулит, представляет собой заболевание, симптомами которого является нейрогенная боль в районе шеи и руки.
Данное заболевание может сопровождаться слабостью, онемением конечностей, потерей рефлексов. Причины патологии бывают разными – к ним относят стеноз отверстия, поражение межпозвоночного диска, опухолевые образования. В любом случае симптомы недуга должны стать поводом для визита к врачу, который подберет оптимальное лечение.
К наиболее распространенным причинам развития заболевания относят следующее:
- Остеохондроз позвоночника и заболевания, которые он провоцирует, – поражение межпозвоночного диска, спондилез шейного отдела и т. д.
- Появление остеофитов – аномальных костных выростов, которые провоцируют нарушение подвижности позвоночника и компрессию нервных окончаний.
- Сильное переохлаждение.
- Травматические повреждения шеи – переломы, ушибы, вывихи.
- Искривление позвоночника – лордоз, сколиоз.
- Воспаление мышечной ткани шеи.
Шейный радикулит может развиваться по причине особенностей профессиональной деятельности. К заболеванию приводит продолжительное пребывание в вынужденном положении тела, при которой наблюдается напряжение мышечной ткани шеи.
Для радикулита характерны такие симптомы:

Наши читатели рекомендуют
Для профилактики и лечения БОЛЕЗНЕЙ СУСТАВОВ наша постоянная читательница применяет набирающий популярность метод БЕЗОПЕРАЦИОННОГО лечения, рекомендованный ведущими немецкими и израильскими ортопедами. Тщательно ознакомившись с ним, мы решили предложить его и вашему вниманию.
- интенсивная боль в районе шеи, которая нарастает при наклонах и поворотах;
- ощущение слабости в верхних конечностях;
- нарушение двигательной активности шеи;
- скованность в области затылка – этот симптом затрагивает и плечевой пояс;
- повышенная утомляемость и значительное ухудшение трудоспособности;
- появление покалывания, мурашек, онемения в верхних конечностях;
- ухудшение памяти и внимания;
- головокружение.
При острой форме шейного радикулита наблюдается увеличение температуры. Человек также может жаловаться на тошноту.
Диагностика
Для того чтобы выявить шейный радикулит, врач должен проанализировать анамнез и жалобы пациента, провести физикальный и неврологический осмотр, а также выполнить инструментальные исследования. Благодаря этому удастся оценить степень тяжести болезни и определить расположение патологии.
Затем проводятся более детальные исследования:
- Рентгенография. Это самый простой метод, который дает возможность оценить состояние позвонков и выявить остеофиты. Однако данная процедура не позволяет визуализировать межпозвоночные диски и нервные окончания.
- Компьютерная томография. С ее помощью удается получить послойное изображение тканей позвоночника, визуализировать нервные корешки и межпозвоночные диски.
- Магнитно-резонансная томография. Считается самым информативным методом исследования. Принцип действия данной процедуры основывается на мощном магнитном поле.
- Электромиография. С помощью данной методики удается оценить состояние нервных окончаний и определить причины появления болей.

Методы лечения
В большинстве случаев болезнь не требует консервативного и хирургического лечения. Симптомы заболевания, такие как болевые ощущения и онемение, спустя определенное время могут пройти самостоятельно. Если же проявления патологии сохраняются, назначается консервативное лечение.
Медикаментозная терапия
Лечение лекарственными препаратами должно решать следующие задачи:
- купирование болевого синдрома;
- нормализация обменных процессов;
- купирование воспаления;
- восстановление поврежденных нервных волокон;
- расслабление мышечной ткани, которая закрепощает позвоночник.
Для того чтобы справиться с симптомами шейной радикулопатии, применяют такие категории лекарственных препаратов:
- Нестероидные противовоспалительные лекарства – Индометацин, Ибупрофен. Они помогают купировать болевые ощущения в плече и руке, снизить отечность и воспаление в районе пораженного нервного окончания.
- Пероральные стероидные средства. Эти препараты используют при интенсивном болевом синдроме. Также их могут назначить при непереносимости нестероидных средств. Гормоны помогают справиться с болью, которая сопровождает шейный радикулит.
- Наркотические анальгетики – Трамал, Морфин. Их используют при очень сильном болевом синдроме. Обычно такие препараты назначают коротким курсом, чтобы не спровоцировать привыкание.
- Спинальные инъекции. При интенсивном болевом синдроме уколы гормональных препаратов проводят непосредственно в область шейного отдела.
Физиотерапевтическое лечение
Во время обострения шейного радикулита высокой эффективностью отличается иглорефлексотерапия. В этот период врач может также порекомендовать использовать мягкий или полужесткий воротник для шеи. Особенно полезен он в ночное время.
Благодаря применению данного приспособления удается увеличить расстояние между позвонками, уменьшить давление на нервные волокна и нормализовать кровообращение в шейном отделе, что поможет восстановить ткани.
По мере стихания воспалительного процесса могут использоваться такие физиотерапевтические методики:
- постизометрическая релаксация;
- магнитотерапия – обычно требуется 14-18 сеансов;
- лечебная гимнастика – рекомендуется выполнять упражнения в течение 1 месяца;
- массаж пораженной области – нужно провести 10-15 сеансов;
- электрофорез с применением лекарственных средств.
Успешное лечение невозможно без соблюдения правил приема пищи:
- есть нужно дробно – часто и небольшими порциями;
- включить в рацион тушеные овощи, постное мясо и рыбу, каши, кисломолочные продукты;
- отказаться от солений, острых блюд, копченостей, алкогольных напитков, сладостей;
- уменьшить объем свежих овощей в рационе.
Хирургическое лечение
В запущенных случаях шейный радикулит лечат путем проведения хирургического вмешательства. Целью выполнения операции является высвобождение защемленного нерва. Чаще всего применяют такие виды хирургического лечения:
- Ламинэктомия – заключается в выполнении открытой декомпрессии. В этом случае удаляют небольшой участок кости позвоночника. Если возникает необходимость, избавляются и от определенной части межпозвоночного диска, расположенного над нервом.
- Дискэктомия – подразумевает иссечение участка межпозвоночного диска, который давит на нерв. Кроме того, осуществляется удаление остеофитов, после чего образуют неподвижный участок позвоночника за счет соединения соседних позвонков.
Осложнения и профилактика
Если вовремя не начать лечение заболевания, оно может привести к опасным осложнениям. Среди них стоит выделить следующее:
- инфаркт или ишемия спинного мозга в районе шеи;
- увеличение внутричерепного давления;
- паралич или парез рук.
Для того чтобы не допустить развития патологии, нужно заниматься ее профилактикой. Она включает реализацию таких мероприятий:
- своевременное лечение воспалительных процессов;
- сон на ортопедическом матрасе;
- правильная организация режима работы и отдыха;
- рациональное и сбалансированное питание;
- умеренные физические нагрузки.
Шейный радикулит – довольно серьезное заболевание, которое сопровождается интенсивными болями и может спровоцировать неприятные последствия для здоровья. Чтобы этого не случилось, очень важно вовремя обратиться к врачу, который подберет эффективное лечение.
Часто сталкиваетесь с проблемой боли в спине или суставах?
- У вас сидячий образ жизни?
- Вы не можете похвастаться королевской осанкой и стараетесь скрыть под одеждой свою сутулость?
- Вам кажется, что это скоро пройдет само по себе, но боли только усиливаются.
- Много способов перепробовано, но ничего не помогает.
- И сейчас Вы готовы воспользоваться любой возможностью, которая подарит Вам долгожданное хорошее самочувствие!
Эффективное средство существует. Врачи рекомендуют Читать далее>>!
Читайте также
 Наш эксперт:
Наш эксперт:
Почетный доктор, Доктор Медицинских Наук
Европейского университета,
Член Российской Академии Естественных Наук,
профессор ЕАЕН. Автор 3 книг, по лечению позвоночника,
имеет два патента на изобретения.
Сфера деятельности
Мануальная терапия, остеопатия.
Об авторе.
Радикулопатия шейного отдела позвоночника: виды, симптомы, диагностика и лечение
Шейный отдел позвоночника является наиболее подвижным, уязвимым, подверженным воздействию различных неблагоприятных факторов, в результате чего в его тканях развиваются дегенеративные процессы. Шейная радикулопатия (радикулит) развивается вследствие длительного течения этих процессов.
Патология является одним из наиболее распространенных поражений шейного отдела позвоночного столба. Недуг поражает людей любого возраста и половой принадлежности, однако, в группу риска входят те, кто ведет малоподвижный, либо, напротив слишком активный образ жизни, а также представители старшего поколения.
Что такое радикулит шеи?
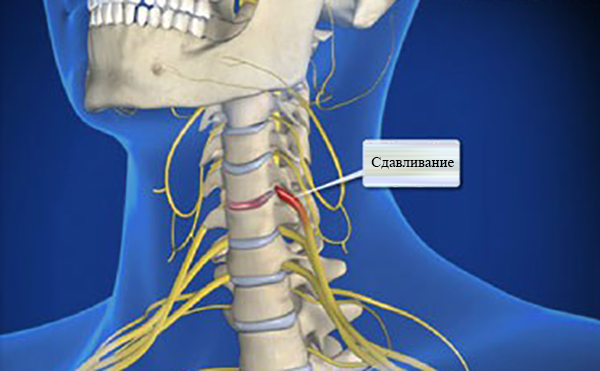
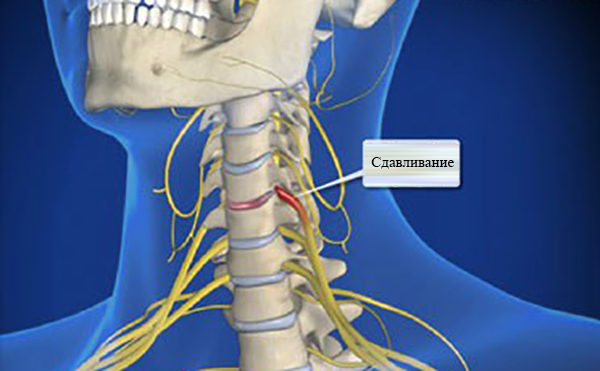
В результате патологических изменений тканей шейного отдела позвоночника происходит сдавливание позвонков, их деформация и изменение положения (выпячивание). Это приводит к сужению спинномозгового канала, сдавливанию нервных окончаний спинного мозга. Развивается воспалительный процесс. Который постепенно охватывает близлежащие мягкие ткани. Проявляются характерные признаки недуга, имеющие яркий, интенсивный характер.
Причины развития
К числу наиболее вероятных причин, которые способствуют развитию радикулита, принято относить:
- Другие заболевания позвоночника, в частности, остеохондроз, спондилез, искривление позвоночного столба, наличие доброкачественных и злокачественных опухолей.
- Наличие остеофитов, особенно если наросты имеют значительные размеры.
- Травматическое повреждение позвоночного столба в области шеи (ушибы, вывихи, смещения позвонков)
- Длительное местное воздействие отрицательных температур.
- Воспаление мышечной ткани, окружающей шейные позвонки.
- Чрезмерные физические нагрузки, либо их полное отсутствие.
- Длительно текущие инфекционные заболевания.
- Длительное нахождение в анатомически неправильном положении (например, во время работы или сна, если используются неправильные спальные принадлежности).
Чем опасен недуг?
Сужение спинномозгового канала приводит к защемлению нервных корешков спинного мозга, его повреждению. В результате этого нарушается подвижность не только шеи, но и других участков опорно-двигательного аппарата. В частности, радикулит приводит к потере чувствительности и развитию парезов верхних конечностей. При этом человек теряет способность к самообслуживанию, выполнению элементарных действий.
Виды и формы
Выделяют следующие формы патологии:
- Дискогенный радикулит, развивающийся в результате деформации межпозвоночных дисков, которые начинают сдавливать нервные окончания.
- Вертеброгенная форма имеет более сложный механизм развития: деформация дисков приводит к нарушению кровообращения в близлежащих тканях, развитию воспалительного процесса, отечности, появлению спазмов. Именно эти изменения приводят к защемлению нервов.
- Смешанная форма является наиболее сложной.
Симптоматика
Характерными проявлениями радикулита шеи являются следующие симптомы:
- Болезненные ощущения, усиливающиеся в первой половине дня, а также во время резких движений (например, при чихании, кашле, поворотах головы). Боль локализуется в области шеи, плечевого пояса. Также пациента беспокоят сильные мигрени.
- С течением времени болевой синдром проявляется и в области верхних конечностей.
- Потеря чувствительности в верхней половине туловища, связанная с нарушением нервной регуляции данных участков.
- Слабость мышечной ткани, утрата подвижности суставов рук.

Диагностика
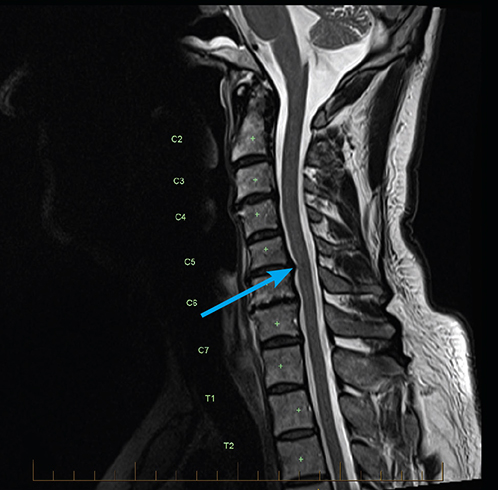
Постановка диагноза осуществляется с помощью инструментальных исследований позвоночного столба:
- Рентгенография имеет важное значение для дифференциальной диагностики, позволяет отличить патологию от других сходных состояний (опухоли, остеопороз).
- КТ для оценки состояния тканей позвоночника и нервных окончаний, выявления локализации повреждений.
- МРТ считается наиболее информативным методом диагностики, так как позволяет увидеть даже незначительные нарушения. Однако, применять его можно не всегда (процедура противопоказана людям, имеющим металлические протезы, использующим кардиостимуляторы).
- ЭМГ для оценки нервной проводимости мышечной ткани.
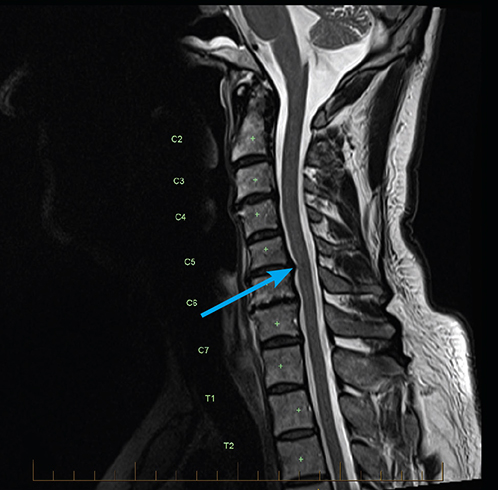
Методы лечения
Чаще всего для устранения недуга используют консервативные способы лечения, хирургическая операция требуется в исключительных случаях.
Пациенту назначают прием:
- Хондопротекторов.
- НПВС.
- Препаратов – анальгетиков.
- Антидепрессантов (назначают не всегда, только в том случае, если сильные боли приводят к выраженным нервным расстройствам).
- Миорелаксанты.
- Витаминные препараты.
- Обезболивающие средства местного применения.
Одной только лекарственной терапией не обойтись, для получения более эффективного и быстрого результата, необходимо назначить целый комплекс вспомогательных мероприятий, таких как ЛФК, массаж, физиотерапевтические процедуры. Важно помнить, что массажные техники и комплексы упражнений нельзя назначать, если патология находится в остром периоде развития, проявляется выраженными болевыми ощущениями.
Оперативное вмешательство необходимо, если у пациента обнаружены опухолевые образования, имеет место значительное повреждение спинного мозга, либо в случаях, когда традиционные методы лечения не дали ожидаемого результата.
Применяют различные виды операций, такие как ламинэктомия (удаление пораженного хряща и части позвонка), дискэктомия (удаление межпозвоночного диска), микродискэктомия (удаление части диска).
Профилактика
Снизить риск развития радикулита шеи можно, если вести здоровый образ жизни с умеренной степенью физической активности, правильно питаться, защищать шею от травм, переохлаждений, вовремя лечить патологии опорно-двигательного аппарата.
Возможные последствия
Отсутствие терапии приводит к опасным последствиям. В частности, развивающиеся деформационные и воспалительные процессы приводят к дальнейшему сужению спинномозгового канала, и, как следствие, к значительному повреждению спинного мозга. А это чревато парализацией и инвалидностью.
Поражение межпозвоночных дисков шейного отдела с радикулопатией
(дискогенная шейная радикулопатия)
Болезни нервной системы
Общее описание
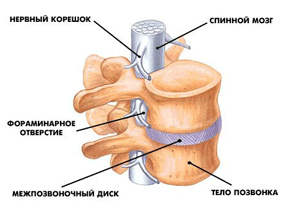 Поражение межпозвоночных дисков шейного отдела с радикулопатией (дискогенная шейная радикулопатия) (М50.1) — это болевой синдром в области шейного отдела позвоночника, вызванный воздействием грыжи диска шейного уровня на корешки спинного мозга.
Поражение межпозвоночных дисков шейного отдела с радикулопатией (дискогенная шейная радикулопатия) (М50.1) — это болевой синдром в области шейного отдела позвоночника, вызванный воздействием грыжи диска шейного уровня на корешки спинного мозга.
Распространенность: 80 на 100 тысяч человек. Частота болевого синдрома в шее выше у женщин (в 1,5–2 раза по сравнению с мужчинами), а заболеваемость шейной радикулопатией — у мужчин.
 Заболевание проявляется следующими симптомами: боли в шее (50%), распространяющиеся на руки (80%), боли в руках при нагрузке (90%), онемение, сопровождающееся чувством «ползания мурашек», покалыванием (80%) и/или слабость в руках (40%).
Заболевание проявляется следующими симптомами: боли в шее (50%), распространяющиеся на руки (80%), боли в руках при нагрузке (90%), онемение, сопровождающееся чувством «ползания мурашек», покалыванием (80%) и/или слабость в руках (40%).
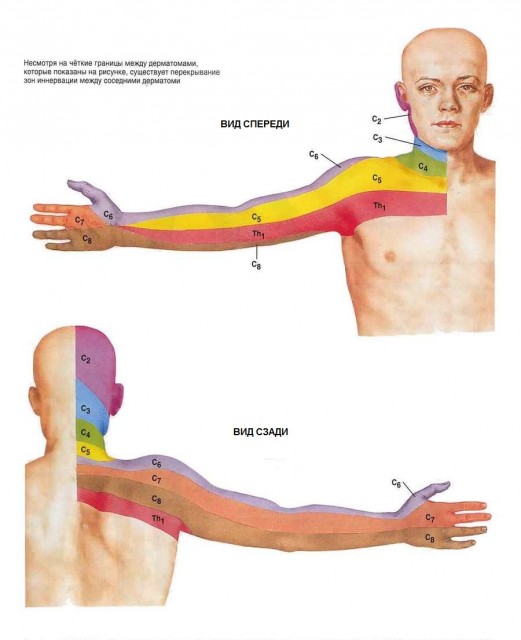
При объективном осмотре пациента выявляют болезненность при пальпации паравертебральных точек и остистых отростков в шейном отделе, напряжение шейных мышц, вынужденное положение головы, выпрямление шейного лордоза, ограничение объема движений в шейном отделе позвоночника из-за боли. Также отмечается гипестезия/анестезия в зоне иннервации соответствующих дерматомов, парестезии в руках, снижение сухожильных рефлексов с верхних конечностей, вегетативно-сосудистые проявления.
Корешковые синдромы при грыжах шейных межпозвонковых дисков
| Симптомы | Уровень поражения диска | ||||
| СIII-IV | СIV-V | СV-VI | СVI-VII | СVII | |
| Сдавленный корешок | СIV | СV | СVI | СVII | СVIII |
| Локализация болей и парестезий | Боковая поверхность шеи до верхних отделов плеча | Шея, плечо, передняя, верхняя поверхность предплечья | Латеральная поверхность плеча и тыльная поверхность предплечья, парестезии в I пальце | Тыльная поверхность предплечья, II и III пальцы | Внутренняя поверхность плеча и предплечья |
| Мышечная слабость | Диафрагма | Подостная, двуглавая, плечелучевая мышцы | Плечелучевая мышца | Трехглавая мышца, супинатор и пронатор кисти, разгибатель пальцев | Межкостные мышцы кисти |
| Нарушение рефлексов | С двуглавой мышцы | С двуглавой мышцы | С трехглавой мышцы | ||
Диагностика
Диагностика включает компьютерную и магнитно-резонансную томографию шейного отдела позвоночника (фораминальный стеноз, грыжи межпозвонковых дисков).
- Вертеброгенная цервикобрахиалгия.
- Радикуломиелопатия на шейном уровне.
- Туннельные синдромы верхних конечностей.
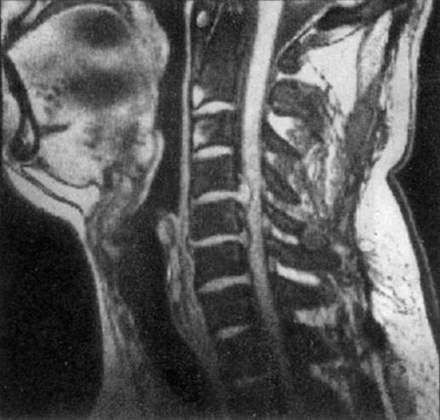 |
| МР-томограмма шейного отдела позвоночника. Грыжа диска между CIV и CV |
Лечение поражения межпозвоночных дисков шейного отдела с радикулопатией
Лечение назначается только после подтверждения диагноза врачом-специалистом. Показаны анальгетики, миорелаксанты, физиолечение, ЛФК, медикаментозные блокады. При неэффективности консервативного лечения проводится хирургическое удаление грыжи диска.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.



- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Ксефокам (нестероидное противовоспалительное средство). Режим дозирования: для купирования острого болевого синдрома рекомендуемая доза внутрь составляет 8-16 мг/сут. за 2-3 приема. Максимальная суточная доза — 16 мг. Таблетки принимают перед едой, запивая стаканом воды.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м — 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Тизанидин (миорелаксант центрального действия). Режим дозирования: начальная доза внутрь составляет 6 мг (1 капсула). При необходимости суточную дозу можно постепенно увеличивать — на 6 мг (1 капсулу) с интервалами 3-7 дней. Для большинства пациентов оптимальная доза составляет 12 мг в сутки (2 капсулы); в редких случаях может по-требоваться увеличение суточной дозы до 24 мг.
Рекомендации
Рекомендуется консультация нейрохирурга, магнитно-резонансная томография шейного отдела позвоночника.
Симптомы шейного радикулита, причины возникновения, признаки, диагностика, осложнения и методы лечения
Шейный радикулит (синоним: радикулопатия; аббревиатура: ШР) – патологическое состояние, при котором наблюдается воспаление спинномозгового нерва. В статье мы разберем шейный радикулит, симптомы и методы лечения.
 Радикулит
Радикулит
Внимание! В российской международной классификации болезней 10 пересмотра (МКБ-10) радикулопатия обозначается кодом M54.1
Радикулопатия приводит к боли или дискомфорту – покалыванию возле нервного корешка. Боль в ногах – типичный симптом поражения поясничного или крестцового отдела позвоночника. При шейной радикулопатии она иррадиирует в плечи и руки.
Кроме болевого синдрома, радикулопатия часто приводит к онемению кожи. Изредка возникает частичное ограничение подвижности – парез. Однако полный паралич обычно не развивается, потому что каждая мышца получает импульсы от нескольких нервных корешков.
На уровне пораженного нервного корешка мышцы спины рядом с позвоночником затвердевают, что усугубляет боль, когда пациент кашляет, чихает или посещает туалет. При цервикальной радикулопатии у пациентов шея иногда опухает.
Радикулопатия может возникать в разном возрасте. Однако, поскольку многие из возможных факторов развиваются только с возрастом, молодые люди редко страдают от этой патологии, а дети – почти никогда. В целом, радикулит шейного отдела, симптомы которого знакомы многим, диагностируется у каждого восьмого жителя Земли после 40 лет.
Наиболее распространенной причиной ШР становится грыжа диска в поясничном отделе позвоночника. Она возникает чаще всего между 30 и 50 годами жизни. После этого риск снова уменьшается. Грыжа межпозвоночных дисков (ГМД) в шейном отделе позвоночника возникает гораздо реже, чем в поясничном, но встречается главным образом у молодых людей.
Радикулит является воспалением нервного корешка, но этот термин часто используется как синоним радикулопатии. Другие альтернативные названия включают корешковый неврит или корешковый синдром.
Нервные корешки – это нервные волокна, которые проникают в спинной мозг или выходят из него. Различают передний и задний корешок, которые соединяются в спинномозговом канале со спинным нервом. Спинные нервы, в свою очередь, выходят из спинного канала парами справа и слева между позвоночными телами. Обычно у человека есть 31 пара спинномозговых нервов.
Нервные корешки в области шейного отдела позвоночника отвечают за движения рук, а нервные корешки в нижней части спинного мозга – за ноги, и они заканчиваются у взрослых примерно на высоте верхних поясничных позвонков.
Передний корешок снабжает определенные мышцы нервными сигналами, а задний получает нервные стимулы от определенных частей органа или кожи. Поэтому, когда повреждены нервные волокна, симптомы проявляются в иннервируемом участке тела.
Радикулопатии можно классифицировать в соответствии с высотой спинного мозга. Если затронуты нервные корни в области шейного отдела позвоночника, то говорят о цервикальной радикулопатии.
Поясничная и крестцовая область поражаются значительно чаще. Корешковый синдром на высоте грудного отдела позвоночника возможен, но относительно редок.
Хроническая радикулопатия – это когда симптомы, особенно боль, сохраняются более двенадцати недель. Большинство причин заболевания можно отнести к двум группам: механическое давление или воспаление.
Механические причины наиболее распространены. К ним относятся:
- Межпозвонковая грыжа (поражение межпозвоночного диска шейного отдела с радикулопатией)
- Костные изменения в позвонках или позвоночнике, такие как сужение позвоночного канала (спинальный стеноз);
- Ревматоидный артрит;
- Спондилолистез;
- Опухоли или кровоизлияния.
В случае механического повреждения корешка через некоторое время возникает воспаление, которое вызывает дополнительное раздражение.
Воспаление тел позвонков и межпозвоночных дисков (спондилодизит) может перейти к нервным корешкам. Они часто вызываются бактерией Staphylococcus aureus. Одним из возможных факторов неинфекционного воспаления является синдром Гийена-Барре.
 Артрит
Артрит
Существуют определенные заболевания, которые непосредственно разрушают ткань нервных корешков, не вызывая воспаления. Типичный пример – радикулопатия при сахарном диабете (диабетическая радикулопатия).
Симптомы некоторых заболеваний могут быть похожими на радикулопатию. Большинство из них – ортопедические: артроз тазобедренного сустава или переломы позвонков, вызванные остеопорозом (потеря костной массы). Если имеются симптомы, сходные с радикулопатией, состояние именуется псевдорадикулопатией.
Многие спрашивают, как нужно лечить расстройство? На первый план при радикулопатии выступает лечение болевого синдрома. Для этой цели используются рецептурные или безрецептурные обезболивающие лекарства – ацетаминофен или ибупрофен (нестероидные анальгетики). Если лекарства не дают эффекта, назначают слабые опиоиды – трамадол. Миорелаксанты устраняют напряжение мышц, которое часто сопровождает радикулопатию.
В дополнение к терапии радикулотерапии лекарственными методами существуют специальные методы лечения, которые используются либо дополнительно, либо альтернативно. С помощью физиотерапевтических упражнений пациент может, например, предотвратить болевые ощущения.
В некоторых случаях, однако, необходимы другие препараты, такие как кортизон или антибиотики, если причиной радикулопатии стала бактериальная инфекция. При беременности нельзя употреблять вышеперечисленные препараты, поэтому рекомендуется при первых явлениях болезни обратиться к врачу.
Вопреки идее многих пациентов, они должны избегать постельного режима, насколько это возможно. Постельный режим полезен для процесса заживления, но не для радикулита. Не позднее, чем через четыре дня после появления жалоб, следует полностью отказаться от постельного режима. Часто симптомы исчезают через несколько дней сами по себе.
Если радикулопатия развилась из-за механической травмы, обычно приходится действовать быстро, чтобы предотвратить постоянный неврологический дефицит. В тот же день пациенту рекомендуется пройти хирургическое вмешательство.
 Парез
Парез
Совет! В домашних условиях лечить серьезные медицинские болезни категорически запрещено. Не рекомендуется использовать непроверенные лечебные средства и медикаментозные препараты. При первых признаках или выраженной симптоматике (проявлении поражения нервных корешков) требуется срочно обратиться к врачу. При несвоевременном лечении состояния может угрожать жизни пациента.
Радикулопатия шейного отдела позвоночника: виды, симптомы, диагностика и лечение
Шейный отдел позвоночника является наиболее подвижным, уязвимым, подверженным воздействию различных неблагоприятных факторов, в результате чего в его тканях развиваются дегенеративные процессы. Шейная радикулопатия (радикулит) развивается вследствие длительного течения этих процессов.
Патология является одним из наиболее распространенных поражений шейного отдела позвоночного столба. Недуг поражает людей любого возраста и половой принадлежности, однако, в группу риска входят те, кто ведет малоподвижный, либо, напротив слишком активный образ жизни, а также представители старшего поколения.
Что такое радикулит шеи?
В результате патологических изменений тканей шейного отдела позвоночника происходит сдавливание позвонков, их деформация и изменение положения (выпячивание). Это приводит к сужению спинномозгового канала, сдавливанию нервных окончаний спинного мозга. Развивается воспалительный процесс. Который постепенно охватывает близлежащие мягкие ткани. Проявляются характерные признаки недуга, имеющие яркий, интенсивный характер.
Причины развития
К числу наиболее вероятных причин, которые способствуют развитию радикулита, принято относить:
- Другие заболевания позвоночника, в частности, остеохондроз, спондилез, искривление позвоночного столба, наличие доброкачественных и злокачественных опухолей.
- Наличие остеофитов, особенно если наросты имеют значительные размеры.
- Травматическое повреждение позвоночного столба в области шеи (ушибы, вывихи, смещения позвонков)
- Длительное местное воздействие отрицательных температур.
- Воспаление мышечной ткани, окружающей шейные позвонки.
- Чрезмерные физические нагрузки, либо их полное отсутствие.
- Длительно текущие инфекционные заболевания.
- Длительное нахождение в анатомически неправильном положении (например, во время работы или сна, если используются неправильные спальные принадлежности).
Чем опасен недуг?
Сужение спинномозгового канала приводит к защемлению нервных корешков спинного мозга, его повреждению. В результате этого нарушается подвижность не только шеи, но и других участков опорно-двигательного аппарата. В частности, радикулит приводит к потере чувствительности и развитию парезов верхних конечностей. При этом человек теряет способность к самообслуживанию, выполнению элементарных действий.
Виды и формы
Выделяют следующие формы патологии:
- Дискогенный радикулит, развивающийся в результате деформации межпозвоночных дисков, которые начинают сдавливать нервные окончания.
- Вертеброгенная форма имеет более сложный механизм развития: деформация дисков приводит к нарушению кровообращения в близлежащих тканях, развитию воспалительного процесса, отечности, появлению спазмов. Именно эти изменения приводят к защемлению нервов.
- Смешанная форма является наиболее сложной.
Симптоматика
Характерными проявлениями радикулита шеи являются следующие симптомы:
- Болезненные ощущения, усиливающиеся в первой половине дня, а также во время резких движений (например, при чихании, кашле, поворотах головы). Боль локализуется в области шеи, плечевого пояса. Также пациента беспокоят сильные мигрени.
- С течением времени болевой синдром проявляется и в области верхних конечностей.
- Потеря чувствительности в верхней половине туловища, связанная с нарушением нервной регуляции данных участков.
- Слабость мышечной ткани, утрата подвижности суставов рук.

Диагностика
Постановка диагноза осуществляется с помощью инструментальных исследований позвоночного столба:
- Рентгенография имеет важное значение для дифференциальной диагностики, позволяет отличить патологию от других сходных состояний (опухоли, остеопороз).
- КТ для оценки состояния тканей позвоночника и нервных окончаний, выявления локализации повреждений.
- МРТ считается наиболее информативным методом диагностики, так как позволяет увидеть даже незначительные нарушения. Однако, применять его можно не всегда (процедура противопоказана людям, имеющим металлические протезы, использующим кардиостимуляторы).
- ЭМГ для оценки нервной проводимости мышечной ткани.
Методы лечения
Чаще всего для устранения недуга используют консервативные способы лечения, хирургическая операция требуется в исключительных случаях.
Пациенту назначают прием:
- Хондопротекторов.
- НПВС.
- Препаратов – анальгетиков.
- Антидепрессантов (назначают не всегда, только в том случае, если сильные боли приводят к выраженным нервным расстройствам).
- Миорелаксанты.
- Витаминные препараты.
- Обезболивающие средства местного применения.
Одной только лекарственной терапией не обойтись, для получения более эффективного и быстрого результата, необходимо назначить целый комплекс вспомогательных мероприятий, таких как ЛФК, массаж, физиотерапевтические процедуры. Важно помнить, что массажные техники и комплексы упражнений нельзя назначать, если патология находится в остром периоде развития, проявляется выраженными болевыми ощущениями.
Оперативное вмешательство необходимо, если у пациента обнаружены опухолевые образования, имеет место значительное повреждение спинного мозга, либо в случаях, когда традиционные методы лечения не дали ожидаемого результата.
Применяют различные виды операций, такие как ламинэктомия (удаление пораженного хряща и части позвонка), дискэктомия (удаление межпозвоночного диска), микродискэктомия (удаление части диска).
Профилактика
Снизить риск развития радикулита шеи можно, если вести здоровый образ жизни с умеренной степенью физической активности, правильно питаться, защищать шею от травм, переохлаждений, вовремя лечить патологии опорно-двигательного аппарата.
Возможные последствия
Отсутствие терапии приводит к опасным последствиям. В частности, развивающиеся деформационные и воспалительные процессы приводят к дальнейшему сужению спинномозгового канала, и, как следствие, к значительному повреждению спинного мозга. А это чревато парализацией и инвалидностью.
Как лечить радикулит шейного отдела
Обычно, говоря о радикулите, мы связываем с ним боль в поясничной области. Но расшифровав само явление как боль раздраженного корешка, можно понять, что оно вообще-то встречается в любом отделе позвоночника. Не исключение — и шея. Остеохондроз — это заболевание, все симптомы которого мы изучили уже, как говорится, вдоль и поперек. А вот что такое шейный радикулит — об этом говорили достаточно редко.
Симптомы и лечение шейного радикулита
Начнем с того, есть ли какие-то отличия между шейным остеохондрозом и радикулитом.
Шейный остеохондроз — это дегенеративный процесс, связанный с изменениями в хрящах межпозвонкового диска, суставах позвонков шеи
По своим симптомам он проходит четыре стадии:
- Первая стадия: Первичные дистрофические изменения — и почти незаметные внешне симптомы, среди которых напряжение, незначительные дискомфорт и боль в шее
- Вторая: Более выраженные деформации в дисках и суставах — и появление острой корешковой боли с иррадиацией в затылок, плечо, руку, лопатку
- Третья: Образование грыжи, деформирующий артроз, стеноз канала — и хронические приступы боли, головокружения, ВСД, потеря чувствительности и явления парестезии в иннервированных областях
- Четвертая: Образование остеофитов — и ограничение подвижности шеи, ишемические атаки, вялые парезы, угроза ишемического инсульта и паралича
Стадии и признаки радикулита шеи
Шейный радикулит — это симптомы, вызванные воспалением или механическим раздражением нервного корешка шейного сегмента спинного мозга
Условно его можно разделить на две стадии:
- Первая неврологическая:
- сильная интенсивная боль в области шеи, отдающая в руки, плече-лопаточную область
- защитный мышечный спазм
- повышение болезненности и чувствительности в паравертебральных болевых точках (обычно, это остистые отростки позвонков шеи)
- активизация рефлексов сухожилия
- Вторая невротическая
- Уменьшение симптомов боли и чувствительности в зоне поражения нерва
- Угасание мышечных рефлексов и частичная мышечная атрофия
- Сохранение мышечного напряжения и чувствительности паравертебральных точек
Причинами радикулита могут быть очень многие болезни, в том числе и остеохондроз.
Сравнение шейного остеохондроза и радикулита
- Радикулит различают по симптомам боли, проявлениям чувствительности, активности мышц и сухожилий
- Остеохондроз — по той цепочке последовательных событий внутри одного ДДП, приводящих к радикулопатии и другим симптомам
Разница между остеохондрозом и радикулитом аналогична разнице между причиной и следствием:
- Причина — первое, то есть остеохондроз
- Следствие — второе, то есть радикулит
И хотя остеохондроз называют одной из самых частых причин радикулита, в реальности вовсе не любая боль в шее бывает из-за остеохондроза.
Остеохондроз — это все же сложный хронический процесс, спондилез, который запускается в организме под влиянием очень многих факторов:
- Наследственная предрасположенность, при которой в организме недостаток коллагена
- Врожденные пороки развития атланта и аксиса
- Эндокринные нарушения
- Ревматизм
- Длительная интоксикация
- Термические и механические повреждения
- Стрессы
Первичный и вторичный шейный радикулит
От первой «незаметной» стадии остеохондроза до изменений в позвонках, суставах и дисках и проявлений радикулопатии проходит обычно немало времени.
Шейный радикулит, возникший на почве остеохондроза или любого другого хронического дистрофического процесса, называют вторичным
К таким процессам можно отнести:
- Травмы позвоночника, осложненные артрозом и другими последствиями
- Опухоли
- Хронический миозит
- Ишемию спинного мозга
- Деформирующие изменения:
- Сколиоз (кривошея)
- Спондилолистез (смещение позвонков) шеи
Радикулит шейного отдела, возникший на почве острого и хронического спондилита (воспалительного процесса в позвоночнике) инфекционной вирусной этиологии, называют первичным
Первичный шейный радикулит развивается на почве:
- Гриппа, ангины, пневмонии, менингита, энцефалита
- Туберкулеза
- Остеомиелита
- Сифилиса, гонореи
Боль в шее- не всегда радикулит
Признаки шейной радикулопатии проявляются также и при обыденных вещах:
- нахождении на сквозняке
- постоянной напряженной позе за компьютером
- любом труде, требующем сосредоточенности и постоянной мобилизации шеи
Однако эти признаки на самом деле могут быть простым мышечным воспалением (миозитом).
Радикулит в результате переохлаждения или хронического мышечного спазма диагностируется только при остром нервно-мышечном миозите
Клинические симптомы шейного радикулита
Шейный радикулит проявляет себя достаточно четко:

- Боль появляется внезапно, обычно при резком неудачном сгибании головы или повороте
- Иррадиация боли — в затылок, верхнюю часть туловища и конечности
- Симптомы радикулопатии связывают с зонами иннервации определенных корешков (всего в шее отделе -семь позвонков и восемь пар корешков:
- С1 — С2 — зона головы
- С3 — С4 — диафрагмы
- С5 — плече-лопаточная область
- С6 — зона запястий и бицепсов
- С7 — трицепсов
- С8 — кистей рук
Лечение шейного радикулита
Лечение разноплановое, в зависимости от его причины.
Лечение первичной радикулопатии
- Соблюдается постельный режим и принимаются болеутоляющие препараты
- Борьба с инфекцией и ее профилактика: при необходимости проводится специфическая терапия
- В подострый период и во время ремиссии — санаторно-курортное лечение:
бальнеотерапия, сероводородные ванны
Лечение вторичной радикулопатии
При обострении проводится медикаментозное лечение:
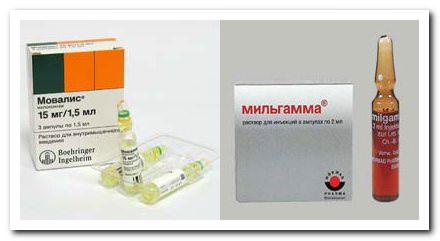
- Назначаются противовоспалительные препараты нестероидной группы:
- Кетопрофен
- Диклофенак
- Мовалис
- НПВС сочетают с миорелаксантами — лекарствами, расслабляющими мышцы
- Применяют дополнительно:
- мультивитаминные комплексы, например, Мильгамма
- седативные успокаивающие средства
- сосудорасширяющие препараты
- Помощь в домашнем лечении могут оказать:
- Шейные корсеты
- Мази и пластыри от боли
Но не забывайте, что воспользоваться этими средствами можно ненадолго:
- Постоянное ношение корсета ослабит шейные мышцы
- Мази и пластыри оказывают поверхностный раздражающий эффект
Не стоит пытаться самостоятельно справиться с радикулопатией — без диагностики это только приведет к углублению заболевания и переходу его в хроническую форму.
В подострый период нужно переходить к немедикаментозным способами лечения:
Также могут помочь и альтернативные методы:





(89 оценок, среднее: 4,70 из 5)
Причины, проявления и терапия радикулопатии шейного отдела позвоночника
Содержание:
 Радикулопатия шейного отдела позвоночника – заболевание, которое имеет немало симптомов и встречается довольно часто. При правильном и своевременном лечении прогноз чаще всего хороший, и происходит полное восстановление, однако лечение может растянуться на несколько месяцев.
Радикулопатия шейного отдела позвоночника – заболевание, которое имеет немало симптомов и встречается довольно часто. При правильном и своевременном лечении прогноз чаще всего хороший, и происходит полное восстановление, однако лечение может растянуться на несколько месяцев.
Радикулит, а это второе название патологии, никогда не появляется без причины. Среди основных причин можно назвать:
Но есть и такие профессии, которые способствуют развитию радикулита. Это относится к библиотекарям, учителям, портным, ювелирам, тем, кто длительно работает за компьютером.
Как проявляется
Симптомы шейной радикулопатии многообразны и будут зависеть от того, какие нервные корешки оказались в зоне поражения. Первое, на что следует обратить внимание – боль, которая становится очень сильной при любых попытках пошевелить шеей.
Не менее важен и другой симптом – слабость в руках, а также ощущение покалывания и ползания мурашек. После сна пациент отмечает скованность в области плеч, а также неприятные ощущения в затылке. Также отмечается нарушение подвижности в шее. Всё это сопровождается быстрой утомляемостью и снижением работоспособности, а также нарушением внимания и памяти. Иногда могут отмечаться головокружения.
Если заболевание носит острый характер, тогда ко всем прочим симптомам добавляется также повышенная температура тела и тошнота.
Однако это только общие проявления болезни, которые помогают заподозрить заболевание. Есть и особые признаки, которые будут полностью зависеть от того, какой корешок оказался поражённым.
Если это восьмой нервный корешок, то боли будут локализоваться в локтях, предплечье и кисти, будет отмечаться онемение пальцев и их слабость.
Если это седьмой корешок, а такая патология встречается чаще всего, то будет боль в плечах и предплечьях. Снижается рефлекс трёхглавой мышцы плеча.
Если это шестой корешок, тогда боль будет от плеча и до большого пальца руки. Здесь же сильно снижается чувствительность и наступает мышечная слабость. Такой вариант встречается относительно редко.
При поражении пятого и четвёртого корешков также характерны болевые ощущения, слабость мышц, снижение рефлексов.
Шейная радикулопатия может иметь острое или хроническое течение. Если это острое заболевание, тогда оно может длиться от пары недель до нескольких месяцев, а затем проходит. Если это хронический вариант, тогда время от времени возникают обострения, которые также успешно поддаются лечению.
Диагностика
Диагноз может быть установлен на основании жалоб пациента, однако чтобы понять, что стало причиной заболевания, следует провести определённые диагностические мероприятия. Так, например, рентгенография позволяет полностью исключить такие причины, как опухоли или остеопороз.
Компьютерная томография послойно показывает все ткани, позволяя выявить место повреждения и степень сдавливания корешка. Но всё же самым информативным методом принято считать МРТ. В то же время этот метод нельзя применять при наличии искусственных суставов, кардиостимуляторов, имплантатов — тогда используется КТ. Обязательными являются также общие анализы крови и мочи.
 Радикулопатия шейного отдела лечится на основании причины, которая привела к заболеванию. Это может быть как приём медикаментов, так и оперативное вмешательство.
Радикулопатия шейного отдела лечится на основании причины, которая привела к заболеванию. Это может быть как приём медикаментов, так и оперативное вмешательство.
Медикаментозная терапия включает в себя применение сразу нескольких групп лекарств:
- Обезболивающих.
- Противовоспалительных.
- Миорелаксантов.
- Улучшающих кровообращение.
- Регенерирующих нервные волокна.
При необходимости пациент принимает витамины и минералы, а также антидепрессанты, но назначать их может только врач. Препараты можно принимать как в форме таблеток, так и в виде мазей или кремов, которые обладают согревающим или раздражающим действием, но наносить такие средства можно только на непоражённою кожу.
В острый период могут быть использованы физиотерапевтические методы, например, иглоукалывание. После того, как обострение будет снято, можно использовать и другие методики:
- Магнитотерапию.
- Электрофорез.
- Массаж.
- Лечебную гимнастику.
В острый период использовать такое дополнительное лечение категорически запрещено.
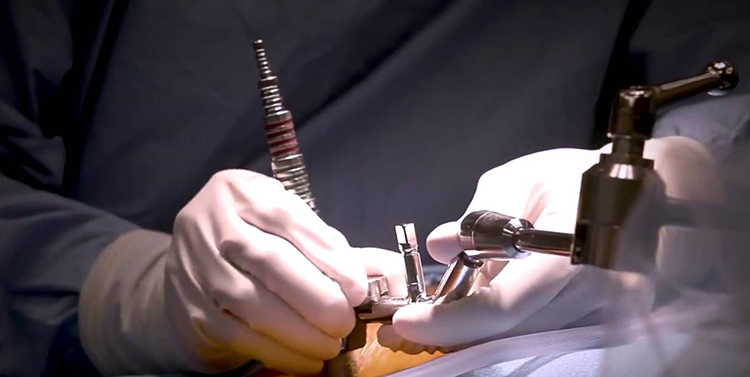
Поражение межпозвоночного диска шейного отдела с радикулопатией — прямое показание для проведения оперативного лечения. Операция может проводиться одним из двух методов. Если удаляется небольшая часть косточки позвоночника и часть межпозвоночного диска, тогда это называется ламинэктомия.
Если иссекается межпозвоночный диск, который давит на корешок, происходит удаление остеофитов, а два соседних позвонка скрепляются между собой, то это называется дискэктомия.
Прогноз вполне благоприятный, но только если лечение было начато своевременно, а диагноз был поставлен достаточно быстро.



-0 Комментарий-