Содержание:
- 1 Остеохондропатия пяточной кости: симптомы и лечение
- 1.1 Что делать при остеохондропатии бугра пяточной кости?
- 1.2 Причины развития
- 1.3 Этапы заболевания
- 1.4 Симптоматические проявления
- 1.5 Диагностика
- 1.6 Методы лечения заболевания
- 1.7 Восстановительный период
- 1.8 Остеохондропатия пяточной кости: симптомы и лечение
- 1.9 Как диагностируется заболевание?
- 1.10 Болезнь Шинца (остеохондропатия апофиза кости пяточной, остеохондропатия бугра пяточной кости, остеохондропатия кости пятки, болезнь Гаглунда-Шинца)
- 1.11 Причины заболевания
- 1.12 Симптомы и протекание заболевания
- 1.13 Остеохондропатия пяточной кости. Причины, симптомы и лечение заболевания
- 1.14 Почему возникает данное заболевание?
- 1.15 Симптомы болезни
- 1.16 Диагностика
- 1.17 Особенности лечения
- 1.18 Прогноз для пациентов с описанным диагнозом
- 1.19 Болезнь Шинца (остеохондропатия пяточной кости)
- 1.20 Что такое болезнь Шинца
- 1.21 Пять стадий развития
- 1.22 Диагностика
- 1.23 Что собой представляет остеохондропатия пяточной кости?
- 1.24 Появления и симптомы остеохондропатии
- 1.25 Характерные признаки и развитие заболевания
- 1.26 Избавляться от недуга нужно комплексно
- 1.27 Избавление от остеохондропатии народными методами и профилактика
- 1.28 Остеохондропатия пяточной кости
- 1.29 Патогенез болезни
- 1.30 Причины и симптомы
- 1.31 Диагностические методики
- 1.32 Методы лечения
- 1.33 Что нужно знать об остеохондропатии пяточной кости у детей каждому родителю?
- 1.34 Общая характеристика болезни
- 1.35 Классификация
- 1.36 Симптомы и стадии болезни
- 1.37 Диагностика и лечение
- 1.38 Профилактика, прогноз и возможные осложнения
- 1.39 Остеохондропатия
- 1.40 Краткая характеристика заболевания
- 1.41 Причины появления
- 1.42 Симптомы остеохондропатии
- 1.43 Диагностика заболевания
- 1.44 Лечение остеохондропатии
- 1.45 Профилактика заболевания
- 1.46 Остеохондропатия пяточной кости у ребенка
- 1.47 Причины развития остеохондропатии
- 1.48 Как распознать?
- 1.49 Диагностика остеохондропатии пяточной кости у детей
- 1.50 Как проходит лечение?
- 1.51 Последствия остеохондропатии
- 1.52 Профилактика
Остеохондропатия пяточной кости: симптомы и лечение
Что делать при остеохондропатии бугра пяточной кости?
У взрослых случаи остеохондропатии пяточной кости — исключение из правил, затрагивающее в основном людей пожилого возраста. У малышей до 10 лет болезнь эта тоже практически не встречается, поскольку хрящи и кости у них еще мягкие. Актуальна она для подростков, переживающих период полового созревания, чаще девочек от 13 до 16 лет. Кроме того, боли в области пяток характерны для физически активных молодых людей, особенно из числа тех, кто увлечен спортом.

Причины развития
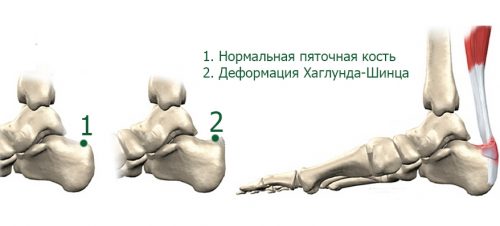
Наибольшие нагрузки при ходьбе, беге, прыжках приходятся на самые крупные и самые хрупкие пяточные кости стоп. К ним мышцы прикреплены множеством связочных волокон. Самое известное из них — ахиллесово сухожилие, которое может выдерживать нагрузку до 400 кг. Однако оно наиболее часто страдает от травм. Кроме того, позади этой кости имеется выпуклость — выступ пяточного бугра. Он тоже уязвим при заболевании, которое названо фамилиями докторов Хаглунда и Шинца, исследовавших данную патологию.
С чем связана остеохондропатия апофизов — отростков кости около закругленных их концов трубчатой ткани, образующих суставное сочленение? Конкретные причины, вызывающие заболевание, пока учеными не установлены. Выявлены лишь главные факторы, косвенно или прямо провоцирующие его развитие. В их числе:
- систематические чрезмерные нагрузки на мышцы ног;
- множественные микротравмы сухожилий;
- нарушение кровотока в области пяточной кости;
- патологии сердца и сосудов;
- эндокринные заболевания.
Остеохондропатия бугра пяточной кости — болезнь Хаглунда-Шинца — чаще всего становится следствием:
- неоднократных травм стопы;
- перенесенных инфекций;
- нейротрофических отклонений;
- значительных нарушений обмена веществ;
- наследственной предрасположенности.

В основе пускового механизма заболевания — чрезмерные физические нагрузки на бугры пяточных костей, ахиллесово сухожилие и тяжи стопы. Поскольку при этом страдают сосуды, то нарушается нормальное кровоснабжение костных тканей. Они не получают необходимого количества питательных веществ, и наступает омертвение пяточных костей, причем при отсутствии болезнетворной инфекции и воспалительного процесса. Особенно стремительно происходит их разрушение, если кровеносных сосудов мало или их просветы узки от рождения, что обусловлено генетическими особенностями организма.
Этапы заболевания
Принято обособлять 5 стадий болезни Хаглунда-Шинца:
- Асептический некроз. При этом появляется очаг омертвения.
- Импрессионный (внутрисуставной) перелом — «продавливание» омертвевшей части кости, которая не выдерживает прежних нагрузок.
- Фрагментация кости — дробление ее на отдельные обломки.
- Рассасывание омертвевших тканей.
- Репарация — замещение некротического участка сначала соединительной тканью, а потом вновь формирующейся костью.
Симптоматические проявления
Характерные симптомы остеохондропатии Хаглунда-Шинца:
- боли в положении стоя при опоре на пятки, а также при сгибании и разгибании стоп;
- легкое подпрыгивание пациента при ходьбе;
- отек в области пятки или всей стопы;
- повышенная тактильная чувствительность в зоне поражения;
- дистрофия мышц голени;
- хромота.
 Течение болезни на ранней стадии может быть как постепенным, незаметным, так и внезапным, с нестерпимыми болями при малейших нагрузках на пяточный бугор. Над ним появляется отек, но ни покраснения, ни жжения нет. Однако вскоре пальпация стопы становится болезненной, особенно при сгибании и разгибании. Со временем человек начинает прихрамывать, так как вынужден при ходьбе переносить центр тяжести тела на пальцы ног. В состоянии покоя болевых ощущений нет.
Течение болезни на ранней стадии может быть как постепенным, незаметным, так и внезапным, с нестерпимыми болями при малейших нагрузках на пяточный бугор. Над ним появляется отек, но ни покраснения, ни жжения нет. Однако вскоре пальпация стопы становится болезненной, особенно при сгибании и разгибании. Со временем человек начинает прихрамывать, так как вынужден при ходьбе переносить центр тяжести тела на пальцы ног. В состоянии покоя болевых ощущений нет.
У ребенка боли в пятке могут сохраняться длительное время, иногда до окончания периода полового созревания. Хотя случается, что по мере взросления недуг проходит самостоятельно. Диагноз патологии пяточной кости ортопед ставит, учитывая анамнез, течение заболевания и результаты обследования.
Диагностика
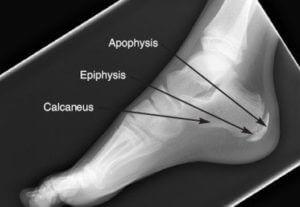
Наибольшую информацию дает рентген. Делается снимок в боковой проекции, и развитие болезни Хаглунда-Шинца врач определяет по уплотнению бугра, расширенной щели между ним и пяточной костью, неравномерной, пятнистой структуре ядра окостенения (см. фото).

Фото. Покраснение и бугор при болезни Шинца
На поздних стадиях заболевания на снимке хорошо просматривается губчатое вещество новой костной ткани. Разобраться в сложных случаях помогает сравнительный рентген больной и здоровой стоп. При этом важно провести дифференциальную диагностику, чтобы исключить:
- любые острые воспалительные процессы;
- бурсит, периостит пятки;
- остеомиелит;
- пяточную шпору;
- туберкулез костей;
- злокачественные опухоли.
Об отсутствии воспаления можно судить по нормам лейкоцитов и СОЭ в анализе крови. Бурсит и периостит наблюдаются, как правило, не у подростков, а у взрослых. Пяточными шпорами страдают пожилые люди. Повышенная утомляемость, раздражительность, характерные для туберкулеза костей и раковых опухолей, не возникают при болезни Хаглунда-Шинца.
Окончательно развеять сомнения врачу помогает компьютерная либо магнитно-резонансная томограмма пяточной кости. В сложных случаях ортопед консультируется с фтизиатром, онкологом.
Методы лечения заболевания
Лечение проводится амбулаторно под периодическим контролем врача. Родителям не стоит впадать в панику, если у ребенка выявлена патология Хаглунда-Шинца, поскольку чаще всего наступает полное выздоровление без каких-либо опасных осложнений. Лечение у детей преследует своей целью сведение боли до минимума и максимально быстрое восстановление функций больной ноги. Используются возможности консервативной терапии, если патология не запущена.

Оперативное вмешательство
Хирургическое вмешательство практикуется лишь в самых крайних случаях. Если меры консервативной терапии не приносят ожидаемых результатов и боли остаются по-прежнему острыми, делают операцию — невротомию (иссечение) нервов в области стопы.
Однако нужно знать: после этого не только навсегда пропадает боль, но и полностью утрачивается тактильная чувствительность пятки.
Консервативное лечение
Важное условие эффективного консервативного лечения — полная обездвиженность стопы на протяжении всего периода обострения заболевания.
С этой целью она жестко фиксируется лонгетом. При острых болях кратковременно накладывается гипсовая повязка.

Избавить подростка от болей помогают анальгетики, противовоспалительные препараты, инъекции Мильгаммы, грелки со льдом.
Для улучшения циркуляции крови применяют сосудорасширяющие медикаменты. Мышечные спазмы снимают Но-шпой, никотиновой кислотой.
Физиотерапия
Прекрасный лечебный эффект достигается благодаря комплексной физиотерапии. Процедуры назначают после купирования острых болей. Это:
- электрофорез с Новокаином;
- ультразвуковая и микроволновая терапия;
- озокеритовые «сапожки»;
- воздействие магнитным полем;
- диадинамотерапия;
- хлоридно-натриевые ванны;
- гелиотерапия и др.
Восстановительный период
После окончания основного курса терапии дальнейшее лечение заключается в значительном снижении физических нагрузок на пятки.
Для этого подбирают обувь с устойчивым широким каблуком и ортопедическими стельками-супинаторами либо гелевыми подпяточниками. Носить ее необходимо постоянно. Обувь на сплошной подошве не годится, из-за нее выздоровление затягивается.
Когда боли существенно ослабеют, нагрузки на ноги можно повысить. Прогноз при остеохондропатии Хаглунда-Шинца благоприятный. Все болезненные симптомы, как правило, исчезают через 1,5–2 года.
Остеохондропатия пяточной кости: симптомы и лечение
Остеохондропатия пяточной кости у детей встречается намного чаще, чем у взрослых. В зоне риска девочки семи-восьми лет и мальчики от девяти до одиннадцати. Подвержены патологии профессиональные спортсмены и взрослые люди, активно занимающиеся спортом.
Основная причина развития болезни Шинца – нарушение питания костных тканей и асептический невроз. Вторичные проявления врачи связывают с рассасыванием отдельных участков костей и их последующим замещением. На долю остеохондропатий приходится 2.7% ортопедических патологий. Болезнь Шинца впервые описал шведский хирург Хаглундд в начале прошлого века.
Пока что у врачей нет единого мнения на счет того, почему именно возникает остеохондропатия пяточной кости, но общие факторы выделить можно. Среди них:
- неправильная работа эндокринных желез;
- нарушение метаболизма (особенно процессов обмена незаменимых для нормальной работы организма веществ);
- плохая усвояемость кальция;
- травмы;
- повышенные физические нагрузки.
Остеохондропатия бугра пяточной кости может развиваться по-разному – у одних людей заболевание сразу приобретает острую форму, у других длительное время может протекать вяло, практически бессимптомно. Острая форма характеризуется выраженными болями, которые локализуются в зоне пятки и усиливаются после физических нагрузок.
Другие возможные симптомы:
- припухлость в пораженной зоне;
- проблемы со сгибанием и разгибанием стопы;
- болезненность пораженной зоны при пальпации;
- повышение температуры, покраснение;
- прихрамывание при ходьбе, иногда больному сложно вставать на больную ногу, не опираясь на трость, стол или ручку кресла;
- боль в месте крепления ахиллова сухожилия к кости пятки;
- стихание боли в горизонтальном положении (если описанные выше симптомы есть в дневное время, а ночью во время сна стихают или проходят вообще – речь идет о болезни Шинца)
Атрофия, гиперестезия кожи в пяточной области, атрофия мышц голени наблюдаются редко, но данную вероятность полностью исключать нельзя. Симптомы сохраняются длительное время, у детей они могут исчезнуть после завершения процесса роста.
Как диагностируется заболевание?
 Для диагностики остеохондропатии делается рентген. На снимке нарушения структурных рисунков апофиза, фрагментация, искаженные расстояния между костью пятки и апофизом виды четко. На больной ноге неровность контуров будет выражена сильнее, чем на здоровой. Перед тем, как направить больного на рентген, врач проводит осмотр ног и выслушивает жалобы.
Для диагностики остеохондропатии делается рентген. На снимке нарушения структурных рисунков апофиза, фрагментация, искаженные расстояния между костью пятки и апофизом виды четко. На больной ноге неровность контуров будет выражена сильнее, чем на здоровой. Перед тем, как направить больного на рентген, врач проводит осмотр ног и выслушивает жалобы.
В ряде случаев доктор назначает проведение дифференциальной диагностики. Ее прохождение позволит исключить наличие других патологий со схожей симптоматикой и аналогичными изменениями в кости.
Лечение остеохондропатии пяточной кости у детей и взрослых врач назначает после осмотра с учетом индивидуальных особенностей клинической картины – сложности патологии, состояния больного. В острых стадиях показан полный покой той стопы, которая поражена.
Основные методики лечения болезни Шинца (пяточной кости):

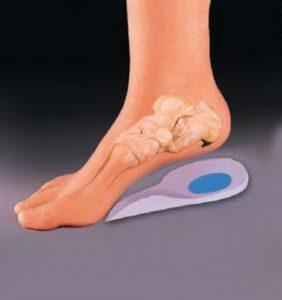
- Консервативная – нагрузка на кость снижается за счет применения специального тутора со стременами. Если вы привыкли ходить в обуви на плоской подошве, вам нужно будет заменить ее на ботинки или туфли на небольшом (но не высоком!) каблуке, а лучше купить ортопедическую пару.
- Физиопроцедуры – это ультразвук, электрофорез.
- Согревающие компрессы – их удобно использовать в домашних условиях.
- Применение противовоспалительных и обезболивающих мазей.
- Теплые ванны.
- Озокеритные аппликации.
И помните, что лечение вам должен назначать врач – только в таком случае оно будет эффективным и даст нужные результаты.
Болезнь Шинца (остеохондропатия апофиза кости пяточной, остеохондропатия бугра пяточной кости, остеохондропатия кости пятки, болезнь Гаглунда-Шинца)
Причины заболевания
Болезнь Шинца чаще всего поражает детей: мальчиков в возрасте 9–11 лет, девочек — 7–8 лет. Также подвержены патологии взрослые, активно занимающиеся спортом и танцами. Относится к заболеваниям юношеского и детского возраста, у взрослых встречается очень редко. В патологический процесс могут вовлекаться как обе, так и одна конечность. Одностороннее поражение диагностируется гораздо чаще двустороннего.
Пяточная кость — самая крупная кость стопы, по своей структуре относится к губчатым костям. Она несет значительную часть нагрузки на стопу при беге, ходьбе и прыжках, участвует в образовании нескольких суставов, является местом прикрепления связок и сухожилий. На задней поверхности кости есть выступающий участок — пяточный бугор, который и поражается при болезни Шинца. В средней части к этому бугру прикрепляется ахиллово сухожилие, а в нижней — длинная подошвенная связка.
Окончательной причины, которая приводит к появлению данной патологии, медики до сих пор не выявили. Но есть несколько факторов, которые могут способствовать развитию заболевания:
- повторяющиеся травмы пяток, иногда незначительные;
- постоянная нагрузка на мышцы;
- болезни эндокринной системы, связанные с нарушением гормонального фона;
- заболевания сердечно-сосудистой системы;
- занятия отдельными видами спорта, во время которых происходит перенапряжение сухожилий мышц подошвы стопы;
- нарушение процесса усвоения организмом кальция;
- заболевания сосудистого характера;
- нервно-трофические расстройства;
- генетическая предрасположенность;
- микротравмы в области пяточного бугра вследствие недостаточного кровоснабжения.
Из-за чрезмерных нагрузок тонус сосудов нарушается, участок кости перестает в достаточном количестве получать питательные вещества, развивается асептический некроз (разрушение кости без воспаления и участия инфекционных агентов).
У детей и взрослых развитие этой патологии провоцируют одни и те же факторы.
Выделяют пять стадий болезни Шинца:
- Асептический некроз. Питание участка кости нарушается, возникает очаг омертвения.
- Импрессионный (вдавленный) перелом. Омертвевший участок не может выдерживать обычные нагрузки и «продавливается». Одни участки кости вклиниваются в другие.
- Фрагментация. Пораженная часть кости разделяется на отдельные отломки.
- Рассасывание некротизированных тканей.
- Репарация. На месте некроза образуется соединительная ткань, которая в последующем замещается новой костью.
Симптомы и протекание заболевания
Остеохондропатия пяточной кости, или болезнь Хаглунда—Шинца, связана с чрезмерной нагрузкой на мышцы ног и травмами сухожилий. Обычно заболевание развивается в пубертатном возрасте, хотя возможно и более раннее начало — описаны случаи болезни Шинца у пациентов 7-8 лет. Начинается исподволь.
Среди основных симптомов болезни Шинца можно отметить:
- боль в вертикальном положении при опоре на пятку. Болевой синдром возникает преимущественно после нагрузки (бега, продолжительной ходьбы, прыжков);
- «подпрыгивающая походка»;
- отсутствие болей в ночное время и в покое;
- припухлость, отечность мягких тканей, атрофия кожи, однако признаки воспаления (гиперемия, характерное давление, жжение или распирание) отсутствуют;
- атрофия мышц голени;
- кожная гиперестезия и повышенная тактильная чувствительность пораженной области;
- боль в стопе при сгибании и разгибании;
- хромота больной ноги во время ходьбы;
- пальпация области пяточного бугра болезненна.
Тяжесть заболевания может различаться. У части пациентов болевой синдром остается умеренным, опора на ногу нарушается незначительно. У другой части боли прогрессируют и становятся настолько невыносимыми, что опора на пятку полностью исключается. Больные вынуждены ходить, опираясь только на средний и передний отделы стопы, у них возникает потребность в использовании трости или костылей.
У детей иногда симптомы могут исчезнуть после окончания роста стопы.
Бояться заболевания не стоит, так как его правильное лечение чаще всего приводит к положительному результату без осложнений.
Остеохондропатия пяточной кости. Причины, симптомы и лечение заболевания
Остеохондропатия пяточной кости – это болезнь, которая проявляется в детском и подростковом возрасте. Ее сопровождает дегенеративно-дистрофический процесс, протекающий в костях. Чаще всего при остеохондропатии поражаются бедренная и пяточная кости, а также бугристость большеберцовой кости и апофизы позвонковых тел.
Почему возникает данное заболевание?
Причины возникновения остеохондропатии пяточной кости до конца не изучены, однако известно, что существуют несколько факторов, влияющих на развитие у пациентов указанной патологии:
- нарушение функций эндокринных желез;
- нарушение метаболизма незаменимых веществ;
- нарушение усвояемости кальция;
- травматические факторы;
- чрезмерные физические нагрузки.
Симптомы болезни
Остеохондропатия пяточной кости чаще всего встречается у девочек в возрасте от двенадцати до шестнадцати лет. Это заболевание характеризуется острыми болями, локализирующимися в области пяточной кости. Болевые ощущения обычно возникают после физической нагрузки. Постепенно пациенты с указанным диагнозом начинают прихрамывать, а также передвигаться с опорой на носок. Занятия спортом в таком случае становятся практически невозможными.

Особенностью данного заболевания является припухлость, которая образуется над бугром пяточной кости. Большинство пациентов отмечает у себя атрофию кожного покрова и умеренный отек мягких тканей. Также повышается чувствительность кожи в области пяточной кости и на подошвенной поверхности стопы.
Диагностика
При проведении рентгенологического исследования болезни Шинца на фото (снимок) проявляется нарушение структурного рисунка апофиза, секвестроподобные участки, фрагментация, а также изменения расстояния между апофизом и пяточной костью. На больной ноге в значительной степени выражена неровность костных контуров, нежели на здоровой ноге.шинц
Особенности лечения
Лечение остеохондропатии пяточной кости может осуществляться консервативным методом, однако он не всегда оказывается эффективным. Наличие острого болевого синдрома предполагает полной покой, а также иммобилизацию конечности гипсовой повязкой.
Для уменьшения болевых ощущений область пятки обкалывают новокаином. В дальнейшем больным прописывают курс физиотерапевтических процедур: микроволновую терапию, электрофорез новокаина с анальгином, озокеритовые аппликаций, лечебные ванны и компрессы.
Из лекарственных препаратов хорошо себя зарекомендовали бруфен, пирогенал, витамины группы В.
В том случае, если консервативное лечение не дает должных результатов, тогда проводят хирургическое вмешательство, в процессе которого проводится оперативное пересечение подкожного и большеберцового нервов с ветвями, которые идут к пятке.
Прогноз для пациентов с описанным диагнозом
Указанные способы лечения позволяют избавить больного от нестерпимых болей, однако влекут за собой потерю кожной чувствительности в пяточной области. Если указанная болезнь не будет во время диагностирована и вылечена, то увеличение бугра в пяточной области сохраниться на всю оставшуюся жизнь, что в свою очередь приведет не только к неприятным ощущениям в процессе ходьбы, но и создаст трудности с ношением обуви.
Болезнь Шинца (остеохондропатия пяточной кости)
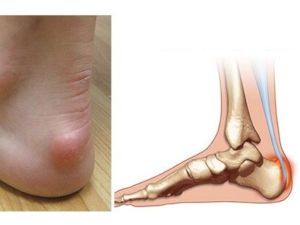
Первое описание болезни Шинца дал в 1907 г шведский хирург Хагланд, однако своим названием она обязана другому врачу – Шинцу, который занимался ее изучением в дальнейшем. Заболевание поражает детей в возрасте 7 — 11 лет и характеризуется нарушением процесса костеобразования в бугре пяточной кости.
Девочки страдают данным недугом несколько чаще и в более раннем возрасте, 7-8 лет. У мальчиков первые симптомы обычно наблюдаются после 9 лет. Иногда болезнь Хаглунда Шинца диагностируется у взрослых людей, ведущих активный образ жизни.
Что такое болезнь Шинца
Болезнь Шинца, или остеохондропатия бугра пятки, представляет собой асептический (неинфекционный) некроз губчатой костной ткани, который отличается хроническим течением и может осложняться микропереломами. Почему появляется такое нарушение, достоверно неизвестно. Предположительной причиной являются локальные расстройства кровообращения, спровоцированные внешними либо внутренними факторами, в число которых входят:
- перенесенные инфекции;
- нарушение метаболизма;
- наследственная предрасположенность;
- интенсивные физические нагрузки и частые травмы ног.
Болезнь Шинца у детей провоцируют регулярные занятия спортом, когда область пятки постоянно подвергается микротравмам. Патология может проходить по мере взросления, однако болевой синдром, как правило, держится достаточно долго и окончательно стихает только после прекращения роста ребенка.
Остеохондропатия пяточной кости диагностируется чаще всего у активных детей и подростков, но иногда наблюдается и у абсолютно неспортивных детей. Взрослые болеют крайне редко.
Кость пятки – это наиболее крупная кость стопы, которая выполняет опорную функцию и принимает активное участие в передвижениях человека. Она входит в состав подтаранного, пяточно-кубовидного и таранно-пяточно-ладьевидного сустава.
Пяточный бугор расположен позади пяточной кости и представляет собой массивное костное образование. Он принимает на себя существенную нагрузку, когда человек находится в вертикальном положении. Бугор пятки служит не только для опоры, но и способствует поддержке свода стопы, поскольку к нему крепится мощная и длинная подошвенная связка.
К заднему сегменту пяточного бугра прикреплено наиболее крупное и прочное сухожилие человека – ахиллово. Именно пяточное сухожилие обеспечивает подошвенное сгибание, когда стопа отводится вниз от голени.
Снизу пяточного бугра, в подошвенной части, находится солидный слой подкожно-жировой клетчатки, защищающей пяточную зону от травм, а также толстый кожный покров. Наследственный фактор определяет небольшое количество или врожденную узость сосудов, которые кровоснабжают пяточную кость. Инфекции, травматические повреждения и обменные нарушения негативно влияют на состояние артерий.
Вследствие повышенных физических нагрузок страдает сосудистый тонус, и пяточный бугор перестает получать достаточно питания. В результате начинаются некротические изменения, и часть костной ткани отмирает.
Пять стадий развития
Повреждение пяточной кости может быть односторонним и двусторонним, патологический процесс чаще наблюдается только в одной конечности и подразделяется на несколько этапов:
- I – асептический некроз, формирование некротического очага;
- II – импрессионный перелом, «проваливание» отмершего участка вглубь кости;
- III – фрагментация, раскалывание пораженной кости на отдельные фрагменты;
- IV – костная резорбция, исчезновение нежизнеспособной ткани;
- V– регенерация, обновление кости за счет соединительной ткани и последующее окостенение.
Начало патологии бывает как острым, так и вялотекущим. Первым признаком является боль в одной или обеих пятках после бега или другой нагрузки с участием ног (долгая ходьба, прыжки). Область пяточного бугра увеличивается, и пятка выглядит опухшей. Вместе с тем симптомы воспаления отсутствуют, однако кожа в пораженном месте может краснеть и становиться горячей на ощупь.

Одна из особенностей болезни – высокая чувствительность к раздражителям: любые прикосновения к пятке вызывают выраженный болевой синдром. К типичным симптомам можно также отнести затрудненное из-за болезненности сгибание и разгибание стопы, а также стихание боли в ночное время.
Степень тяжести патологии может отличаться, и одни пациенты испытывают незначительные боли при ходьбе и опоре на пятку, а другие – не могут обойтись без вспомогательных средств – костылей или трости. В большинстве случаев наблюдается отечность и кожная атрофия – объем и эластичность кожного покрова уменьшается. Несколько реже слабеют и атрофируются мышцы голени.
Диагностика
Необходимые исследования при болезни Шинца назначаются ортопедом или травматологом. Наиболее значимым диагностическим критерием является рентгенография, которая обязательно проводится в боковой проекции. Рентгенологические признаки на ранних и поздних стадиях таковы:
- ранние : кость пяточного бугра уплотненная, щель между ним и пяточной костью расширенная. Участок, на котором формируется новая костная ткань, выглядит пятнистым, что свидетельствует о неравномерной структуре ядра окостенения. В зоне видимости находятся рыхлые очаги верхнего костного слоя;
- поздние : пяточный бугор фрагментирован, есть признаки структурной перестройки и образования нового губчатого вещества кости.
В некоторых случаях результаты рентгена могут быть недостаточно точными (например, при наличии нескольких ядер окостенения). Тогда для уточнения диагноза назначаются дополнительные исследования – магнитно-резонансная или компьютерная томография.
Чтобы исключить воспаление синовиальной капсулы или надкостницы, остеомиелит, туберкулез костей и опухоли, необходимы анализы крови и мочи. Результаты обычно показывают отсутствие лейкоцитоза и нормальный уровень СОЭ.
Терапия болезни Хагланда-Шинца преимущественно консервативная, в редких случаях показано оперативное вмешательство. Лечебные методы могут немного отличаться в зависимости от состояния ребенка и тяжести симптомов. Однако каждому пациенту рекомендуется снизить нагрузку на ноги и использовать ортопедические приспособления – стельки, супинаторы или подпяточники.
Если болевой синдром носит выраженный характер, то конечность кратковременно фиксируют гипсом. Для уменьшения болевых ощущений назначаются противовоспалительные, обезболивающие и сосудорасширяющие (вазодилататорные) средства, а также витамины группы В.
Хороший эффект дают физиопроцедуры – электрофорез, диатермия, ультразвук с Гидрокортизоном, микроволны, озокеритовые аппликации. Электрофорез может проводиться с Новокаином, Бруфеном и Пирогеналом, витаминами В6 и В12, а также с анальгетиками.
Разгрузить стопу, и пяточный бугор в частности, помогает ортопедический тутор с разгрузочным стременем, который надевается на голень и стопу. Это устройство фиксирует ногу в согнутом положении. В некоторых случаях необходимо применение дополнительных приспособлений, предотвращающих разгибание ноги в коленном суставе и фиксирующих его в положении сгибания.
Немаловажное значение имеет обувь, которая должна иметь каблук средней высоты и ортопедическую вкладку-стельку с внутренним и внешним сводом. Лучше всего сделать такую стельку на заказ с учетом индивидуальных параметров стопы.
Лечение в домашних условиях
Лечить болезнь Шинца можно и дома, применяя аптечные средства, мази согревающего и противовоспалительного действия, морскую соль. Лечащие врачи обычно рекомендуют выполнять специальные укрепляющие упражнения для стоп.
Одним из эффективных средств от болей в пятке является Димексид, который необходимо предварительно развести с водой в соотношении 1:1. В получившемся растворе смочить марлю или бинт и приложить к стопе, накрыв сверху полиэтиленом и х/б тканью. Усилить действие компресса можно, используя шерстяной или фланелевый лоскут в качестве утеплителя. Время процедуры – от 30 минут до часа.
От боли и воспаления используются Фастум-гель, Троксевазин, Троксерутин, Дип-релиф, Долобене, Диклак и другие мази. Для нормализации кровообращения принимают Берлитион, Пентоксифиллин, Дибазол и Эуфиллин.
Дома можно делать ножные ванночки с добавлением морской соли – держать ноги в соляном растворе следует в течение 15-20 минут. Для парафино-озокеритовых компрессов ингредиенты сначала расплавляются в кастрюле, для чего потребуется около часа. Затем вязкую субстанцию выливают в низкую форму, чтобы добиться слоя в 1-1.5 см. Когда смесь почти застынет и приобретет упругую консистенцию, ее выкладывают на полиэтилен или клеенку. Сверху кладут пятку и оборачивают ее приготовленным средством, держать которое на ноге нужно примерно полчаса.
Что собой представляет остеохондропатия пяточной кости?
Дата обновления: 2015-10-22
Остеохондропатия пяточной кости — заболевание, характерное для женской половины человечества. В частности, им страдают девочки-подростки. Поражает одну или сразу обе ноги.
Болезнь Хаглунда, или деформация Хаглунда — так ее еще называют в медицинском мире, поскольку первое описание недуга дал в 1907 г. шведский хирург-ортопед П. Хаглунд. Считается, что у маленьких детей остеохондропатия встречается нечасто, но может проявляться и в возрасте 9 лет. Излечить заболевание можно полностью, не прибегая к хирургическим методам. С одной лишь оговоркой, что избавление от недуга начнется на ранних стадиях.
Появления и симптомы остеохондропатии
Привести к недугу способна сильная физическая нагрузка или травма. Повреждения препятствуют нормальной циркуляции крови, при этом кость и хрящ начинают разрушаться. Это приносит болевые ощущения, возникает отек, иногда довольно сильный. Пятка пульсирует, становится горячей. Местная температура иногда держится достаточно долго и затрагивает пяточное сухожилие. Остеохондропатия может проходить без лечения, но в острый период нужно принимать меры по обезболиванию, и врачи рекомендуют тщательно контролировать состояние пациента, даже если симптомы заболевания прошли.
Кроме пяточной кости, поражение может затронуть бедро, позвоночник, берцовую кость. Ученые не могут точно сказать, почему возникает этот недуг. Известно, что подвижные люди испытывают это состояние чаще, чем остальные. Есть еще ряд факторов, которые считаются предвестниками остеохондропатии:
- Врожденная патология.
- Наследственность.
- Гормональные отклонения.
- Нарушения в системах организма, в частности быстрый рост костной или мышечной ткани.
- Плохое усвоение кальция.
- Травмы.
- Чрезмерные нагрузки, особенно в результате долгого бега и прыжков.
Нагрузки приводят к сдавлениям мелких сосудов губчатых костей. Это ухудшает местный кровоток, происходит недостаточная подпитка тканей. Остеохондропатия бугра пяточной кости развивается в 5 этапов:
- некроз асептический, что есть омертвение клеток костной ткани;
- фрагментация и перелом;
- рассасывание ткани;
- восстановительный процесс;
- остеоартроз, воспаление при отсутствии лечения.
Бугор пяточной кости не дает человеку нормально передвигаться, при этом хочется поставить стопу на носок. Заболевание можно диагностировать посредством рентгена: на снимке видны уплотнения и нехарактерные шероховатости на бугре кости пятки. Часто симптомы заболевания полностью совпадают с теми, которые характерны для остеохондропатии, но на снимке четко видно, что у пациента пяточная шпора. Поэтому очень важно не заниматься самолечением при первых проявлениях болей в стопе и пятке — только ортопед после обследования способен назначить необходимый курс терапии.
Характерные признаки и развитие заболевания
 Боль в пятке проявляется не когда нога в покое, а при передвижении или если пальцами надавить на область стопы, которая беспокоит. При других заболеваниях, таких, как бурсит, опухоль, туберкулез костей, периостит наблюдаются совсем непохожие симптомы. Боль длится постоянно, страдающая остеохондропатией пятка не краснеет, а только припухает.
Боль в пятке проявляется не когда нога в покое, а при передвижении или если пальцами надавить на область стопы, которая беспокоит. При других заболеваниях, таких, как бурсит, опухоль, туберкулез костей, периостит наблюдаются совсем непохожие симптомы. Боль длится постоянно, страдающая остеохондропатией пятка не краснеет, а только припухает.
Не менее важный признак — на снимке видны ткани на тех участках кости, которые поражены заболеванием. Они смещены в сторону, контур кости неровный и сильно выражен, достаточно отличаясь от здорового состояния.
Развивается недуг довольно медленно. Проявления патологии и скорость течения болезни зависят от возраста пациента и его физического состояния. Иногда до главной стадии проходит несколько месяцев или даже лет. Начинается все с пониженного тонуса мышц, быстрой утомляемости больного. Состояние улучшается после сна, но возвращается с интенсивными нагрузками. Отмечается и повышенная чувствительность кожи в области бугра пяточной кости.
Как можно раньше обратитесь к врачу. На начальной стадии даже простое обезболивание способно значительно улучшить картину.
Избавляться от недуга нужно комплексно
Консервативное лечение не всегда эффективно, уверены ортопеды. Но начинать нужно именно с него. Важно не давать нагрузку на больную пятку, (ей нужен покой), соблюдать постельный режим, а передвигаться с помощью костылей. Пораженные области обкалывают новокаином. Врач назначает физиотерапию:
- электрофорез новокаина совместно с анальгином;
- терапию микроволнами;
- аппликации озокеритом;
- специализированные ванны и компрессы.
 Показаны и обезболивающие препараты в виде таблеток. Важно пропить витаминный комплекс с содержанием витаминов группы В. Особенно важны витамины В6 и В12.
Показаны и обезболивающие препараты в виде таблеток. Важно пропить витаминный комплекс с содержанием витаминов группы В. Особенно важны витамины В6 и В12.
При сильном болевом синдроме и в случае, если основное лечение не дает результата, ортопеды рекомендуют перерезку нерва в больной области. В частности изолируют нервы, отходящие к пятке, и большеберцовый нерв. Невротомия позволит пациенту вести полноценный образ жизни, нормально передвигаться и даже давать небольшие физические нагрузки на стопы при спортивных тренировках. Но такая операция приводит к потере не только чувствительности в пятках, но и кожа в этом месте перестает ощущать какие-либо прикосновения.
Если все манипуляции были проведены своевременно, пяточная кость восстановится и боли не вернутся. Но когда имеет место самолечение, бугор кости так и будет выпирать. Это отразится неудобствами при ношении обуви любого типа (кроме тапок без задников). На помощь придет оперативное вмешательство и специализированная ортопедическая обувь. Впоследствии необходимо продолжать использование стелек-супинаторов. Показан массаж ног средней интенсивности и общий массаж.
Избавление от остеохондропатии народными методами и профилактика
В домашних условиях пациенту накладывают на стопу и пятку согревающие компрессы. Используют Димексид (его приобретают в аптеке без рецепта): разбавить в соотношении 1:1 с водой и делать примочки к больным местам с помощью марли или тканевой салфетки. Для создания компресса сверху приложить пакет, обмотать бинтом и надеть шерстяной носок. Держать средство 50 мин — 1 ч.
Обезболивающее действие оказывают теплые солевые ванны: 100 г соли, лучше морской, растворяют в горячей воде, налитой в тазик и погружают туда пятку на полчаса. После ногу обдают теплой проточной водой, вытирают и надевают носок.
Лечебные физиотерапевтические процедуры с парафином и озокеритом также можно проводить дома. В равных долях растворить оба средства на водяной бане, вылить состав в формочку и дать немного остыть. Далее делается база для аппликации: нужно положить на пол одеяло, сверху — клеенку и полиэтилен, на который выложить средство. Поместить пятку на подготовленный парафин и завернуть ее поэтапно в полиэтилен, клеенку и одеяло. Держать так ногу до получаса.
Показана и лечебная физкультура. Упражнения для стоп, которые укрепят мышцы, способствуют оттоку крови и избавляют от боли.
 Упражнение №1:
Упражнение №1:
- лягте на пол на бок так, чтобы внизу оказалась больная нога;
- подставьте под голову руку, согнутую в локте;
- ногу, которая вверху, отодвиньте назад;
- больную стопу приподнимите и вращайте ею в разные стороны;
- длительность упражнения — 1-1,5 мин.
Упражнение №2. Стоя на полу, приподнимите пальцы ног и постарайтесь максимально раздвинуть их наподобие веера. При этом стопа и пятка должны оставаться неподвижными. Постойте так 15 с. Немного отдохните и повторите упражнение еще раза 3.
Упражнение №3. Сидя на стуле, уприте пятки в пол, колени поставьте ровно. Поднимайте попеременно пальцы ног, приводя их в исходное положение. Разумеется, пятка не должна при этом двигаться. Дайте отдохнуть стопам несколько секунд и продолжайте тренировку пальцев еще в течение 5 мин.
Упражнение №4.Сесть на стул и сомкнуть подошвы на некоторое время, расслабить. Повторять 15 раз с перерывами.
Упражнение №5. Сесть на пол, держа ноги вытянутыми. Положить больную стопу на колено здоровой ноги и, напрягая, делать вращательные движения.
После того, как симптомы заболевания перестали вас беспокоить, необходимо постоянно предпринимать меры профилактики, чтобы остеохондропатия не начала развиваться снова.
Носите свободную обувь на плоской подошве.
Продолжайте заниматься лечебной физкультурой. Не переохлаждайте ноги и не давайте им слишком большой нагрузки.
Остеохондропатия пяточной кости

Многие дети, намного реже – взрослые, страдают от поражения нижних конечностей остеохондропатией пяточной кости. При этом происходит нарушение костной структуры стопы. В медицине это заболевание называется болезнью или деформацией Хаглунда. Обычно диагностируется остеохондропатия в детстве, но известны случаи появления болезни у взрослых людей. Заболевание полностью излечимо без применения оперативного вмешательства, если начать его на ранних стадиях развития.
Патогенез болезни

Патогенез остеохондропатии пяточной кости не выяснен. Как предполагают медицинские ученые, заболевание возникает вследствие нарушенного кровообращения, что приводит к ослаблению питания мышечных и хрящевых тканей и вызывает патологический процесс. Заболевание преимущественно встречается у женского пола. Остеохондропатию принято разделять на такие стадии развития:
- омертвение, или асептический некроз;
- перелом и частичная фрагментация;
- рассасывание некротической ткани кости;
- восстановление, или репарация;
- воспалительный процесс или деформирующий остеоартроз.
Причины и симптомы

Остеохондропатия пяточных костей имеет ряд характерных симптомов. Точные причины возникновения болезни до сих пор не выявлены, однако выделяют общий ряд факторов, провоцирующих ее развитие:
- нарушение функционирования эндокринной системы;
- нарушения обменного процесса в организме;
- недостаток кальция;
- травмирование;
- чрезмерная физическая нагрузка.
В группе риска находятся люди, которые ведут активный образ жизни или занимаются спортом, а также имеющие хронические болезни, ведущие к сложностям усвоения кальция и нарушению метаболизма полезных веществ.
Симптоматика остеохондропатии, которая поражает пяточную кость, характерна для девочек. Это объясняют тем, что именно женский пол подвержен сбоям гормонального фона. Основным признаком развития патологии считается ярко выраженная боль, так как самая большая нагрузка приходится на пятку и пальцы. По этой причине болезнь значительно снижает качество жизни. У пациента происходит нарушение походки, и возрастает утомляемость.
Болезненные симптомы усиливаются после ходьбы или физических нагрузок. Если патологический процесс развивается на обеих пятках, после бега или других нагрузок на ноги ребенок не может опираться на них из-за боли и вынужден ходить «на носочках». Это усиливает физическую нагрузку на переднюю часть стопы и вызывает плоскостопие, а в дальнейшем – деформации пальцев.

Дети, страдающие остеохондропатией костей стопы, должны быть ограничены в физических нагрузках. Им также запрещено заниматься различными видами спорта. Но следует учитывать, что отсутствие физических нагрузок, необходимых в детском возрасте, приводит к атрофическим проявлениям в кожных покровах, мышечных тканях и нарушениям чувствительности. Часто при остеохондропатии поражается головка плюсневой кости, что сопровождается поражениями пяточной кости, больные не могут передвигаться из-за выраженной болезненности. Также при этом могут поражаться головки второй и третьей плюсневых костей и большого пальца.
Нарушается походка, так как страдают не только мышечные ткани стопы, но и ее суставы. При отсутствии лечения болезнь прогрессирует, боль постепенно расходится в район голеностопных, икроножных и бедренных мышечных тканей. Симптомы остеохондропатии следующие:
- в зоне поражения образуется припухлость;
- нарушается процесс сгибания и разгибания стопы;
- во время пальпации зоны поражения повышается болезненность;
- повышается температура тела;
- кожный покров краснеет;
- возникает хромота;
- в области ахиллова сухожилия ощущается сильная боль, которая стихает в горизонтальном положении.
Диагностические методики

Диагностику остеохондропатии невозможно провести самостоятельно или в домашних условиях, так как эта процедура является достаточно сложной. На первой стадии развития заболевание протекает скрытно, практически бессимптомно, что значительно усложняет обнаружение патологии. Именно по этой причине подавляющее число диагнозов «остеохондропатия пяточного бугра» поставлены уже на второй стадии. Главным диагностическим методом является рентгеновский снимок. С его помощью врач точно сможет опровергнуть или подтвердить предварительный диагноз.
При возникновении необходимости проводится рентгенологическое исследование сосудистой системы в области стоп. Такой метод позволяет выявить нарушения в кровообращении, которые и приводят к патологическим процессам.
Методы лечения

Остеохондропатию костей пятки лечить консервативным путем не всегда целесообразно. Но, как утверждают врачи-ортопеды, начинать нужно именно с медикаментозной терапии. На время лечения в обязательном порядке следует прекратить любые физические нагрузки на поврежденную пятку. Для этого больному прописывают постельный режим или передвижение с костылями. В пораженную область для обезболивания проводят обкалывание новокаином. Для восстановления мышечных, хрящевых и костных тканей назначаются физиотерапевтические процедуры:
- электрофорез – введение в глубокие пласты тканей лекарства, в данном случае анальгина и новокаина, с помощью электрического тока;
- микроволновая терапия;
- озокеритные аппликации;
- специальные компрессы и ванны.

Для снятия болезненного симптома назначают специальные препараты для перорального применения. В обязательном порядке врач назначает больному курс витаминного комплекса, в который должны входить витамины группы В. Если боль выражена очень сильно, в редких случаях выполняют рассечение нерва в пораженной области. Эта операция называется невротомия, с ее помощью пациент может свободно передвигаться и выполнять легкую физическую нагрузку.
При своевременном проведении консервативного лечения и соблюдении пациентом всех предписаний лечащего врача пяточная кость полностью восстанавливается. Если же лечение было назначено неверно, или имело место самостоятельное лечение, область бугра пяточной кости остается выпирать. Такое положение отражается на ношении любого вида обуви кроме той, что без задников. Чтобы устранить бугор, необходимо хирургическое вмешательство.

Остеохондропатия пяточной кости у маленьких детей встречается достаточно часто. Для успешного лечения рекомендуется принимать витамины, делать специальные ванночки и компрессы. Медикаментозное лечение назначает исключительно врач. В период реабилитации обязательно нужно выполнить курс ЛФК и лечебного массажа, чтобы восстановить подвижную функциональность стопы.
Что нужно знать об остеохондропатии пяточной кости у детей каждому родителю?
Скелет относится к опорно-двигательной системе. Он придает телу форму, защищает внутренние органы от внешнего воздействия. Благодаря скелету человек может находиться в определенной позе и передвигаться.
Как и все остальные части человеческого тела, он подвержен многочисленным заболеваниям. Одним из видов болезней костного аппарата являются остеохондропатии.
Общая характеристика болезни
При остеохондропатиях в костях происходит асептический некрозный процесс (без воспаления и патогенных возбудителей). Этим они отличаются от остеохондритов, имеющих воспалительный характер и инфекционное происхождение.
Остеохондропатии протекают в хронической форме. В большинстве случаев заканчиваются благоприятным исходом.
Могут развиваться как у взрослого человека, так и ребенка, но преимущественно от них страдают дети и подростки. Заболевание большей частью поражает ноги (и правую, и левую).
В Международной классификации болезней (МКБ-10) находятся в разделе XIII (коды М91 — М94).
Классификация
Все многообразие остеохондропатий разделяют на четыре группы:
- В первую группу входят патологии, которые поражают длинные кости, в частности грудинный конец ключицы, фаланги кисти, головки 2 плюсневой кости и т. д.
- Ко второй группе относят остеохондропатии губчатых костей, когда повреждаются тела позвонков, ладьевидная кость стопы и т. д.
- В следующей группе — патологии апофизов (бугра пяточной кости, лонной кости и т. д.).
- Четвертую группу составляют клиновидные остеохондропатии, которые повреждают суставные поверхности головок костей, образующих коленные, локтевые, тазобедренные и другие суставы.
 Строение скелета стопы
Строение скелета стопы
Причины, из-за которых начинается остеохондропатия пяточной кости у детей, до конца не выяснены. Болезни больше подвержены девочки, чем мальчики. В настоящий момент считается, что она является следствием местных сосудистых расстройств, которые появляются при наследственной предрасположенности, обменных нарушениях, перенесенных инфекциях и т. д.
Запускается патологический процесс при повышенной механической нагрузке на сам бугор пяточной кости (самая крупная кость стопы, соединенная с таранной и кубовидной), сухожилия стопы или частых травмах ступни.
 О болезни сигнализирует боль в пятке
О болезни сигнализирует боль в пятке
Симптомы и стадии болезни
- Типичным симптомом заболевания является боль в пятке. Она усиливается при движениях. В покое, когда больной лежит, болевые ощущения ослабевают.
- Еще один признак – припухлость в месте поражения.
- Характерно и покраснение кожи.
- Человек испытывает трудности при сгибании и разгибании стопы.
- Невозможно встать полностью на стопу.
- Человек инстинктивно старается ходить, опираясь на передний край стопы.
В своем развитии патология проходит четыре стадии:
- Сначала развивается очаг омертвения из-за недостаточного снабжения кровью. Продолжительность начального этапа болезни достигает нескольких месяцев.
- На второй стадии возникают переломы. Пораженный участок ткани не выдерживает обычной нагрузки и продавливается. Одни костные участки вклиниваются в другие. Длиться этот период может полгода и больше.
- Третья стадия может продолжаться до трех лет. Омертвевшие костные фрагменты рассасываются.
- На заключительном этапе происходит постепенное восстановление формы и структуры кости. Продолжительность — до полутора лет.
 Пальпация
Пальпация
Диагностика и лечение
Для постановки диагноза врач проводит опрос самого ребенка и его родителей, а также осматривает больную ступню.
Окончательный диагноз ставится после рентгенологического исследования. Самым информативным является снимок в боковой проекции. Рентген выявляет уплотнение бугра, пятнистость, отделение фрагментов и другие признаки патологии.
При затруднениях с диагностикой делают сравнительную рентгенографию обеих пяток или обследование с помощью магнитно-резонансной томографии (МРТ).
В основном используется консервативное лечение. Иногда при сильном болевом синдроме проводят перерезание подкожного и большеберцового нервов и их ветвей.
К консервативным методам терапии относятся:
- ограничение физических нагрузок (применение специальных стелек или гелевых подпяточников);
- сосудорасширяющие и обезболивающие средства,
- витамины группы В;
- электрофорез;
- озокерит и т. д.
По назначению врача применяется лечебная физкультура.
Лечение производится как при посещении медицинского учреждения, так и в домашних условиях с использованием различных народных средств (ванночек с морской солью, травами и т. д.).
Профилактика, прогноз и возможные осложнения
В качестве профилактической меры рекомендуется ношение специальной обуви, которая имеет невысокий каблук и супинатор для свода стопы. Такую обувь следует носить, пока стопа не перестанет расти.
Осложнения могут возникать при отсутствии лечения. Они выражаются в остаточной деформации после выздоровления, что в дальнейшем может привести к деформирующему артрозу.
Несмотря на то что заболевание заканчивается выздоровлением, ребенок должен постоянно наблюдаться у врача-ортопеда. Родители должны следить за выполнением всех предписанных процедур.
Дополнительную информацию по теме статьи можно получить из видео:
Остеохондропатия
Краткая характеристика заболевания
 Остеохондропатия – заболевание детей и подростков, при котором в костях развивается дегенеративно-дистрофический процесс.
Остеохондропатия – заболевание детей и подростков, при котором в костях развивается дегенеративно-дистрофический процесс.
При остеохондропатии чаще всего поражаются пяточная, бедренная кости, апофизы позвонковых тел, бугристость большеберцовой кости.
Причины появления
На сегодня причины появления заболевания не изучены до конца, но выделяют несколько решающих факторов:
- врожденная или семейная предрасположенность;
- гормональные факторы – заболевание развивается у пациентов с патологией функции эндокринных желез;
- нарушения метаболизма незаменимых веществ. Остеохондропатию часто вызывает нарушение усваиваемости кальция, витаминов;
- травматические факторы. Остеохондропатия возникает после чрезмерных физических нагрузок, в т.ч. усиленных сокращений мышц, частых травм. Изначально эти виды нагрузок приводят к прогрессирующему сдавливанию, а после к сужению мелких сосудов губчатых костей, особенно в участках наибольшего давления.
Симптомы остеохондропатии
Остеохондропатия пяточной кости (заболевание Хаглунда-Шинца) развивается чаще всего у девочек 12-16л, характеризуется постепенно нарастающими или острыми болями в бугре пяточной кости, возникающими после нагрузки. У места прикрепления ахиллова сухожилия, над пяточным бугром отмечается припухлость. Больные начинают ходить, опираясь на носок, а занятия спортом, прыжки становятся физически невозможными.
Остеохондропатия позвоночника (заболевание Шейермана-Мау) развивается чаще всего у юношей 11-18л. Первая стадия характеризуется увеличенным грудным кифозом (искривление позвоночника в верхнем его отделе), вторая – болью в спине (особенно при продолжительной ходьбе, сидении), быстрой утомляемостью и слабостью спинных мышц, увеличением грудного кифоза. На третьей стадии остеохондропатии позвоночника наблюдается полное слияние апофизов с позвонками. Со временем развивается остеохондроз с нарастающим болевым синдромом.
Остеохондропатия бедренной кости (заболевание Легга-Кальве-Пертеса) развивается в большинстве случаев у мальчиков 4-12л. В начале болезни жалоб нет, после появляются боли в тазобедренном суставе, отдающие в колено. Возникают боли после нагрузки и проходят после отдыха, поэтому дети не всегда на них жалуются. Постепенно ограничиваются движения тазобедренного сустава, развивается атрофия мышц, и бедро с больной стороны худеет.
Остеохондропатия бугристости большеберцовой кости (заболевание Шлаттера) развивается у мальчиков 12-16л, особенно у тех, кто занимается балетом, спортивными танцами, спортом. Пациент жалуется на боли под надколенником, припухлость. При напряжении четырехглавой бедренной мышцы, при приседании, подъеме по лестнице боль усиливается.
Диагностика заболевания
Для определения остеохондропатии пяточной кости основываются на клинических данных и результатах рентгенологического обследования (отмечается фрагментация, уплотнение апофиза, «шероховатости» на бугре пяточной кости). Проводится также дифференциальная диагностика остеохондропатии с пяточной шпорой (у более взрослых пациентов), ахиллобурситом.
Диагностирование остеохондропатии позвоночника происходит на основании данных осмотра (усилен грудной кифоз) и рентгенологического обследования (на снимках видно, что форма позвонков изменена – они приобретают клиновидную форму).
 Остеохондропатия бедренной кости также определяется по рентгенологическим снимкам. Выделено пять стадий изменения головки бедренной кости.
Остеохондропатия бедренной кости также определяется по рентгенологическим снимкам. Выделено пять стадий изменения головки бедренной кости.
Остеохондропатия бугристости большеберцовой кости устанавливается по клинической картине и уточняется после рентгенологического исследования.
Лечение остеохондропатии
Терапия остеохондропатии пяточной кости заключается в назначении нестероидных противовоспалительных средств (если донимают сильные боли), физиотерапевтических процедур, в уменьшении физических нагрузок. Для снятия нагрузки на пяточную кость используют специальные стельки-супинаторы.
Остеохондропатию позвоночника лечат с помощью массажа, плавания, подводного вытягивания, лечебной физкультуры. В отдельных случаях при сильном нарушении осанки назначают операцию.
Лечение остеохондропатии бедренной кости может быть оперативным и консервативным. Различные костно-пластические операции назначаются в зависимости от стадии болезни. Консервативное лечение остеохондропатии заключается в соблюдении постельного режима (пациенту нельзя сидеть), проведении массажа ног, физиотерапевтических процедур. Практикуют скелетное вытягивание за оба бедра.
Для лечения остеохондропатии бугристости большеберцовой кости назначают физиотерапевтические процедуры, тепло. Если боль сильная, накладывают гипсовую повязку. Иногда прибегают к операции – удаляют фрагмент бугристости. Нагрузки на четырехглавую бедренную мышцу исключены.
Профилактика заболевания
Для профилактики остеохондропатии пяточной кости рекомендуют носить свободную обувь.
Профилактика остеохондропатии позвоночника заключается в занятиях лечебной физкультурой для создания мышечного корсета. Усиленные физические нагрузки необходимо ограничить. Ношение корсета при данном заболевании неэффективно.
Хорошей профилактикой остеохондропатии бедренной кости служит массаж, плавание.
Для предупреждения остеохондропатии бугра большеберцовой кости спортсменам во время тренировок рекомендуют вшивать в форму поролоновые подушки 2-4см толщиной.
Видео с YouTube по теме статьи:
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
Остеохондропатия пяточной кости у ребенка
Такая патология, как остеохондропатия пяточной кости у детей диагностируется в подростковом возрасте, в период перестройки гормонального фона. Болезнь характеризуется дегенеративными нарушениями в костной структуре, что приводят к деформационным изменениям отдельных участков стопы. При этом пораженные области кости поддаются некрозу и становятся непрочными, что увеличивает риск возникновения перелома при малейшем воздействии.

Причины развития остеохондропатии
Как правило, начальный этап образования патологии провоцирует асептический некроз ладьевидной кости стопы, который становится причиной перелома и сопровождается отделением фрагментов костной ткани. Далее происходит рассасывание патологически измененных тканей. При своевременном лечении пораженные участки полностью восстанавливаются. В запущенных случаях развивается воспалительный процесс, который приводит к сложным деформациям. Основная причина образования патологии не установлена. Спровоцировать развитие дегенеративных нарушений способны травмы, большие нагрузки на кости и мягкие ткани стопы, а также сопутствующие системные болезни.
В основном некроз ладьевидной кости возникает из-за нарушения кровообращения и питания тканей. На начальных этапах остеохондропатия не проявляется. Диагностируется при выраженном воспалительном процессе в пораженных участках кости.
Существует ряд негативных факторов, которые способны ускорить дегенерацию костной ткани:
- генетическая предрасположенность;
- дисфункция эндокринной системы;
- систематические воспалительные процессы;
- нарушение фосфорно-кальциевого обмена;
- патологии сосудистой системы с изменением процесса кровообращения.
Вернуться к оглавлению
Как распознать?
Ярко выраженные симптомы поражения пяточной кости отмечаются у девочек в период формирования гормонального фона. Основным признаком болезни является болевой синдром, который приводит к изменению походки и быстрой утомляемости мышечных тканей. Болевые ощущения возникают остро при физической активности и даже длительном пребывании в статическом положении. Если отмечается двустороннее поражение ног, ребенок перестает опираться на пятки при ходьбе и осуществляет упор на пальцы. При этом возникают чрезмерные нагрузки на переднюю часть стопы, что может спровоцировать развитие плоскостопия и деформацию пальцев.
 Болезнь провоцирует тяжелые дистрофические повреждения костной ткани.
Болезнь провоцирует тяжелые дистрофические повреждения костной ткани.
При развитии остеохондропатии пяточной кости детей ограничивают в физической активности, что приводит к атрофии мышечных волокон и снижению их тонуса. Такое состояние проявляется мышечной слабостью и ноющими болями в мягких тканях. Изменение походки оказывает патологическое воздействие не только на стопы, но и другие части нижних конечностей. Болезнь может распространиться на область таранной кости голеностопного сочленения, бедра и позвоночный столб. Возрастает риск развития патологии сесамовидной кости первого плюснефалангового сустава. Если возникает болезнь Шинца или остеохондроз пяточной кости, симптоматика дополняется повышением местной температуры, отечностью и гиперемией кожных покровов, а также возрастанием интенсивности болей и существенным нарушением подвижности в пораженных участках.
Диагностика остеохондропатии пяточной кости у детей
Чтобы поставить точный диагноз и дифференцировать остеохондропатию от других патологий дегенеративного характера, врач собирает анамнез жалоб, историю сопутствующих болезней ребенка, и проводит внешний осмотр стоп. Дальнейшая диагностика сводится к применению ряда исследований, представленных в таблице:



-0 Комментарий-