Содержание:
- 1 Эпидуральный абсцесс: причины, симптомы, лечение и диагностика
- 1.1 Эпидуральный абсцесс головного мозга
- 1.2 Эпидуральный абсцесс головного мозга
- 1.3 Симптомы и течение эпидурального абсцесса головного мозга
- 1.4 Диагностика эпидурального абсцесса головного мозга
- 1.5 Лечение эпидурального абсцесса головного мозга
- 1.6 Эпидуральный абсцесс
- 1.7 Диагностика
- 1.8 Профилактика
- 1.9 Проявление эпидурального абсцесса позвоночника
- 1.10 Причины формирования
- 1.11 Симптоматика
- 1.12 Диагностика
- 1.13 Методы лечения
- 1.14 Эпидуральный абсцесс
- 1.15 Спинальный эпидуральный абсцесс
- 1.16 Общие сведения
- 1.17 Причины спинального эпидурального абсцесса
- 1.18 Симптомы спинального эпидурального абсцесса
- 1.19 Диагностика спинального эпидурального абсцесса
- 1.20 Лечение и прогноз спинального эпидурального абсцесса
- 1.21 Спинальный эпидуральный абсцесс (эпидурит, наружный гнойный пахименингит, гнойный перипахименингит)
- 1.22 Болезни нервной системы
- 1.23 Общее описание
- 1.24 Клиническая картина
- 1.25 Диагностика спинального эпидурального абсцесса
- 1.26 Лечение спинального эпидурального абсцесса
- 1.27 Рекомендации
- 1.28 Что это такое – эпидурит?
- 1.29 Симптомы и признаки эпидурита эпидурального пространства спинного мозга
- 1.30 Эпидурит у взрослых
- 1.31 Эпидурит у детей
- 1.32 Диагностика
- 1.33 Продолжительность жизни
- 1.34 Спинальный эпидуральный абсцесс: причины заболевания, основные симптомы, лечение и профилактика
- 1.35 Причины
- 1.36 Симптомы
- 1.37 Диагностика
- 1.38 Лечение
- 1.39 Профилактика
- 1.40 Эпидуральный абсцесс позвоночника
- 1.41 Причины и распространение
- 1.42 Эпидемиология
- 1.43 Спинальный абсцесс – симптомы и прогноз
- 1.44 Лечение эпидурального абсцесса позвоночника
- 1.45 Хирургическое лечение
- 1.46 Эпидуральный абсцесс: причины, симптомы, лечение и диагностика
Эпидуральный абсцесс: причины, симптомы, лечение и диагностика
Эпидуральный абсцесс головного мозга
Содержание
Эпидуральный абсцесс головного мозга
Эпидуральный абсцесс головного мозга (наружный пахименингит) — наименее опасное внутричерепное осложнение, но в то же время он может явиться промежуточным звеном в развитии других более тяжёлых осложнений. Эпидуральный абсцесс возникает как при остром среднем отите, осложнённом мастоидитом, так и при обострении хронического гнойного среднего отита, особенно если последний сопровождается холестеатомой.
Чаще это осложнение наступает при остром отите. Эпидуральный абсцесс локализуется при этом в задней черепной ямке, непосредственно вблизи сигмовидной пазухи (так называемый перисинуозный абсцесс) или реже в средней черепной ямке, в области крыши барабанной полости и пещеры сосцевидного отростка. Значительно реже встречается глубокая локализация эпидурального абсцесса на передней или задней поверхности пирамиды височной кости у её верхушки.
Эпидуральный абсцесс имеет обычно ограниченное протяжение. Лишь очень редко наблюдается распространённый процесс, вовлекающий одновременно мозговую оболочку в средней и задней черепных ямках.
Симптомы и течение эпидурального абсцесса головного мозга
Эпидуральный абсцесс обычно протекает бессимптомно или маскируется клинической картиной мастоидита или обострения хронического среднего отита. Иногда все же имеются симптомы, позволяющие предположить это заболевание. К ним относятся:
- резкая головная боль на стороне больного уха, преимущественно ночью
- болезненность и пастозность, иногда флюктуация по заднему краю сосцевидного отростка
- обильные пульсирующие гнойные выделения в поздней стадии острого отита или при хроническом гнойном отите
Боль иногда иррадиирует в лоб, глазницу, зубы, что бывает при глубокой локализации абсцесса, в области верхушки пирамиды.
Подозрительным на эпидуральный абсцесс является усиление головной боли при одновременном уменьшении гнойного отделяемого из уха и уменьшение её при увеличении гноетечения.
Редко наблюдаются изменения глазного дна (застойные соски зрительных нервов), которые могут сочетаться с заторможенностью, тошнотой или рвотой, брадикардией. При этом возникает предположение об образовании абсцесса мозга, ещё более обоснованное, если присоединяются очаговые симптомы, очень редкие при неосложнённом эпидуральном абсцессе.
Диагностика эпидурального абсцесса головного мозга
Чаще всего вследствие отсутствия или малой выраженности симптомов эпидуральный абсцесс распознается во время операции на ухе. Однако, когда имеется сочетание сильной, односторонней головной боли с обильным пульсирующим гноетечением из уха и наличие указанных выше симптомов со стороны сосцевидного отростка, можно поставить правильный диагноз и до операции.
Магнитно-резонансная томография (МРТ) проводится при подозрении на эпидуральный абсцесс головного мозга.
Если операция своевременно не произведена, то, как правило, развиваются другие, более тяжёлые внутричерепные осложнения — тромбофлебит сигмовидного синуса и сепсис, гнойный менингит, субдуральный или мозговой абсцесс. Успешно применяют вспомогательные методы диагностики в виде:
Лечение эпидурального абсцесса головного мозга
Операция на ухе при эпидуральном абсцессе простая или общеполостная в зависимости от формы воспаления среднего уха, широкое обнажение твёрдой мозговой оболочки задней или средней черепной ямки. Оболочка обнажается в пределах здоровой на вид ткани.
При отсутствии септических явлений пункция обнаженного сигмовидного синуса не производится. При выраженных менингеальных явлениях антибиотики назначают в соответствии с антибиотикограммой.
Эпидуральный абсцесс
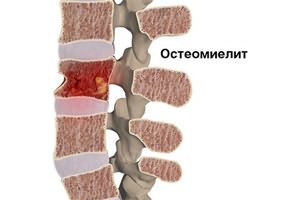
Эпидуральным абсцессом называется воспалительный процесс инфекционной природы, который стремительно прогрессирует между наружным листком твердой оболочки головного мозга и костями черепа, при этом сопровождаться остеомиелитом. Заболевание при отсутствии своевременных лечебных мер может закончиться летальным исходом, так что промедление в данном вопросе опасно.

Изучая этиологию данного патологического процесса, стоит уточнить, что в основе эпидурального абсцесса лежат такие осложненные диагнозы, как синусит, трепанация черепа и мастоидит.
Как правило, течение патологического процесса связано с преобладанием в пораженном организме острого среднего отита, хронического гнойного среднего отита, а также острого воспалительного процесса придаточных пазух носа.
Также важно не забывать, что болезнетворная инфекция способна проникнуть в организм при открытых черепно-мозговых травмах и после нейрохирургического вмешательства даже строго по показаниям.
Данным недугом в современной медицине болеют, как женщины, так и мужчины, а наибольшее число клинических картин диагностируется у пациентов старше 50 лет. Патогенным микробом в большинстве случаев является стрептококк, реже — стафилококк и анаэробная флора. А вот что касается грамотрицательных бактерий, сальмонелл и грибов, то они крайне редко способствуют прогрессированию эпидурального абсцесса.
Выделяют два пути инфицирования — гематогенный и непосредственный. В первом случае заражение происходит именно во время черепно-мозговой травмы или операции, а во втором — передается с током крови от одних участков поражения в другие.
Воспалительный процесс сопровождается обширным формированием гнойных масс, которые в большом объеме оказывают давление на головной мозг и откладываются в черепной коробке.
При отсутствии своевременной терапии не исключено преобладание такого страшного диагноза, как менингит, который к тому же является смертельным в большинстве клинических картин.
Эпидуральный абсцесс в каждом организме проявляется по-своему, однако в медицинской практике все же преобладает общая клиническая картина. Итак, присутствующий патологический процесс имеет четыре стадии, каждая из которых плавно сменяет другую.

Так, на первой стадии наблюдается ослабление мышц, нарушенный температурный режим и лихорадка, которая свидетельствует о преобладании в пораженном организме острого воспалительного процесса. На второй стадии присутствующий болевой синдром приобретает корешковый характер, а также влечет за собой нарушение основных рефлексов либо их замедленное проявление. На третьей стадии пациент замечает очевидное появление парезов, зачастую сопровождаемых парестезией и обширными расстройствами тазовых функций. А вот четвертая стадия отличилась появлением параличей, которые спустя пару недель модифицируются уже в хроническую, а не острую форму.
Если пациент не обращает внимания на такие тревожные мысли, то присутствующая головная боль, вызванная скоплением гноя, отечность и гиперемия уже красноречиво свидетельствуют о преобладании того или иного заболевания.
Однако далеко не во всех клинических картинах симптомы выражены столь очевидно: при хроническом течении патологического процесса они менее насыщенны, а это значит — не вызывают тревог и опасений за собственное здоровье. В любом случае, часто повторяющиеся приступы мигрени должны обязательно надоумить, что в организме не все в порядке.
Диагностика
Как показывает обширная практика, определить присутствие эпидурального абсцесса весьма затруднительно на ранней стадии, поскольку симптомы выражены не ярко, да и патологический процесс удачно маскируется под другие диагнозы.

Именно поэтому лечение важно начинать с идентификации точного диагноза, а для этого записаться на прием к грамотному невропатологу. Врач не может сразу поставить точный диагноз, однако сразу же направляет на посев крови.
Как правило, данное лабораторное исследование отмечает повышенный лейкоцитоз и увеличенную СОЭ, зато цереброспинальная жидкость стерильна с повышенным показателем белка и нормальным уровнем глюкозы.
Однако полученные результаты не способны дать полного представления о преобладающем заболевании, поэтому основными методами диагностики, так или иначе, считаются компьютерная томография и МРТ, которые позволяют достоверно выявить не только мельчайшие частицы гноя, но и отличить их от сходных по симптоматике и патогенезу заболеваний.
А вот на рентгеновском снимке можно различить очевидные признаки остеомиелита, тогда как поясничный прокол, который, благодаря достижениям в медицине, минимизирует возможность проникновения гноя с иглой в подпаутинное пространство и предупреждает, тем самым, развитие гнойного менингита. Выполняемая субокципитальная пункция также приветствуется при данном диагнозе.
Профилактика
Здоровье человека целиком и полностью зависит от его отношения к жизни и самому себе. Есть возможность предупредить развитие эпидурального абсцесса, но для этого требуется проведение своевременных лечебных мер, направленных на окончательное истребление очагов патогенной инфекции ЛОР-органов. Кроме того, рекомендуется всеми силами избегать черепно-мозгового травматизма, а в случае травматизма убедиться в высокой квалификации нейрохирурга.
Если же болезнь предположительно прогрессирует в организме, то не стоит надеяться на чудо о ремиссии, которое все равно не произойдет. Требуется обратиться за квалифицированной помощью к специалисту, и чем быстрее, тем лучше.
В данной клинической картине требуется комплексный подход к преобладающей проблеме. Задача пациента — своевременно среагировать на тревожные симптомы, а цель специалиста — не просто остановить течение патологического процесса, но и истребить все преобладающие последствия его активности в пораженном организме.
Именно поэтому при эпидуральном абсцессе показана интенсивная антибактериальная терапия с дальнейшим хирургическим вмешательством.
Итак, как упоминалось выше, основным возбудителем патогенной инфекции является небезызвестный стафилококк, поэтому важно не просто остановить его стремительное размножение, но и уничтожить на корню.
Для этих целей грамотный специалист подбирает антибиотики четвертого поколения, в спектр действия которых входит уничтожение многих анаэробных и аэробных организмов, палочек и грибок. Придерживаться такой терапии желательно на трех недель, а при наличии остеомиелита — в течение шести недель, после чего допустимо сменить основное антибиотической средство.
Также приветствуется хирургическое вмешательство с дальнейшим дренированием очага, а занимает оно в среднем 4-5 сегментов.
Суть такой операции — в принудительном порядке вскрыть гнойник, после чего важно обеспечить беспрепятственный отток гнойных масс. Объём проводимых операбельных действий в каждой клинической картине зависит от локализации очага патологии и его обширности.
В целом, клинический исход вполне обнадеживающий, однако каждый пациент должен понимать, что основными осложнениями являются менингит или менингоэнцефалит, вызывающие скоропостижный летальный исход.
Проявление эпидурального абсцесса позвоночника
Спинальный эпидуральный абсцесс представляет собой очаговое гнойное поражение эпидурального пространства позвоночного столба. В медицинской практике заболевания подобного типа встречаются довольно редко. Следует рассмотреть подробно причины формирования спинальных эпидуральных абсцессов, их характерные проявления и способы лечения.

Причины формирования
Эпидуральное пространство изнутри сдерживается твердой мозговой оболочкой, а с внешней стороны стенкой позвоночника. Оно состоит из рыхлой жировой клетчатки с вкраплениями соединительной ткани. Указанное пространство имеет разветвленную сеть кровеносных и лимфатических сосудов, что способствует быстрому распространению инфекционного процесса.
Эпидуральный абсцесс может произойти в любой части позвоночного столба. Но чаще всего он наблюдается в его поясничном и грудном отделах. Патология может носить острый или хронический характер.
Механизм развития заболевания не сложен. В большинстве своем возбудителями гнойного процесса являются патогенные микроорганизмы (стрептококки, стафилококки, анаэробы). Очаг инфекционного процесса, инициирующий микробы, может находиться в любом месте человеческого организма. Инфекция попадает в эпидуральное пространство путем заноса через кровь и лимфу, а также через близлежащие ткани. Вторичные воспаления через образовавшиеся свищи, кровь или лимфу способны к дальнейшему активному распространению.

Источниками эпидуральных абсцессов острой формы являются:
- фурункулы;
- септикопиемия;
- стоматологические болезни;
- урогенная инфекция;
- легочные заболевания и др.
Причины хронических гнойников эпидурального пространства:
- остеомиелит;
- последствия при переломе позвонка;
- туберкулез;
- ретроперитонеальный абсцесс;
- фарингеальная инфекция и др.
Особенностью протекания указанной патологии в острой форме является невозможность проникновения инфекции в спинной мозг и на мягкие оболочки спинномозгового столба из-за непреодолимой преграды в виде твердого слоя мозговой оболочки. А вялотекущие процессы хронического абсцесса способны вызвать глубокие изменения в клетчатке эпидурального пространства и разрушить твердую оболочку спинного мозга.
Факторами, способствующими развитию указанного заболевания, надо считать:
- алкоголизм и наркоманию;
- сахарный диабет;
- старческий возраст;
- любое гнойное образование в организме;
- гематому при травме спины;
- операционные вмешательства на спинном мозге.
В основе распространения по организму человека гнойникового процесса лежит ослабленный иммунитет, который не в состоянии отразить атаку патогенных микроорганизмов.
Симптоматика
Теперь следует разобраться с симптомами эпидурального абсцесса. Проявления болезни острой и хронической формы будут различными.
Динамика бурного развития острого абсцесса эпидурального пространства характеризуется следующими симптомами:
- острой болью, охватывающей место поражения;
- гиперемией;
- отечностью больного участка позвоночника;
- высокой температурой тела;
- ознобом;
- корешковым синдромом;
- неврологическим дефицитом (парестезией, дизестезией и др.);
- парезами;
- сбоями в работе тазовых органов;
- недержанием мочи и кала;
- расстройством двигательных функций верхних и нижних конечностей;
- полным параличом тела.

От начала болезни до полного паралича при остром развитии процесса может пройти всего несколько суток.
Хронический эпидуральный абсцесс может нарастать постепенно, в течение нескольких месяцев. В этом случае симптоматика сильно сглажена, лихорадочные явления отсутствуют. Температура тела не поднимается выше 37,5 °С. Больной человек чувствует себя хорошо.
При определенных условиях острый воспалительный процесс может перейти в хроническую форму. В этом случае отмечается стабилизация клинического состояния больного, снижение температуры тела, сглаживание симптомов компрессии спины.
Диагностика
Жизнь и здоровье больного с эпидуральным абсцессом во многом зависит от своевременного обращения к специалисту. В связи с бурным развитием острой формы заболевания на проведение тщательной диагностики остается мало времени.
Для назначения эффективного лечения необходимо точно определить наличие абсцесса в эпидуральном пространстве и разграничить его со схожими по симптоматике заболеваниями (от арахноидита, доброкачественных или злокачественных опухолей, туберкулеза и пр.).

Диагностические мероприятия по обнаружению указанной патологии включают в себя:
- лабораторные исследования крови, мочи и гнойного содержимого;
- компьютерную томографию;
- магнитно-резонансную томографию;
- миелографию.
По лабораторным исследованиям медики определяют возбудителя инфекции и некоторые характеристики заболевания.
Запрещено проводить информативную люмбальную пункцию из-за опасности дальнейшего распространения гнойной инфекции.
Полное инструментальное исследование позволяет выявить место локализации очага воспаления, способы проникновения инфекции в эпидуральное пространство, плотность костных тканей и многие другие показатели и сделать соответствующие выводы.
Методы лечения
Лечение абсцесса эпидурального пространства включает в себя следующие важные этапа:
- срочное оперативное вмешательство;
- антибактериальную терапию;
- симптоматическую терапию;
- период восстановления.

Оперативное вмешательство призвано удалить гнойник. Для этой цели часто применяется ламинэктомия, в ходе которой вместе с абсцессом устраняется часть тела позвонка. Впоследствии проводится обязательное дренирование гноя. При необходимости производится трансплантация разрушенных костей.
Современная медицина предлагает малоинвазивные способы лечения абсцесса. Под контролем специальных компьютеров делаются проколы в месте нахождения гнойника и устанавливаются дренажные катетеры для оттока гнойного содержимого. Такие способы лечения не только позволяют полностью очистить эпидуральное пространство от гнойника, но и сохранить целостность всех оболочек спинномозгового канала позвоночного столба.
 Массивная антибактериальная терапия начинает проводиться с момента установления возбудителя инфекции и на протяжении нескольких недель. Могут быть использованы следующие лекарственные препараты:
Массивная антибактериальная терапия начинает проводиться с момента установления возбудителя инфекции и на протяжении нескольких недель. Могут быть использованы следующие лекарственные препараты:
Антибиотики сначала вводятся внутривенно, а затем перорально. При выявленной туберкулезной этиологии проводится противотуберкулезная терапия.
Одновременно с указанным лечением необходимо у больного устранить и другие негативные симптомы. Для снятия мышечных спазмов назначаются миорелаксанты (Баклофен, Мидокалм). В качестве обезболивающих препаратов используются глюкокортикоидные средства (Дексаметазон). Часто назначаются препараты, благотворно влияющие на структуру позвоночника.
В восстановительный период часто применяется физиотерапия, ЛФК, лечебный массаж.
При своевременном и грамотном лечении прогноз лечения эпидурального абсцесса положительный. Запущенные формы болезни заканчиваются летальным исходом.
Эпидуральный абсцесс





Что это такое
Эпидуральный абсцесс – это гнойное воспаление в спинномозговом пространстве.
Гнойный очаг может образоваться в любом отделе позвоночника, но чаще патология встречается в грудном и поясничном отделах. Дело в том, что в грудном отделе объем спинномозгового канала небольшой, как в шейном отделе, а расстояние между оболочкой спинного мозга и стенками позвоночного канала увеличено. Кроме того, грудной отдел менее подвижен, что создает оптимальную среду для размножения инфекции.
В основном, в эпидуральном канале гнойный очаг располагается на задней стенке. Значительно реже диагностируются передние и боковые абсцессы.
Основываясь на период течения, эпидуральный абсцесс бывает:
- острой формы. Продолжается до двух недель и объясняется скоплением гнойных масс в эпидуральном пространстве, при этом инфекция не проникает внутрь спинного мозга за счет мягкой защитной оболочки,
- хронической формы. Продолжается дольше, чем 16 дней. Эпидуральное пространство заполняет грануляционные участки, которые вызывают изменения в структуре спинного мозга. Инфекция может разрушить защитную оболочку и проникнуть внутрь.
Кроме того, гнойные очаги могут быть единичными и множественными, вторичными и первичными.
Причины возникновения
Заболевание напрямую связано с инфекционным заражением. Инфекционным агентом становятся патогенные микроорганизмы – анаэробы, стафило- и стрептококки, которые распространяются в эпидуральное пространство через кровоток или заносится через лимфу. Смешанная форма также может вызвать болезнь.
Ускорить заражение может любое гнойное образование в организме, алкоголизм, сахарный диабет, спинальная гематома, недавняя операция на позвоночнике, а также:
- фурункул,
- заболевания полости рта,
- септикопиемия,
- урогенная инфекция,
- заболевания легких.
Хронические гнойные очаги в эпидуральном пространстве образуются в результате туберкулеза, остеомиелита, неправильного сращения позвонков после перелома, фарингеальной инфекции, ретроперитонеального абсцесса.
Симптомы и признаки
Острая форма эпидурального абсцесса протекает следующим образом:
- острая опоясывающая и тупая боль в позвоночнике по месту локализации очага патологии, которая усиливается при прикосновении и постукивании по позвоночнику,
- сильное покраснение кожи вокруг вплоть до гиперемии,
- повышение температуры тела до отметки 39-40°С вкупе с ознобом и лихорадкой,
- отек пораженного участка позвоночника,
- резкая слабость в теле.
Если на этом этапе не обратиться за медицинской помощью, то уже на следующий день развивается неврологическая симптоматика (ложная чувствительность, покалывание и онемение, ощущение холода вместе тепла), корешковый синдром (боль отдает в грудную клетку, верхние и нижние конечности, мускулатуру туловища), недержание кала и мочи, расстройство функционирования внутренних органов, сложности дыхания, а также частичный или полный парез. От начала первых признаков болезни до полного пареза проходит несколько суток.
 Хроническая форма гнойного заражения характеризуется латентным или сглаженным течением. Признаки нарастают постепенно, а температура не поднимается выше 37°С. Самочувствие не ухудшается, признаков озноба и лихорадки нет.
Хроническая форма гнойного заражения характеризуется латентным или сглаженным течением. Признаки нарастают постепенно, а температура не поднимается выше 37°С. Самочувствие не ухудшается, признаков озноба и лихорадки нет.
Какой врач лечит
При подозрении на эпидуральный абсцесс немедленно нужно проконсультироваться с неврологом. После осмотра и диагностики он направит к хирургу.
Диагностика
Чтобы предотвратить парез, невролог проводит дифференциальную диагностику и отличает эпидуральное заражение от туберкулеза, новообразований разной этиологии, арахноидита.
В обязательном порядке назначается обследование:
- КТ или МРТ позвоночника. Томография визуализирует границы очага поражения, степень плотности костных тканей и вероятность проникновения инфекции в спинной мозг,
- миелография. Определяет месторасположение блокирующего участка спинномозговой жидкости,
- общий и расширенный анализ крови и мочи для подтверждения воспалительного процесса и определения инфекционного агента.
В отличие от эпидуральной гематомы спинного мозга, при эпидуральном абсцессе запрещено выполнять люмбальную пункцию – процедура может спровоцировать распространение инфекции по эпидуральному пространству.
Методы лечения
В первую очередь осуществляется срочное хирургическое вмешательство. В зависимости от ситуации выполняется малоинвазивная операция или ламинэктомия. Удаляется гнойник, участок дренируется катетерами. Если затронута оболочка спинного мозга, то часть тела позвонка затем трансплантируется.
В целом, предпочтение отдается малоинвазивным методикам, если тело позвонка не затронуто. Таким образом, сохраняется целостность оболочек спинного мозга и в дальнейшем риск негативным последствий сокращается.
Позвоночник иммобилизируется повязкой или корсетом. Показан строгий постельный режим. После операции приступают к антибактериальной терапии. Она продолжается 10-14 дней. Антибиотики назначаются после определения возбудителя. Препараты сначала вводятся внутривенно, затем постепенно переходят на пероральный прием.
Одновременно с антибиотикотерапией назначают медикаменты для устранения неврологических проявлений – миорелаксанты (снимают мышечный спазм, расслабляют мускулатуру), обезболивающие средства, глюкокортикостероиды (снижают отек), витамины группы В (улучшают нервную проводимость).
Результаты лечения
Как правило, эпидуральный абсцесс поддается положительному лечению и в дальнейшем не рецидивирует.
Реабилитация и восстановление образа жизни
В восстановительный период проводят лечебный массаж, лечебную гимнастику и физиотерапию для нормализации опорно-двигательной функции.
Образ жизни при эпидуральном абсцессе
После операции требуется соблюдать физический покой и отказаться от спортивных и физических нагрузок. Нельзя наклоняться, поднимать тяжести в течение первого года. Важно избегать и предотвращать инфекционные заболевания, чтобы они не послужили провокатором рецидива.
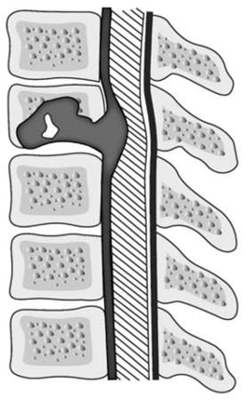
Спинальный эпидуральный абсцесс
Спинальный эпидуральный абсцесс — ограниченное гнойное воспаление эпидурального спинномозгового пространства. Проявляется острой болью в спине, трансформирующейся в корешковый синдром, появлением и прогрессированием парезов, тазовых расстройств и чувствительных нарушений в соответствии с топикой абсцесса. В ходе диагностики оптимальным является проведение МРТ спинного мозга, при отсутствии такой возможности — спинальной пункции и миелографии. Лечение состоит в как можно более ранней оперативной декомпрессии спинного мозга с дренированием абсцесса, проводимой на фоне массивной антибиотикотерапии.
Общие сведения
Спинальный эпидуральный абсцесс — локальный гнойно-воспалительный процесс, возникающий в эпидуральном пространстве. Последнее представляет собой щель, располагающуюся между твердой (дуральной) спинальной мозговой оболочкой и стенками позвоночного канала. Эпидуральное пространство заполнено рыхлой клетчаткой и венозными сплетениями. По нему гнойное воспаление может распространяться в церебральном или каудальном направлении, занимая пространство, соответствующее нескольким позвоночным сегментам.
В литературе по неврологии спинальный эпидуральный абсцесс можно встретить под синонимичным названием «ограниченный гнойный эпидурит». Частота встречаемости эпидурального абсцесса спинного мозга в среднем составляет 1 случай на 10 тыс. госпитализаций. Наиболее часто, примерно в половине случаев, наблюдается абсцесс среднегрудного отдела позвоночника. Около 35% приходится на эпидуральные абсцессы поясничного отдела, 15% — на шейный отдел. Заболевают преимущественно люди в возрасте от 40 до 75 лет с пониженной сопротивляемостью иммунной системы. Современная тенденция к росту заболеваемости, по всей видимости, обусловлена увеличением численности пожилого населения и количества лиц с пониженным иммунитетом.

Причины спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является следствием попадания в субдуральное пространство инфекции. В качестве инфекционных агентов могут выступать стафилококки (50-60% случаев), стрептококковая инфекция, анаэробные микроорганизмы, специфические возбудители (например, палочка туберкулеза), грибы. Занос инфекции в эпидуральное пространство возможен гемато- и лимфогенным способом из существующих в организме удаленных инфекционных очагов, таких как фурункулез, заглоточный абсцесс, нагноившаяся киста средостения, инфекционный эндокардит, пиелонефрит, гнойный цистит, периодонтит, гнойный отит, пневмония и пр.
Спинальный эпидуральный абсцесс может возникнуть в результате распространения гнойного воспаления из рядом расположенных структур при остеомиелите или туберкулезе позвоночника, абсцессе поясничной мышцы, пролежнях, ретроперитонеальном абсцессе. Примерно до 30 % случаев эпидурального абсцедирования связаны с проникновением инфекции вследствие травмы позвоночника, например, перелома позвонка с вклинением его частей или осколков в клетчатку эпидурального пространства. Возможно образование посттравматической гематомы с ее последующим нагноением. В редких случаях спинальный эпидуральный абсцесс формируется как осложнение эпидуральной анестезии, люмбальных пункций или хирургических операций на позвоночнике.
Немаловажное значение в развитии абсцедирования имеет иммунокомпрометированное состояние организма больного, при котором проникающие в субдуральное пространство микроорганизмы не получают достойного отпора иммунной системы. Причинами снижения иммунного ответа могут быть пожилой возраст, хронический алкоголизм, наркомания, ВИЧ-инфекция, сахарный диабет и др.
Формирование абсцесса в спинальном эпидуральном пространстве сопровождается развитием ликвороциркуляторного блока и нарастающей компрессией спинного мозга. В отсутствие быстрой ликвидации абсцесса в спинном мозге на фоне сдавления происходят необратимые дегенеративные процессы, влекущие за собой формирование стойкого неврологического дефицита.
Симптомы спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс манифестирует соответствующей его локализации разлитой болью в спине, подъемом температуры тела до высоких цифр, ознобами. Отмечается локальная ригидность позвоночных мышц, болезненность перкуссии остистых отростков, положительные симптомы натяжения. Затем наступает 2-я стадия болезни — боль трансформируется в корешковый синдром, что сопровождается снижением сухожильных рефлексов в соответствии с уровнем поражения. На 3-ей стадии возникают парезы и тазовые нарушения, свидетельствующие о компрессии проводящих спинальных путей, зачастую наблюдаются парестезии. Переход в 4-ую стадию сопровождается быстрым нарастанием парезов вплоть до полных параличей, проводниковыми нарушениями чувствительности.
Неврологическая картина неспецифична. Периферические вялые параличи отмечаются на уровне локализации субдурального абсцесса, а ниже этого уровня определяются проводниковые расстройства: центральные параличи и сенсорные нарушения. В проекции абсцесса на поверхности спины может наблюдаться гиперемия кожи и отечность подлежащих тканей.
Скорость развития клиники в соответствии с указанными выше стадиями вариативна. Острый субдуральный абсцесс характеризуется формированием параличей спустя несколько суток от дебюта болезни, хронический — через 2-3 недели. При хроническом абсцессе высокая лихорадка зачастую отсутствует, чаще наблюдается субфебрилитет. Трансформация острого абсцесса в хронический сопровождается снижением температуры тела и некоторой стабилизацией клиники, иногда уменьшением выраженности симптомов спинальной компрессии. Течение хронического абсцесса представляет собой смену обострений и затуханий клинических симптомов.
Диагностика спинального эпидурального абсцесса
Неспецифичность симптомов и данных неврологического статуса не позволяют неврологу и нейрохирургу достоверно диагностировать спинальный субдуральный абсцесс. Заподозрить его можно при наличии инфекционного процесса в области позвоночного столба или удаленного очага гнойной инфекции. При остром процессе возникают соответствующие изменения в клиническом анализе крови (ускорение СОЭ, лейкоцитоз), хронический абсцесс характеризуется слабой выраженностью островоспалительных изменений крови. Данные о характере возбудителя может дать бакпосев крови.
Проведение рентгенографии позвоночника помогает выявить или исключить остеомиелит и туберкулезный спондилит. Люмбальная пункция возможна только при расположении абсцесса выше нижнегрудных сегментов. Поражение ниже грудного уровня является противопоказанием для ее проведения, поскольку существует опасность внесения пункционной иглой инфекции в арахноидальное пространство с развитием гнойного менингита. В таких случаях возможна субокципитальная пункция.
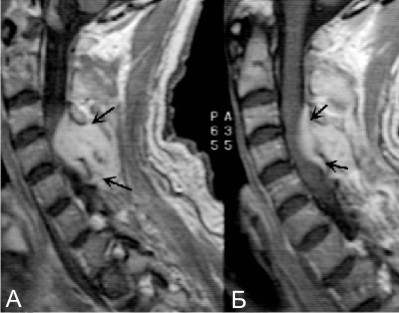
Люмбальную или субокципитальную пункцию совмещают с проведением соответственно восходящей или нисходящей миелографии. Последняя выявляет экстрадуральное (частичное или полное) сдавление спинного мозга, однако малоинформативна в отношении дифференциации вызвавшего компрессию объемного образования, т. е. не может различить абсцесс, гематому и опухоль спинного мозга. Наиболее надежным и безопасным способом диагностировать спинальный субдуральный абсцесс является проведение КТ, оптимально — МРТ позвоночника.
Лечение и прогноз спинального эпидурального абсцесса
Спинальный эпидуральный абсцесс является показанием к срочному хирургическому вмешательству. Проводится декомпрессия спинного мозга путем ламинэктомии и дренирование субдурального пространства. При наличии остеомиелита в ходе операции производится удаление нежизнеспособных костных тканей с последующей фиксацией позвоночника. Своевременно проведенная операция предотвращает развитие парезов или уменьшает их степень.
Антибиотикотерапия начинается эмпирически (до получения результатов бакпосева) еще на стадии предоперационной подготовки с парентерального введения препаратов широкого спектра (амоксициллина, рифампицина, ванкомицина, цефотаксима), их комбинации или комбинированных антибактериальных препаратов (например, амоксициллин+клавулановая кислота). Затем переходят на пероральный прием антибиотиков. Продолжительность лечения антибиотиками составляет от 1 до 2 мес. При диагностике туберкулеза проводится консультация фтизиатра и назначается противотуберкулезная терапия.
От 18% до 23% случаев субдурального абсцесса спинного мозга заканчиваются смертельным исходом в результате сепсиса, ТЭЛА и др. осложнений. Наиболее неблагоприятный прогноз у пожилых пациентов при осуществлении хирургического вмешательства после развития параличей. При ранней диагностике и проведении оперативного лечения до возникновения парезов прогноз благоприятный. После операции отмечается остановка прогрессирования неврологических нарушений. Однако при выраженном характере неврологического дефицита его регресс не происходит даже в случаях, когда оперативное лечение проводилось в первые 6-12 ч его появления.
Спинальный эпидуральный абсцесс
(эпидурит, наружный гнойный пахименингит, гнойный перипахименингит)
Болезни нервной системы
Общее описание
Спинальный эпидуральный абсцесс (G06.1) — это гнойное очаговое воспаление эпидуральной клетчатки в области спинного мозга.
 Средний возраст: 57,5 ± 16,6 лет.
Средний возраст: 57,5 ± 16,6 лет.
Возбудители инфекции: чаще — золотистый стафилококк, реже — грамотрицательные палочки, стрептококки, анаэробные микроорганизмы и грибы. Источники инфекции: фурункулы, урогенная инфекция, хронические заболевания легких, заболевания зубов, остеомиелит позвоночника, ретроперитонеальный абсцесс, абсцесс большой поясничной мышцы, пролежни.
Факторы риска: сахарный диабет, алкоголизм, употребление наркотиков, хроническая почечная недостаточность. Предрасполагающими факторами являются предшествующая травма спины, хирургические операции на спинном мозге.
Чаще развивается в среднегрудном (50%) и нижнепоясничном (35%) отделах позвоночника.
Клиническая картина
Первые симптомы — интенсивная боль в спине на уровне поражения, высокая лихорадка, озноб (на протяжении нескольких дней, недель). Отмечается разлитая интенсивная боль в области поражения с распространением в ноги, возникают чувства онемения или покалывания в течение 3–5 дней (80%). В последующем постепенно нарастает слабость в ногах (60%). Появлению слабости в конечностях, отсутствию движений в них часто сопутствуют онемение и расстройство тазовых функций (50%).
При объективном исследовании выявляют изменения:
- Общеинфекционный, общемозговой и менингеальные синдромы.
- В результате исследования чувствительности — болезненность при перкуссии остистых отростков позвоночника на уровне поражения и при пальпации соответствующих паравертебральных точек, симптомы натяжения (Нери, Ласега), гипестезия или анестезия по сегментарному типу, проводниковые нарушения чувствительности.
- Парез нижних конечностей до развития плегии, тазовые дисфункции.
- Локальные изменения в виде гиперемии и отека в области патологического образования.
Диагностика спинального эпидурального абсцесса
 Общий анализ крови: высокий лейкоцитоз, увеличенная скорость оседания эритроцитов.
Общий анализ крови: высокий лейкоцитоз, увеличенная скорость оседания эритроцитов.- Посев крови (определение возбудителя).
- Исследование ликвора: цереброспинальная жидкость стерильна, белково-клеточная диссоциация, лимфоцитарный плеоцитоз до 200 клеток в 1 мкл, содержание глюкозы нормальное.
- Рентгенография позвоночника (признаки остеомиелита позвоночника).
- Магнитно-резонансная томография спинного мозга (визуализация образования).
- Миелография (признаки экстрадуральной компрессии — полный или частичный блок).
- Компьютерная томография (обнаружение газа внутри позвоночного канала, особенно информативна после миелографии).
- Острый поперечный миелит.
- Вторичный гнойный лептоменингит.
- Острое нарушение спинального кровообращения.
- Кистозный спинальный арахноидит.
Лечение спинального эпидурального абсцесса
Лечение назначается только после подтверждения диагноза врачом-специалистом. Необходимо срочное хирургическое вмешательство с дренированием очага инфекции, проводится антибактериальная терапия.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста. 


- Ванкомицин (антибиотик группы гликопептидов). Режим дозирования: взрослым в/в 1 г 2 раза в сутки; детям — 15 мг/кг 3 раза в сутки. Длительность курса лечения определяется индивидуально.
- Цефтриаксон (цефалоспориновый антибиотик III поколения). Режим дозирования: для взрослых и детей старше 12 лет доза составляет 1-2 г 1 раз/сут. или по 0,5-1 г каждые 12 ч. Максимальная суточная доза — 4 г. Препарат вводят в/м и в/в (струйно или капельно). Длительность курса лечения определяется индивидуально.
- Рифампицин (антибактериальное средство широкого спектра). Режим дозирования: внутрь, за 30-60 мин. до еды, 900-1200 мг/сут. в 2 приема, после исчезновения симптомов лечение продолжают еще в течение 2-3 дней.
Рекомендации
Рекомендуется консультация нейрохирурга, магнитно-резонансная томография спинного мозга.

«Держите спину прямо!» — обучают людей с самого детства, ведь здоровье позвоночника – это здоровье всего организма. Люди часто не обращают внимания на состояние своей спины, думая, что она самая устойчивая. Однако позвоночник является одним из «слабых звеньев», которые только наблюдаются в человеческом организме. Все об эпидурите читайте на vospalenia.ru.
Что это такое – эпидурит?
Что это такое – эпидурит? Здесь речь идет о воспалительном процессе, который развивается в эпидуральном пространстве спинного мозга. Другими словами его называют спинальным эпидуральным абсцессом, наружным гнойным пахименингитом, гнойным перипахименингитом, пахименингитом или спинальным абсцессом. Нередко в процесс включаются спинномозговые корешки и поверхность твердой мозговой оболочки. Само эпидуральное пространство состоит из соединительной ткани, которая располагается между надкостницей и твердым веществом спинного мозга.
Виды эпидурита имеют следующую классификацию:
По распространенности воспалительного процесса бывает:
- Ограниченный (реактивный)
- Распространенный односторонний – воспаление сегментов с одной стороны.
- Распространенный двусторонний – воспалены сегменты с обеих сторон.
- Разлитой.
- Диффузный.
По воспаленным сегментам – диффузный эпидурит:
- Восходящий – воспалены восходящие сегменты.
- Нисходящий – воспалены нисходящие сегменты.
По форме течения:
По воспалительному процессу выделяют виды:
- Серозный;
- Негнойный;
- Гнойный;
- Гиперпластический;
- Гнойно-геморрагический;
- Серозно-фибринозный.
Ученые расходятся во мнениях, что является причиной эпидурита. Одни говорят, что главной причиной становится инфекция, которая проникает в эпидуральное пространство. Вторые говорят об аутоиммунной реакции, когда клетки иммунной системы начинают агрессивную атаку на здоровые клетки и ткани организма.
Инфекция проникает в позвоночник лимфогенным, гематогенным путем или через травмы спинного мозга.
В группу риска входят люди с:
- грыжей позвоночника
- спондилезом
- аллергией
- туберкулезом позвоночника
- гнойными очагами в позвоночнике
- разрушенными позвонками
- инфекцией в организме
- задним медиастинитом
- абсцессом легких
- тонзиллитом
- гнойным стоматитом
- фарингитом
- остеомиелитом
- гинекологической или урологической патологией
перейти наверх
Симптомы и признаки эпидурита эпидурального пространства спинного мозга
Во время острого воспаления при пункции наблюдается гной, иногда прожилки крови. Само заболевание редко протекает без других болезней в организме. По каким симптомам и признакам можно выявить эпидурит эпидурального пространства спинного мозга?
- Резкое появление боли в спине, которая усиливается при дыхании, чихании или кашле, опорожнении кишечника.
- Менингеальные симптомы.
- Напряжение мышц в пораженном участке, как при радикулите.
- Повышение температуры.
- Слабость.
- Боль отдает в нижние конечности, которые постепенно теряют свои функциональные способности. Теряется частичная или полная функциональность малого таза, как при миелите.
- Парез нижних конечностей.
Стихание симптомов без какого-либо лечения говорит о том, что острая форме перешла в хроническую, и теперь больной периодически будет ощущать все симптомы болезни с постепенным ухудшением общего состояния. Боли в данной форме болезни являются эпизодическими и слабыми.
Эпидурит у взрослых

Эпидурит преимущественно проявляется у взрослых людей, особенно у тех, у кого уже имеются проблемы с позвоночником, например, имеются грыжи. Заболевание может проявиться в любом возрасте, но зачастую оно возникает у мужчин и у женщин в зрелом и пожилом возрасте.
Эпидурит у детей
Эпидурит у детей практически не встречается. Здесь должны наблюдаться генетические аномалии и аутоиммунная реакция. Зачастую болезнь развивается на фоне другого заболевания, что возможно лишь в более взрослом возрасте.
Диагностика
Диагностика эпидурита начинается с жалоб пациента на беспокоящие его симптомы. Врач проводит общий осмотр, а затем назначает дополнительные процедуры для выявления целой картины заболевания:
- Анализ крови.
- Пункция спинномозговой жидкости.
- Рентгенограмма.
- МРТ и КТ.
- Анализ мочи.
- Ликвородинамические пробы.
- Миелография.
перейти наверх
Лечение эпидурита проводится преимущественно хирургическим путем с дальнейшим введением медикаментов. Как лечить воспаление эпидурального пространства спинного мозга?
- Дренированием гнойной полости (ламинэктомия).
- Удалением грыжи позвоночника.
Чем лечить эпидурит? Врач прописывает лекарства:
- Антибиотики: бензил-пенициллин, ампициллин.
- Дегидратационные лекарства.
- Вазоактивные препараты.
- Противовоспалительные глюкокортикоидные препараты.
Эпидурит не лечится в домашних условиях. Соответственно, никакие народные средства и диета в данном случае не применяются. В течение всего лечения больному обеспечивается постельный режим и полное отсутствие каких-либо физических нагрузок. По окончании назначается курортно-санаторное лечение.
Продолжительность жизни
Эпидурит влияет на продолжительность жизни человека. Сколько живут пациенты? Если лечить заболевание на ранней стадии, тогда происходит полное или частичное выздоровление. Но чем дольше больной не обращается за врачебной помощью, тем больше возникает риск летального исхода.
Заболевание является достаточно опасным, поскольку здесь затрагиваются самые жизненно важные системы организма. Если эпидурит не лечить, то он перейдет в головной мозг. А это может не просто сделать человека инвалидом (развить вдобавок менингит, арахноидит или вторичный миелит), но и привести его к смерти. Поэтому лечением должен заниматься опытный врач, а не сам больной, который часто не знает, что ему делать и пренебрежительно относится к собственному здоровью.
Спинальный эпидуральный абсцесс: причины заболевания, основные симптомы, лечение и профилактика

Ограниченное гнойное воспаление тканей эпидурального спинномозгового пространства. Симптомами недуга являются острые болевые ощущения в спине, корешковый синдром, прогрессирующие парезы, тазовые расстройства, нарушения чувствительности. Диагноз устанавливают на основании анамнестических данных, клинических признаков, неврологического осмотра и дополнительных обследований. В рамках диагностики могут выполнять общий анализ крови, рентгенографию позвоночного столба, люмбальную пункцию, субокципитальную пункцию, миелографию, компьютерную или магнитно-резонансную томографию. При наличии эпидурального абсцесса хирурги проводят срочное оперативное вмешательство. Перед операцией и после нее назначают антибактериальную терапию. Препаратами выбора могут быть амоксициллин, рифампицин, ванкомицин, цефотаксим, клавулановая кислота. Заболевание может привести к летальному исходу. При своевременной диагностике прогноз благоприятный.
Причины
Недуг развивается при попадании бактериальных возбудителей в субдуральное пространство. Болезнь может быть вызвана стафилококками, палочками Коха, стрептококками, анаэробными бактериями, грибами. Абцесс может быть обусловлен фурункулезом, заглоточным абсцессом, инфекционным эндокардитом, пиелонефритом, гнойным циститом, периодонтитом, гнойным отитом, пневмонией, остеомиелитом, туберкулезом, абсцессом мышечных тканей поясницы, пролежнями. Также заболевание может быть спровоцировано травмами позвоночника, эпидуральной анестезией, люмбальной пункцией и хирургическими вмешательствами на позвоночнике. Вероятность образования недуга повышается при пожилом возрасте, хроническом алкоголизме, наркотической зависимости, сахарном диабете и ВИЧ-инфекции.
Симптомы
Признаки заболевания могут отличаться в зависимости от локализации абсцесса. Симптомами недуга являются фебрильная температура, озноб, разлитая боль в спине. Болезнь также проявляется локальной ригидностью мышц позвоночника, болезненностью перкуссии остистых отростков, положительными симптомами натяжения. На второй стадии возникает корешковый синдром и снижаются сухожильные рефлексы. Третья стадия характеризуется парезами, тазовыми расстройствами, парестезиями. Когда патология переходит в четвертую стадию, отмечается быстрое нарастание парезов и проводниковых нарушений чувствительности. В области очага поражения наблюдаются отечность и покраснение кожного покрова.
Диагностика
Пациенту могут потребоваться консультации специалистов неврологического и нейрохирургического профилей. Чтобы установить и подтвердить диагноз, доктор собирает анамнестическую информацию, анализирует клинические проявления, проводит неврологический осмотр и направляет больного на дополнительные обследования. В рамках диагностики могут выполнять общий анализ крови, посев крови на стерильность, рентгенографию позвоночного столба, люмбальную пункцию, субокципитальную пункцию, миелографию, компьютерную или магнитно-резонансную томографию. Заболевание дифференцируют от гематомы и новообразований позвоночника.
Лечение
При наличии эпидурального абсцесса хирурги проводят срочное оперативное вмешательство. Как правило, выполняют декомпрессию спинного мозга и дренируют субдуральное пространство. Если у больного выявляется остеомиелит, нежизнеспособные костные ткани удаляют, а затем проводят фиксацию позвоночника. При своевременном хирургическом лечении выраженность парезов снижается. Перед операцией и после нее назначают антибактериальную терапию. Препаратами выбора могут быть амоксициллин, рифампицин, ванкомицин, цефотаксим, клавулановая кислота. Если патология спровоцирована туберкулезом, схему приема антибактериальных препаратов назначает фтизиатр.
Профилактика
Специфические методы профилактики не разработаны. Необходимо укреплять иммунитет, правильно питаться, заниматься физкультурой, а также избегать инфекционных заболеваний. Важно своевременно обращаться за медицинской помощью, чтобы выявлять и лечить инфекционные патологии до развития осложнений.
Эпидуральный абсцесс позвоночника
Причины и распространение
Спинальные абсцессы возникают в паренхиме нервных тканей спинного мозга, могут быть одиночными или множественными, смежными или изолированными, хроническими или острыми, в зависимости от организма и индивидуальных особенностей пациента. Как и следовало ожидать, одиночное повреждения более распространены, и, скорее всего, появятся в грудном отделе позвоночника.
Некоторые авторы разделяют эти нарывы на первичные и вторичные, в зависимости от источника инфекции. Абсцессы считаются первичным, когда никакой другой источник инфекции не может быть найден в пределах досягаемости.
Вторичные абсцессы возникают из другой инфекционно-зараженной области, когда возбудители поступают в место очага с током крови, либо вплотную прилегают к спинному мозгу, находясь в непосредственной близости.
Второй вариант чаще всего является следствием поражений в легких, позвоночнике, клапанах сердца, мочеполовой системе и средостении. Однако подобная классификация редко влияет на лечение или исход болезни.
Эпидемиология
Спинальные абсцессы мозга встречаются чаще у мужчин, чем у женщин, с пиком заболеваемости в первой и третьей декаде жизни. Слишком мало случаев было зарегистрировано для определения какой-либо расовой предрасположенности.

У больных с историей внутривенного употребления наркотиков – наиболее высокий риск, как и других пациентов с ослабленным иммунитетом, например, страдающих ВИЧ, сахарным диабетом или полиорганной недостаточностью.
Наиболее распространенные микроорганизмы, культивируемые из абсцесса спинного мозга, включают роды стафилококков и стрептококков. Смешанная флора также не редкость. Их более редких форм микроскопической жизни здесь можно встретить актиномикозы, листерий, протея, псевдомонаса и гистоплазм.
Сплетение Батсона (стечение эпидуральных вен в спинномозговой канал) может способствовать возникновению абсцесса, позволяя микроорганизмам концентрироваться здесь и таким образом развиваться в спинном мозге и окружающей его паренхиме.
Спинальный абсцесс – симптомы и прогноз
Как и большинство неврологических заболеваний, признаки и симптомы спинального эпидурального абсцесса зависят от локализации очага и продолжительности патологического процесса. В острых случаях симптомы инфекции, например, лихорадка, озноб, боль в спине, недомогание, являются общими.
Неврологические симптомы и признаки включают в себя слабость, парестезию (ложная чувствительность – покалывание, онемение и так далее), дизестезию (извращение чувствительности – холод вместо тепла и подобное), а также расстройства в виде недержания сфинктеров мочевого пузыря и прямой кишки. Острая параплегия (паралич обеих конечностей) также не редкость.
В более хронических случаях, признаки и симптомы абсцесса сходны с таковыми у спинальной опухоли, с преобладанием неврологических признаков над системной инфекцией. Неврологическое прогрессирование происходит постепенно, но весьма уверенно, поэтому на точную диагностику отводится крайне мало времени, а это требует высокой квалификации специалиста.
Кроме того, врач должен правильно отличить хронический абсцесс спинного мозга от его острой стадии течения, а также – от раковой опухоли, что является крайне затруднительной задачей.
Прогноз, при условии своевременного лечения, как правило, благоприятен наряду с соответствующим применением антибиотиков и хирургическим лечением. Тем не менее, расположение абсцесса определяет остаточные явления неврологического дефицита.
Степень сепсиса в конечном счете, прогнозирует общую смертность. С появлением современных лекарств и менее инвазивных хирургических процедур, большинство абсцессов успешно лечатся. А при помощи стероидов и более точно определения очага абсцедирования с помощью МРТ, неврологические нарушения могут быть сведены практически к нулю.
Тем не менее, пациенты могут пострадать от серьезных неврологических осложнений. Общие показатели смертности варьируются от 10 до 20%. Кроме того, около 70% пациентов демонстрируют остаточные неврологические последствия даже после соответствующего лечения.
Важно отметить, что значительное количество пациентов показывают рецидив абсцесса. Следовательно, регулярный мониторинг после успешно проведенного лечения крайне полезен в подобных случаях.

Лечение эпидурального абсцесса позвоночника
Лечение абсцесса спинного мозга включает в себя сочетание 3-х методов:
- Хирургического дренажа полости абсцесса.
- Идентификацию возбудителя.
- Введения соответствующих антибиотиков на основании результатов идентификации.
В течение всего курса лечения, стероиды используются для уменьшения отечности тканей спинного мозга, которая является постоянным спутником этой патологии.
Во время лабораторных исследований, идентификация микроорганизмов в полости абсцесса должна обязательно включать в себя тесты на аэробные и анаэробные бактерии, грибы и туберкулез. Времени на подобного рода исследования может уйти немало, поэтому чтобы его не терять, используется общая антибиотикотерапия без привязки к определенному виду возбудителя.
Как правило, для этой цели применяют антибиотики пенициллинового ряда.
Хирургическое лечение
После определения точной локализации абсцесса при помощи МРТ, выполняется, так называемая ламинэктомия – операция, которая позволяет иссечь ткани абсцесса и его содержимое.
Внутривенную терапию антибиотиками продолжают в течение как минимум 6 недель после операции. Дексаметазон можно использовать во время послеоперационной фазы, чтобы уменьшить отек мозга. Стероиды вводят на отсроченной основе, например, после 2 недель основного лечения.
Эпидуральный абсцесс: причины, симптомы, лечение и диагностика
Спинальный эпидуральный абсцесс — редкое заболевание. Встречается с частотой 0,2-1,2 случая на 10000 поступлений в больницы. Редкость болезни, а также неспецифичность его клинических проявлений часто приводят к запоздалой диагностике.
Этиология и патогенез. Патогенез спинального эпидурального абсцесса несколько отличается от патогенеза внутричерепного абсцесса. Во-первых, имеется различие в возбудителях (преобладание стафилококков – 50-60% от всех случаев — и грамотрицательных бактерий при спинальном абсцессе). Во-вторых, твердая оболочка спинного мозга не прикреплена к костным структурам. Это позволяет инфекции интенсивно распространяться рострально и каудально. Спинальный эпидуральный абсцесс может быть острым и хроническим. Большинство острых случаев является результатом гематогенного заноса. Обычные источники инфекции: фурункулы, урогенная инфекция, заболевания зубов, хронические заболевания легких, септикопиемия. На их долю приходится 1/3 все острых случаев. Контактные абсцессы при заболеваниях прилежащих к позвоночнику тканей составляют еще 1/3 острых и половину хронических гнойников. Причины хронических абсцессов: остеомиелит позвоночника, фарингеальная инфекция, ретроперитонеальный абсцесс, абсцесс поясничной мышцы, пролежни, нагноение после хирургических вмешательств. Источники абсцесса у детей: кожная инфекция в промежности, эндокардит, фарингит, урогенная инфекция. Нередко причина заболевания остается невыясненной. Удивительно часто (20-30%) встречается предшествующая травма спины. Эпидуральный абсцесс чаще развивается в среднегрудном и нижнепоясничном отделах, где эпидуральное пространство лучше всего выражено. Как правило, он образуется в заднем пространстве, так как переднее относительно узко и аваскулярно. Реже встречающиеся передние абсцессы обычно развиваются при инфекции глотки, перитонзиллярных пространств, средостения, при остеомиелите позвоночника. Для спинального эпидурального абсцесса, как правило, нехарактерно разрушение твердой оболочки и развитие гнойного менингита, хотя в очень запущенных случаях при переднем гнойнике такой ход событий возможен.
Клиника. Выделяют четыре стадии развития острого абсцесса. Первая стадия характеризуется наличием боли в спине на уровне поражения, высокой лихорадкой, ознобом и местной ригидностью мышц. На второй стадии боль приобретает корешковый характер и сопровождается изменением рефлексов соответственно уровню поражения. Третья стадия наступает с появлением парезов, которым часто сопутствуют парестезии и расстройства тазовых функций. Затем быстро развиваются параличи, что соответствует переходу в четвертую стадию. Скорость прогрессирования по этим стадиям различна. В острых случаях паралич может развиться через несколько дней, в хронических — спустя несколько недель. Обычны оболочечные симптомы и головная боль. В зоне гнойника возможны гиперемия и отек. При хроническом эпидурите, как правило, нет лихорадки и общих явлений, очаговые знаки могут нарастать месяцами.
В крови отмечается высокий лейкоцитоз и увеличенная СОЭ. В половине случаев положительны посевы крови. Цереброспинальная жидкость стерильна, в ней обычно повышено содержание белка, преимущественно лимфоцитарный плеоцитоз по 200 клеток в 1мм. Содержание глюкозы нормальное. На рентгенограмме иногда имеются признаки остеомиелита. Высокоинформативны КТ и МРТ. При миелографии обнаруживают полный (80%) или частичный блок. Миелография помогает дифференцировать хронический эпидуральный абсцесс от арахноидита или эпидуральной опухоли.
Диагностика. Быстрое установление диагноза, несмотря на всю его необходимость, нередко по субъективным или объективным причинам непросто. Это объясняется относительной неспецичностью симптомов. Острый эпидуральный абсцесс часто принимают за менингит, околопочечный абсцесс, ревматоидный спондилит, банальную острую боль в спине, острый полиомиелит, подкожную гематому, гематомиелию, полиневрит, остеомиелит позвоночника, поперечный миелит. Дифференциация с поперечным миелитом наиболее трудна из-за схожести симптомов. При поперечном миелите неврологический дефект иногда развивается без боли в спине; о возможности развития абсцесса следует помнить при сопутствующем остеомиелите, недавней пиогенной инфекции, положительных посевах крови. Во всех сомнительных случаях при малейшем подозрении на эпидурит показана субокципитальная миелография с водорастворимым контрастом. При возможности надежную диагностику эпидурита обеспечат КТ и МРТ.
Хронический абсцесс обычно принимают за опухоль спинного мозга, остеомиелит позвоночника, болезнь Потта с компрессионным миелитом. Другие ошибочные диагнозы: протрузия диска, пиелонефрит, истерия, инфекция позвоночного диска, опоясывающий лишай. Нужные исследования обычно не выполняются, пока правильный диагноз не удается заподозрить.
Первые диагностические тесты — спондилограмма и миелография. На рентгеновском снимке можно увидеть признаки остеомиелита, но и нормальная картина не исключает диагноз абсцесса. Особого внимания заслуживает при подозрении на эпидурит поясничный прокол. Нет другой неврологической ситуации, где эта рутинная процедура была бы столь реальной угрозой развития гнойного менингита. Пункция эпидурального пространства с целью верификации абсцесса ушла в прошлое. Поясничная пункция показана только при эпидурите, располагающемся выше нижнегрудного уровня, одновременно проводят восходящую миелографию. Подозрение на эпидурит нижнегрудной или пояснично-крестцовой локализации — абсолютное противопоказание к поясничному проколу! Риск внесения гноя с иглой в подпаутинное пространство с развитием гнойного менингита при этой локализации исключительно велик. Показана субокципитальная пункция с введением водорастворимого контраста. При возможности — КТ или МРТ, заменяющие поясничную пункцию. Обязателен посев крови.
Лечение. Срочное хирургическое вмешательство с дренированием очага. При операции очаг занимает в среднем 4-5 сегментов. Возможны и тяжелые случаи с распространением гнойника едва ли не по всему длиннику эпидурального пространства.
В половине случаев возбудителем является золотистый стафилококк. Вторые по частоте возбудители — грамнегативные бактерии (эшерихии, псевдомонады). Антибиотик должен соответствовать высеянному возбудителю. Когда возбудитель неизвестен, терапия должна быть направлена и против пенициллинрезистентных стафилококков и иных возбудителей, которые могут быть заподозрены как причина заболевания. Антибиотики должны вводиться не менее 2-4 нед. При наличии остеомиелита лечение необходимо проводить как минимум б нед.
Прогноз. Без операции болезнь заканчивается смертью. Степень восстановления после операции зависит от длительности и тяжести болезни. Большинство больных после операции полностью выздоравливают. У других возможен остаточный дефект. Часто разрушение спинного мозга оказывается более значительным, чем этого можно было ожидать по степени компрессии, это связано с окклюзией сосудов в области абсцесса и спинальным инсультом.




-0 Комментарий-