Содержание:
Среди причин угрозы прерывания беременности на первом месте стоит фетоплацентарная недостаточность (ФПН), к которой может привести воспаление плодных оболочек, инфаркт плаценты, аномальное ее расположение, изменения в пуповине. Основными этиологическими факторами становятся действие инфекционных агентов и сосудистая патология матери.
Физиология плаценты
Плацента: что это такое? Детское место – народное название плаценты – временный орган, необходимый для нормального развития плода. Во время имплантации плодного яйца во внутреннюю стенку матки, от него отделяется набор клеток, который впоследствии станет плодной частью плаценты. Площадка эндометрия под ней – материнская часть.
Множественными выростами детское место врастает в стенку матки, обеспечивая надежное прикрепление и возможность всасывать необходимые питательные вещества из крови матери, выделять продукты обмена тканей плода. Процесс происходит в расширенных кровяных пространствах – лакунах, расположенных между материнской и детской частями плаценты.
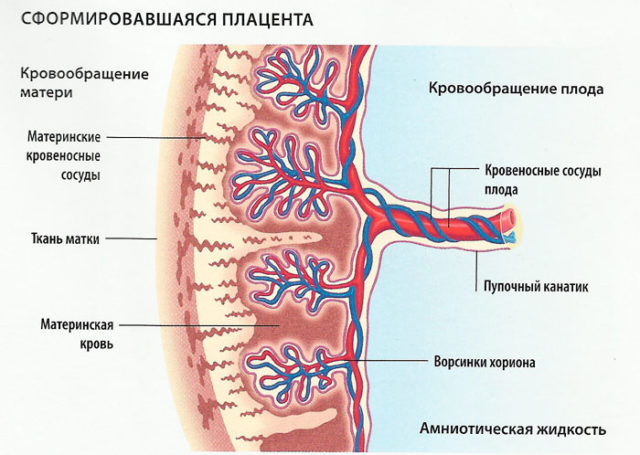
Плацента – это расположенный в матке орган, образующийся из плодных оболочек зародыша и претерпевающий ряд изменений по мере протекания беременности
При беременности смешивания крови двух организмов не происходит благодаря плацентарному барьеру. Токсины, антитела не проникают в ткани плода. Питание самой плаценты осуществляется за счет спиральных артерий измененной слизистой оболочки матки. Нарушение кровообращения в материнских сосудах приводит к кислородному голоданию и очаговому некрозу детского места.
Нарушение кровообращения
Что такое инфаркт плаценты? Некроз ткани в результате длительной гипоксии сосудистого генеза называется инфарктом. Форма и цвет инфаркта зависит от архитектоники сосудистого русла. Ишемический некроз плаценты имеет вид неправильного треугольника темно-красного цвета, обращенного основанием к стенке матки. После организации очаг некроза меняет цвет на серо-желтый, его консистенция уплотняется.
Физиологическое изменение детского места
Инфаркты плаценты развиваются и в норме к концу беременности – это физиологическое старение оболочки. Зачастую в очагах организованного инфаркта определяются кальцинаты – отложения солей кальция. Благодаря компенсаторным способностям плаценты, до 15% ишемизированной ткани клинически не проявляется.
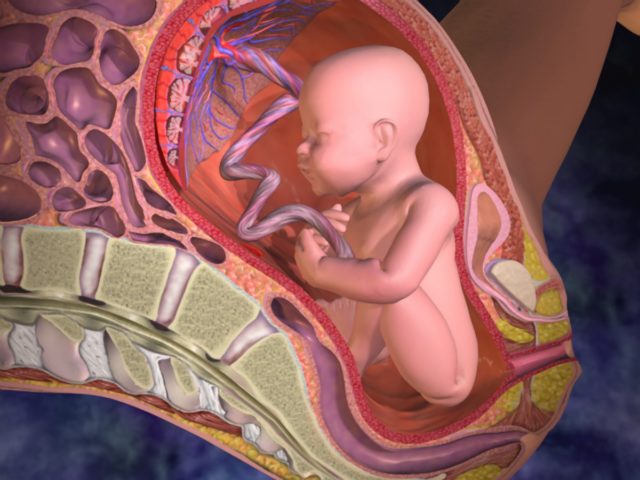
Плацента, как и любой орган, имеет собственные кровеносные сосуды, которые питают ее ткани и уносят от них продукты обмена веществ
Причины нефизиологического инфаркта плаценты:
- Гипертоническая болезнь, симптоматические гипертензии, гестоз (токсикоз) – в начальных стадиях приводят к длительному спазму артерий. Впоследствии в стенке сосудов откладываются плотные нерастворимые соединения, сужающие просвет и снижающие эластичность.
- Сахарный диабет, инсулинозависимый и инсулинонезависимый, характеризуется нарушением обмена веществ с преждевременным старением и склерозом артериол.
- Заболевания, проявляющиеся гиперкоагуляцией крови, в том числе врожденная склонность к тромбообразованию.
- Генерализованные васкулиты, при которых развивается пролиферация внутренней оболочки сосудов мелкого калибра, воспалительная инфильтрация стенки и последующий ее склероз.
- Аутоиммунные заболевания, причина которых – образование иммунитета против собственных тканей, в том числе и сосудистой стенки.
- Инфекционные болезни, протекающие с развитием капилляротоксикоза.
- При эмболии (тромботической, жировой, газовой, тканевой) возникает закупорка просвета сосуда инородным веществом, нетипичным для нормального кровяного русла.
- Другие заболевания и состояния, приводящие к стойкому спазму сосудов среднего и мелкого калибра (гормональный дисбаланс, стрессовые ситуации).
Причины инфаркта плаценты всегда связаны с кровеносной системой матери и отражают ее состояние в целом
При инфарктах, обширностью более 15% страдает плод – развивается фетоплацентарная недостаточность (ФПН), которая проявляется:
- гипоксией;
- задержкой развития;
- внутриутробной гибелью плода.
Клинические проявления фетоплацентарной недостаточности (ФПН)
В ранних сроках беременности определить кислородное голодание плода тяжело, какие-либо объективные ощущения отсутствуют. Беременная женщина самостоятельно выявить проблему не может. Поэтому необходима своевременная постановка на учет, регулярные плановые обследования.
Во II половине, когда мать ощущает движения плода, отмечается кратковременная гиперактивность с последующими слабыми редкими шевелениями. Это должно насторожить женщину и побудить обратиться к акушеру-гинекологу.
В женской консультации проведут обследование на наличие гипоксии:
- ультразвуковое исследование плода на предмет задержки внутриутробного развития;
- ультразвуковое исследование плаценты, миометрия, шейки матки;
- электрокардиография плода с оценкой сердечной деятельности;
- допплерометрия состояния кровотока в маточных артериях и сосудах плаценты;
- кардиотокография, которая проводится после 30 недели беременности и судит о состоянии плода по 12-бальной системе.
Последствия фетоплацентарной недостаточности:
- При незначительном и непродолжительном кислородном голодании никаких органических изменений в тканях плода не происходит.
- Длительная тяжелая гипоксия приводит к задержке внутриутробного развития в результате нарушения обменных процессов вплоть до антенатальной гибели плода.
- Во время родов гипоксия может стать причиной асфиксии околоплодными водами.
- После рождения у ребенка может развиться задержка речевого и умственного развития, частые головные боли, нарушения слуха, повышенная возбудимость центральной нервной системы.
Беременность – ответственный период в жизни женщины. Обязательны соблюдения рекомендаций участкового акушера-гинеколога, прохождение всех необходимых обследований. Желательно посещение «Школы материнства», где подробно расскажут о возможных осложнениях, возникающих в период беременности, объяснят, что это такое, и предложат профилактические мероприятия.



-0 Комментарий-