Содержание:
- 1 Защемление нерва в копчике — причины, лечение, симптомы
- 1.1 Воспаление седалищного нерва
- 1.2 Причины воспалительного процесса
- 1.3 Ишиас симптомы и лечение
- 1.4 Способы лечения защемления нерва в области копчика
- 1.5 Основные причины
- 1.6 Симптоматика болезни
- 1.7 Диагностика и лечебные мероприятия
- 1.8 С чем может быть связана боль в копчике?
- 1.9 Боль в копчике: причины
- 1.9.1 Вот некоторые причины, из-за которых в копчике могут проявиться боли:
- 1.9.2 Болевые симптомы в копчике при разных травмах и болезнях
- 1.9.2.1 Посттравматические боли
- 1.9.2.2 При вставании резкая боль в копчике
- 1.9.2.3 Болевые симптомы в копчике при наклоне
- 1.9.2.4 Отдающие боли
- 1.9.2.5 Боль при сидении
- 1.9.2.6 Ноющие боли копчика
- 1.9.2.7 Боль под копчиком
- 1.9.2.8 Боль над копчиком
- 1.9.2.9 Боль в копчике при менструации
- 1.9.2.10 Боли в копчике у беременных и после родов
- 1.9.2.11 Боль копчика у мужчин
- 1.10 Почему болит копчик и как облегчить боль
- 1.11 Причины боли в копчике
- 1.12 Как уменьшить боль в копчике
- 1.13 Причины болезненных ощущений в копчике
- 1.14 Что такое копчик?
- 1.15 Какой бывает боль в копчике?
- 1.16 Локализация боли
- 1.17 Причины боли в копчике
- 1.18 Диагностические методы
- 1.19 Лечение боли в области копчика
- 1.20 Причины одновременной боли в пояснице и копчике
- 1.21 Диагностика
- 1.22 Что поможет снять боль?
- 1.23 Дальнейшее лечение
Защемление нерва в копчике — причины, лечение, симптомы
Воспаление седалищного нерва
Ишиас
Воспаление седалищного нерва, или ишиас представляют собой одно и то же понятие, и соответственное, одно и то же заболевание, вызванное защемлением седалищного нерва – самого крупного в нашем организме, и по толщине, и по длине. Свое начало седалищный нерв берет от поясницы, проходит через область копчика, через заднюю поверхность таза и обеих ног, доходя до ступней. Седалищный нерв образуется из пяти пар спинномозговых корешков. В случае, если один из этих корешков защемляется, то естественно, начинается воспалительный процесс.
Термин ишиас довольно часто используют доктора. Больному иногда сложно запомнить это название, поэтому существует второй термин этого заболевания – воспаление седалищного нерва. А смысл, и суть остаются одинаковыми.

Причины воспалительного процесса
Причин возникновения ишиаса существует много. Характерной чертой воспаления является резкое его появление, сопровождаемое сильной болью, а также больному сразу же становится трудно передвигаться. Болит область поясницы и нога.
Итак, от чего может случиться воспаление:
- Если в организме происходит тромбообразование;
- К воспалительному процессу часто приводят артриты;
- Болезни инфекционного характера малого таза;
- Седалищный нерв легко может воспалиться из-за переохлаждения;
- Возможная причина ишиаса – абсцесс;
- Травмирование позвоночного столба. Причем, как новая, так и старая травма могут вызвать ишиас;
- Осложнения после неудачного лечения патологического заболевания – остеохондроз. К сожалению, иногда так случается, что в лечении остеохондроза допускаются какие-либо ошибки, в результате чего может пострадать самый крупный седалищный нерв.
Кроме этого, важно отметить, что кроме того, что воспаляется сам седалищный нерв, в дополнение он может способствовать воспалению грушевидной мышцы. При этом больной будет жаловаться на болевые приступы в области ягодиц, голени, либо в какой-то части бедра, и, даже в паху.
- Способствовать воспалению может еще одно заболевание позвоночного столба – спондилолистез, когда происходит смещение позвонков.
- Возможная причина ишиаса – опухоль спинного мозга в стадии прогрессирования. Случается крайне редко.
Если болезнь игнорировать, и не лечиться, либо лечиться не корректно, то в последствие, можно стать инвалидом, или на месте патологии образуется опухоль. В этом случае ситуация будет очень непредсказуемой.
Безусловно, самостоятельно определить, что болит именно седалищный нерв, или что-то еще, совершенно не возможно. Это определяет только доктор, проводя соответствующую диагностику.
Ишиас симптомы и лечение
Как и причин возникновения ишиаса, так и его симптомов существует не малое количество. Многое зависит от того, насколько сильное воспаление, каковы сопутствующие заболевания, какое общее состояние организма, и т.д.
Самым основным симптомом данного заболевания является очень сильная боль, которую просто невозможно терпеть. Это происходит из-за того, нервные окончания имеют огромное число рецепторов, и размещаются они по всему телу. Любое на их воздействие, или повреждение влечет за собой негативные последствия.
Боль движется от пораженного участка в поясничном отделе позвоночника до ступней ног, сопровождаясь интенсивными болями.
При воспалительном процессе седалищного нерва невозможно кашлять, чихать, наклоняться, так как боль лишь усиливаться.
Иногда больной может ощущать онемение нижних конечностей.
Каким образом можно определить ишиас?
Когда человек испытывает такие сильнейшие боли, то единственным верным шагом будет обращение в медицинское учреждение. Лечением пациента занимается невропатолог. Ишиас – это его специализация.
Невропатолог отправляет больного на рентгенографию, на компьютерное исследование, на МРТ. А также пациенту предлагается пройти исследование ультразвуком. Ультразвук помогает детально изучить, в каком состоянии находятся суставы, сухожилия, связки и хрящи пациента.
Собрав воедино все результаты обследования, доктор ставит диагноз, и назначает соответствующее лечение, которое подбирается индивидуально. Не может быть лечение ишиаса для всех одинаковым, в силу того, что у каждого отдельного случая свои особенности организма и развитие болезни.

Лечение воспаления седалищного нерва
В лечении седалищного нерва нельзя обойтись без медикаментов. Так, как болевой синдром способны убрать медицинские препараты.
Как правило, назначаются нестероидные противовоспалительные препараты. Такие, как Ибупрофен, Диклофенак, Ревмоксикам, Ортофен, Индометацин и другие. На самом деле препаратов данной группы, на сегодняшний день, существует большое множество. Поэтому, какие именно назначит доктор, зависит от степени заболевания. Они прекрасно снимают болевой синдром, а также хорошо лечат воспалительный процесс. Принимаются нестероидные лекарства не длительное время, по причине многих побочных эффектов.
Очень хорошо будет, если противовоспалительные лекарства будет приниматься в виде уколов внутримышечно, либо внутривенно. Инъекции более эффективно и быстрее начинают работать, снимая воспаление.
Кроме этого, полезны будут витаминные комплексы для укрепления организма в целом. И очень часто врач предлагает пациенту лечение Хондропротекторами, в составе которых находится Глюкозамин и Хондроитин. Они крайне важны для крепости костной системы. При этом, хондропротекторы, также способны снять воспаление, и убрать боль.
Не лишними будут гели и мази, которые борются с болевыми приступами в области поражения.
Кроме медикаментов рекомендуются физиотерапевтические процедуры. Например, магнитотерапия, или электрофорез, лечебные упражнения, специально подобранные доктором.
Очень часто пациенты хотят лечиться народными способами. В комплексе с основным методом лечения, конечно, возможно и лечение народными рецептами. Но, прежде, чем приступать к лечению, необходимо проконсультироваться с лечащим врачом. Он сможет предложить такие рецепты, в эффективности которых он уверен, и которые, действительно, дают хороший позитивный результат.

Питание и профилактические меры
Обязательным и важным в выздоровлении является правильное питание, направленное на то, чтобы обогатить организм пациента нужными для организма витаминами и минералами. Поэтому, лечащий врач помогает составить правильное меню. Также следует питаться часто, около 5 раз в день маленькими порциями. В ежедневном меню должны присутствовать клетчатка, кальций, магний, железо, витамин А, Е, С, В. Эти минералы и витамины в большом количестве находятся в рыбе, молочно кислых продуктах, шпинате, орехах, печени, горохе, яйцах, и в других продуктах.
Врач не рекомендует кушать соленья, копчености, жирное мясо, сладости и т.д.
Помимо правильной пищи, следует всегда следить за своей осанкой, одеваться по погоде, и избегать сквозняков, следить за своим весом и делать зарядку ежедневно, не носить тяжести, больше двигаться.
Выполнять эти правила совершенно не сложно, но, зато так полезно и приятно для своего здоровья.
Способы лечения защемления нерва в области копчика
Боли в районе копчика являются достаточно редким явлением, но с этой проблемой люди обращаются в разном возрасте. Около 1% всех пациентов с заболеваниями позвоночника жалуются на слабовыраженную или сильную боль. При этом она может сопровождаться при ходьбе, беге, сидячем или лежачем положении в неудобной позе. Часто возникает вопрос, какова причина защемления нерва в копчике и как избавиться от этой проблемы?

Основные причины
В качестве типовых причин защемления нерва могут выступать:
- Заболевания пояснично-крестцового отдела позвоночника. Симптомы могут проявляться при протрузии, межпозвоночной грыже или остеохондрозе. При этом боль может наблюдаться еще и в области таза и нижних конечностей.
- Последствие оперативного вмешательства после рубцевания или спайки тканей. Как правило, дискомфорт проявляется в горизонтальном положении.
- Травмы различной стадии. Даже малейшие удары могут сильно повлиять на состояние копчиковой кости, вызывая боль. При этом после травм она наблюдается постоянно или периодически.
- Воспалительные процессы близкорасположенных органов. В основном колит, простата, воспаление яичников и придатков, а также мочевого пузыря. Ноющие и сильные боли возникают в нижней части поясницы и особенно напоминает о себе при наклонах или приседаниях.
- Малая подвижность тела. При длительной сидячей деятельности откладываются соли, застаивается кровь в брюшной полости и малом тазу. Следствием этого является наличие болевых ощущений.
- Гинекологические заболевания. Доброкачественные и злокачественные образования в матке и яичниках, киста или эндометриоз могут стать главной причиной защемления нерва. Важно следить за проявлением боли во время месячных, если она усиливается, то это первый признак осложнения.
- Невротические заболевания. В этом случае возникает острая и резкая боль в крестце или пояснице при защемлении поясничного или седалищного нерва.
- Патологии в строении поясничного отдела позвоночника врожденного характера.
Симптоматика болезни
Патологии могут проявляться различными симптомами в зависимости от причины дискомфорта в копчике. При обращении к врачу зачастую пациенты жалуются на усиленные боли в поясничной области при пальпации копчика. Также возникают боли при продолжительном сидячем положении. Симптоматика резко усиливается при попытке встать, особенно при сидении на твердой поверхности.
 Также боль может возникать при долгом положении лежа на копчиковой кости или стоя. В процессе дефекации могут усиливаться симптомы, зачастую это происходит при напряжении прямой кишки во время частых запоров. Однако после опорожнения они быстро утихают.
Также боль может возникать при долгом положении лежа на копчиковой кости или стоя. В процессе дефекации могут усиливаться симптомы, зачастую это происходит при напряжении прямой кишки во время частых запоров. Однако после опорожнения они быстро утихают.
Диагностика и лечебные мероприятия
Для определения точного диагноза опытный специалист направит на обследование, и первой процедурой будет рентген. При этом он способен не только выявить ущемление нерва в копчике, но и определить посторонние заболевания, например, остеохондроз или выпадение позвонков.
Если после рентгеновского исследования не выявлено существенных признаков заболевания, врач может назначить дополнительные диагностические методы: компьютерная или магниторезонансная терапия.
В качестве основных способов лечения защемления седалищного нерва является комплексная терапия. В нее могут входить различные медикаментозные препараты, дополняющиеся различного рода терапией. Препараты, в свою очередь, позволяют избавиться от болевых ощущений и снять воспалительный процесс в копчике. Лучшими лекарственными средствами являются нестероидные, однако они обладают множеством различных побочных эффектов и противопоказаний. Их прием должен осуществляться строго по предписанию врача, не превышая допустимую дозировку: «Целебрекс», «Ибупрофен» и «Диклофенак».
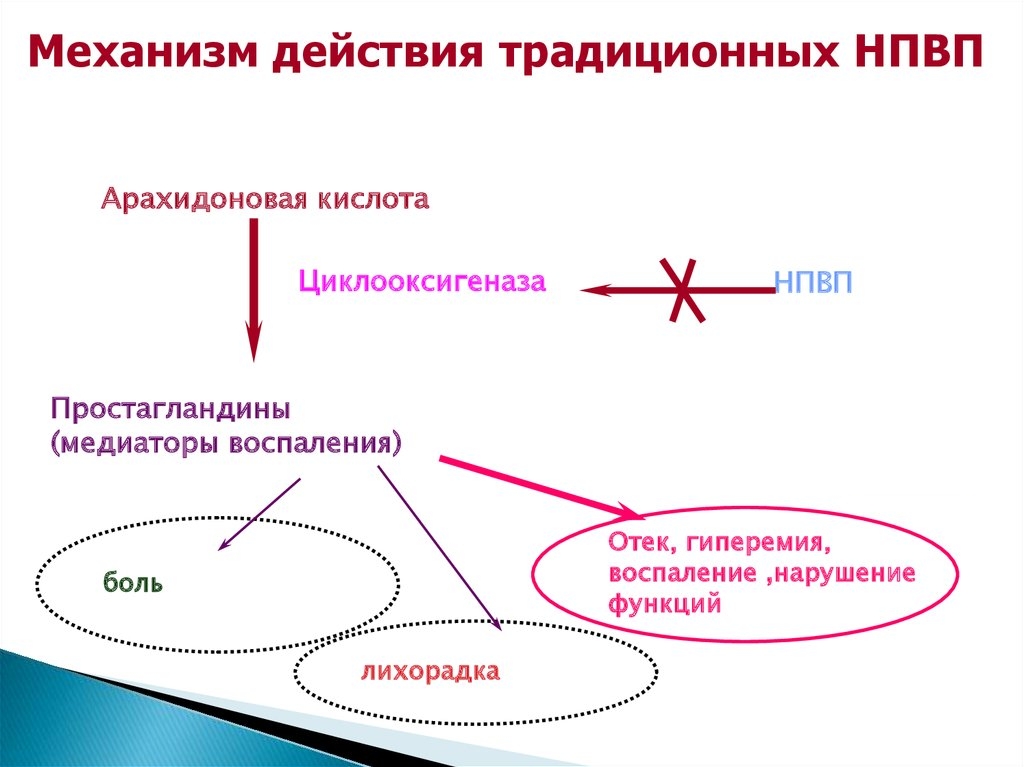
Препараты стероидного и опиумного типов назначаются в случае сильного проявления симптоматики и различных осложнениях. Параллельно необходимо принимать минералы и витамины, улучшающие кровообращение и метаболизм.
Физиотерапевтическое лечение
Оно является отличной методикой при начальной стадии защемления, и позволяет полностью избавить пациента от приема медикаментов. Основными процедурами считаются:

- массаж;
- парафинотерапия;
- электрофорез;
- электромагнитное поле;
- ультрафиолетовое излучение.
Что касается нетрадиционной терапии, то в основном используются такие методы лечения, как: иглоукалывание, прижигание, аппликатор Кузнецова, гирудотерапия и прочие.
Применение народных средств
Народная медицина включается в себя применение различных настоев и компрессов на основе:
- пчелиного воска и меда;
- конского каштана;
- сосновых и еловых шишек;
- одуванчиков.
Также очень эффективна лечебная гимнастика, позволяющая улучшить кровоток и укрепить мускулатуру спины. Перечень необходимых упражнений должен назначать высококвалифицированный врач.
С чем может быть связана боль в копчике?
Экология жизни: Здоровье. Медики называют копчик рудиментарным органом, тем не менее, он в случае травмы становится причиной сильных болей. Нередко из-за травмы больно ходить, нагибаться, сидеть и даже лежать, при сложных травмах человек вообще может оказаться обездвиженным.
Боль в копчике: причины
Копчик — это нижний позвонковый отдел, он состоит из двух недоразвитых и сросшихся позвонков, это 4 и 5 позвонки. Позвоночник — очень важный орган, который, к великому сожалению, слишком хрупкий и часто подвергается физическим травмам, а к старости позвоночник становится реальной проблемой для человека. Медики называют копчик рудиментарным органом, тем не менее, он в случае травмы становится причиной сильных болей. Нередко из-за травмы больно ходить, нагибаться, сидеть и даже лежать, при сложных травмах человек вообще может оказаться обездвиженным.
При позвоночных травмах крайне сложно даже путем наблюдения определить, где же эта боль берет начало, поэтому основной симптом, это боль в копчике, на медицинском языке это называется аноректальная боль. А если боль в копчике четко определена, то это боль кокцигодиния.
Для врача очень важно определить правильно источник боли, т.к. в этом случае боль может исходить от травмированного копчика или же, наоборот, от органов таза, например, мочеполовой системы, кишечника или костей таза. Такие боли могут, что называется, стрелять в копчик, поэтому точность диагноза будет напрямую воздействовать на исход лечения.
Вот некоторые причины, из-за которых в копчике могут проявиться боли:
- проявление былых травм;
- разные болезни позвоночника, например, смещение межпозвоночных дисков, защемление нерва, остеохондроз и прочих;
- болезни нервов тазового дна и мышц таза;
- патологии сигмовидной и прямой кишки, проктит, геморрой, трещины в прямой кишке, сигмоидит и т.д.;
- болезни костей копчика;
- родовая травма промежности из-за кровоизлияния в жировую клетчатку;
- также при родах может быть сильное разгибание копчика;
- опущение промежности, часто после проблемных родов;
- проблемы с кишечником, вследствие которых появляются запоры или же, наоборот, частые поносы, также это может быть у любителей посидеть подолгу на унитазе;
- деформации заднего прохода, они выскакивают как осложнения после операций;
- при циститах или других болезнях мочеполовой системы;
- при копчиковой кисте;
- из-за частых эмоциональных стрессов;
- если подолгу человек сидит на мягкой мебели;
- в случае ношения очень тесной одежды, например, джинсы, которые давят на копчик;
- непонятные боли, они появляются внезапно, их точное место появления не понятно. И таких болей довольно много, около трети.
Болевые симптомы в копчике при разных травмах и болезнях
Посттравматические боли
Любая травма сопровождается острыми и резкими болями в области копчика. Если говорить о самом копчике, то здесь может быть перелом, ушиб, смещение, вывих или трещина. Чаще всего это происходит при падениях и ударах в ягодичную область. Такие боли могут быть постоянными или наоборот с временными приступами, по-разному боль ощущается в сидячем или лежачем положении. Боли могут ощущаться как в самом копчике, так и ниже, выше или сбоку.
После травмы боль ощущается сразу, со временем она может только усилиться. Хотя встречаются случаи, когда боль после травмы была кратковременной и едва заметной, а спустя месяцы и годы дать о себе знать и при этом в очень сильной и острой форме. Нередко боль в копчике сложно отличить от поясничной или крестцовой боли.
Если имеет место быть киста позвоночника в крестце или пояснице, а также при остеохондрозе, то часто такие боли похожи и ощущаются в пояснице. Такие боли крайне непонятны, пациент вообще не может точно выразить, где ощущается боль, т.к. она чувствуется в нижней части спины, а потом стреляет в копчик.
Похожие симптомы прослеживаются при защемлении нервных окончаний в крестце или в поясничном отделе, в случае ишиалгии, когда защемлен седалищный нерв, боль выражается в жжении и отдает в копчик. Как ни странно, но даже при болезнях кишечника, например, из-за геморроя могут ощущаться подобные болевые симптомы в области копчика и крестца.
При вставании резкая боль в копчике
Это та боль, которая наступила из-за травмы, как правило, это послеоперационная боль, возможно, это рубцы в промежности, также причиной может стать спайка в малом тазу, но так или иначе, это последствия операции.
Болевые симптомы в копчике при наклоне
Чаще всего это говорит о том, что есть хронические заболевания во внутренних органах, которые находятся в области копчика, например, у женщин это может быть матка или придатки, также при болезни мочевого пузыря или в кишечнике.
Если есть копчиковые боли при наклонах, то это свидетельство того, что могут быть следующие болезни:
- колит;
- цистит;
- дисбактериоз;
- аднексит;
- сигмоидит;
- эндометрия и подобные заболевания.
Отдающие боли
Если боль происходит не в самом копчике, а отдает, то это похоже на остеохондроз, также может быть киста, воспаление тазобедренных суставов, геморрой или болезни прямой кишки. Стоит учитывать рубцы, если была операция.
Боль при сидении
В основном это происходит из-за долгого сидения на мягкой мебели, копчику очень сложно занять правильное положение, из-за этого сосуды, снабжающие эту область кровью, застаиваются. В итоге появляются множественные позвоночные отложения солей. Среди людей с такими болями при сидении есть спортсмены, например велосипедисты или конные спортсмены, это возникает из-за частых микротравм в области копчика. Если боли у женщины после родов, то скорее всего это из-за множественных разгибаний и деформаций суставов позвонка. Также подобная боль при сидении может проявиться при дермоидной кисте. Такая киста не появляется. Это врожденная патология, в этом случае в копчике появляется пустота, но она не стоит пустой, она зарастает кожей и волосами.
Ноющие боли копчика
Нередко такие тянущие боли говорят о воспалительных процессах во внутренних органах, у женщин это происходит при воспалении маточных труб или яичников, а у мужчин при аденоме простаты или простатите. Также и остеохондроз может выражаться такими нудными и тянущими болями, которые ощущаются в пояснице или крестце. Геморрой также может стать причиной такой боли.
Боль под копчиком
Это частый симптом послеоперационного характера, например рубцы в заднем проходе после операции, при опущении промежности, болезни прямой кишки. Если говорить о травмах, то такие боли ощущаются при ушибах, переломах или подвывихах копчика, также боли могут проявиться спустя несколько лет.
Боль над копчиком
Если ощущения боли есть выше копчика, то чаще всего это проявление воспаления нервов или невралгий, нередко ощущается в крестце позвоночника и в поясничном отделе.
Боль в копчике при менструации
Здесь подозрение падает на гинекологические заболевания или невралгические. Диагноз ставить бесполезно, нужно обследование у гинеколога, если он ничего не обнаружит, нужно продолжить обследование у невролога.
Боли в копчике у беременных и после родов
Беременная женщина может ощущать боли в копчике по разным причинам, и они бывают довольно часто, виной может быть:
- многолетняя травма, которую плохо вылечили;
- воспаления органов половой системы;
- недостаток кальция в костях;
- у беременной женщины происходят очень сильные процессы изменения организма, часть их отвечает за жизнь ребенка, часть за подготовку к родам. Например, матка растет, естественно органы смещаются, они упираются в копчик, которому некуда деваться и он откланяется назад. Т.к. 4 и 5 позвонки сращены, то это вызывает боль, иногда очень сильную.
Если боль появилась после родов, то чаще всего гинекологи ставят диагноз родовой травмы. Во время родов происходят кровоизлияния в мягких тканях матки. Также это происходит из-за сильных и частых движений разгибания, особенно если плод был крупным.
Боль копчика у мужчин
У мужчин также достаточно причин для боли, например, если много перемещаться на транспорте без рессор, это грубая гусеничная техника, нередко боевые армейские транспортеры и танки. При этом на копчик происходит очень сильная нагрузка, в итоге происходит воспаление копчикового хода, также может образоваться копчиковая киста. Как уже писалось, копчиковый ход является полостью в копчике, его прикрывает кожа, глубина такого хода может быть разная. Такое воспаление хода называется в народе «джиповая болезнь», самое опасное, когда болезнь затянута и начинается стадия загноения, это приводит к появлению свища, который выходит наружу, в этом случае обязательно нужна операция. опубликовано econet.ru
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Почему болит копчик и как облегчить боль
Кокцигодиния – так называют состояние, при котором болит копчик. Чувство может быть ноющим или тупым, часто обостряется при выполнении определенных действий – резком подъеме, долгом стоянии. Дефекация и секс становятся проблематичными. У женщин болезненные месячные. Кокцигодиния часто самостоятельно проходит через несколько недель, но есть процедуры, облегчающие состояние. Прежде чем к ним приступить, надо определить источник дискомфорта.
Причины боли в копчике
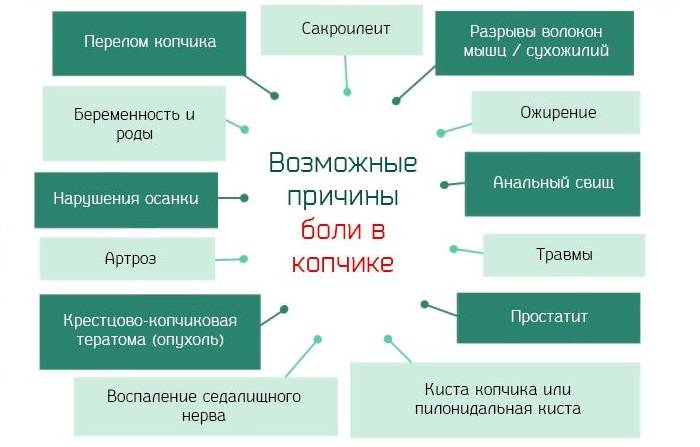
Кокцигодинию вызывают болезни органов малого таза, позвоночника, нервов и других тканей, с которыми соединен копчик. Его еще называют недоразвитым хвостом человека, поскольку состоит из 4-5 сросшихся позвонков и находится в нижней части позвоночника. К нему крепятся мышцы, сухожилия, связки, обеспечивающие работу мочеполовой системы, толстого кишечника.
Основные причины кокцигодинии:
- Травма – падение, ушиб, перелом.
- Повреждение суставов копчика.
- Остеохондроз.
- Беременность, естественные роды.
- Спазмы мышц органов малого таза.
- Избыточный вес.
- Резкое похудение.
- Инфекция.
- Опухоль (доброкачественная или злокачественная).
- Защемление нервов.
Травмирование
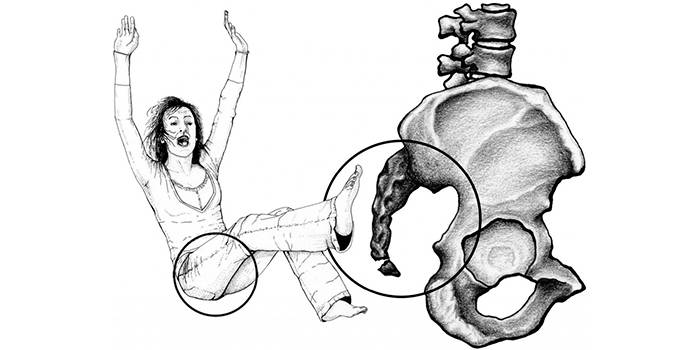
Любое повреждение мышц тазового дна или воспаление связок области копчика вызывает кокцигодинию. Боль может быть спровоцирована ушибом или переломом, реже – вывихом крестцово-копчикового сустава. В зоне риска люди с избыточным весом, медленной реакцией, сидячим образом жизни, резким похудением.
Травма может быть вызвана:
- Ударом по копчику.
- Падением спиной на твердую поверхность (скользкий пол, лед).
- Ездой на велосипеде, в седле. Причина – длительное надавливание или трение.
- Долгое сиденье в кресле машины, самолета, на жесткой скамье или другой неудобной поверхности.
Симптомы травмы копчика:
- Боль внизу спины, верхней части ягодиц. Усиливается при вставании.
- Онемение при сидении. Кокцигодиния может быть настолько сильна, что сидеть невозможно.
- Синяки, отеки внизу позвоночника.
- Трудно двигаться, разгибать спину.
Травма копчика часто болезненна, медленно заживает. На исцеление при ушибе уходит месяц, перелом срастается от 8 до 12 недель. В крайних случаях может понадобится операция по удалению копчика, но не раньше, чем через 6 месяцев после травмы.
Естественные роды
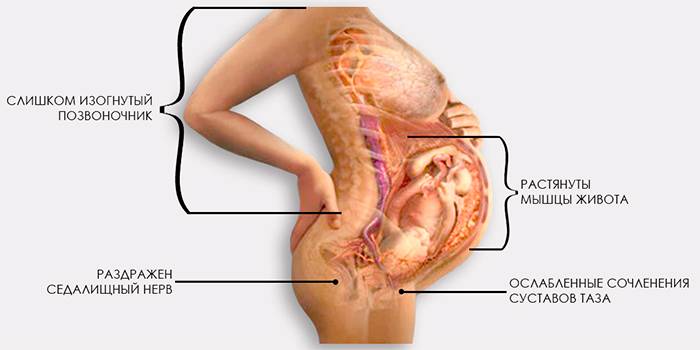
В последнем триместре беременности связки вокруг копчика растягиваются, чтобы дать ребенку больше пространства. Из-за этого женщина чувствует боль в нижней части спины. Чем ближе к родам, тем выше шансы на появление кокцигодинии. Боль в области копчика может возникнуть при рождении ребенка, особенно если врач использовал щипцы. Давление головы малыша на верхнюю часть копчика вызывает ушиб кости, растяжение связок. Реже случается перелом.
Дегенеративные изменения суставов
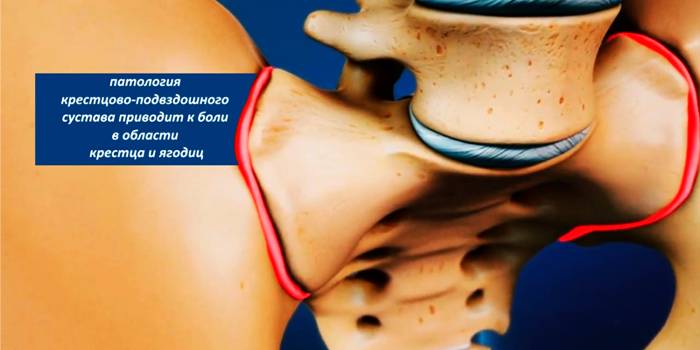
- Артроз.
- Часто повторяющиеся движения.
- Травмы.
- Болезни мочеполовой системы.
- Защемление седалищного нерва.
- Опухоли.
- Патологии позвоночника – сколиоз, остеохондроз и т.д.
Симптомы остеоартрита копчика:
- боль в районе крестца, поясницы;
- небольшое повышение температуры;
- воспалительные и застойные процессы в области малого таза;
- снижение подвижности;
- боль при ходьбе и наклонах;
- дискомфорт при опорожнении.
Особенности строения тела
Количество позвонков, из которых состоит копчик, у людей отличается – от 1 до 5. Чем больше костей, тем выше риск кокцигодинии. У некоторых внизу находится костная шпора. Она раздражает расположенные рядом ткани, что отдается болью. Когда человек сидит, может произойти защемление кожи и жировой ткани на участке между шпорой и стулом.
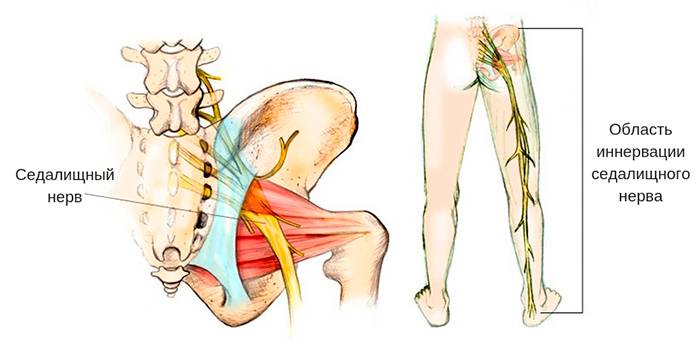
Дискомфорт при сидении, резкие боли во время движения, которые не позволяют согнуться, нормально двигаться – результат защемления нервов. Над копчиком расположен пучок нервных волокон. Их гиперактивность или раздражение вызывает хроническую кокцигодинию.
Спазмы мышц тазового дна
Копчик – место крепления многих мускулов таза. Их спазмы и раздражение вызывают тупую, ноющую боль. Она ощущается не только в копчике, но и в промежности, ягодицах, бедрах. Неприятные ощущения усиливаются при переохлаждении, обострении болезней внутренних органов, дефекации, у женщин – перед или во время месячных.
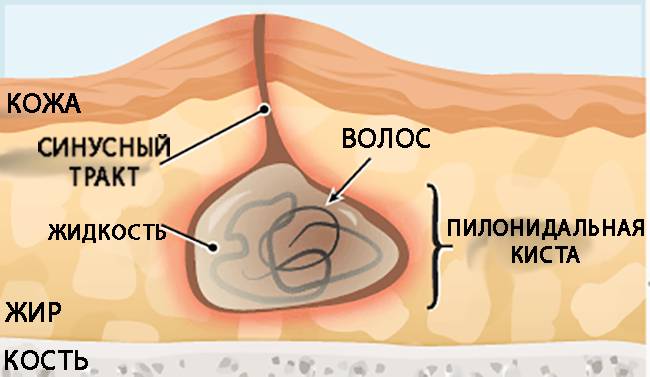
Спровоцировать кокцигодинию способна пилонидальная киста. Она возникает под кожей в межъягодичной складке, образуя полость в виде капсулы. Внутри скапливаются волосы, кожное сало, бактерии. Киста инфицируется. Появляются фурункулы, наполненные гноем, который по каналам стекает к поверхности кожи. Воспаление копчика становится хроническим и распространяется по нижней части спины. Симптомы патологии – боль, пульсация, припухлость, гной, температура.
Еще одна причина кокцигодинии – остеомиелит. Так называют гнойно-некротический процесс, который развивается в кости и окружающих ее тканях под влиянием бактерий. У больных в анамнезе часто глубокая крестцов-копчиковая пролежневая язва, лихорадка.
Метастазы при онкологии
Боль вызывает злокачественная опухоль, которая дала метастазы в копчик. Это бывает при раке предстательной железы, яичников, шейки матки, толстой кишки. Реже встречается первичная онкология кости – хордома, которая возникает в крестово-копчиковом сегменте позвоночника. У нее очень плохой прогноз. Если форма неагрессивна продолжительность жизни не дольше 10 лет.
Как уменьшить боль в копчике
Кокцигодиния часто проходит самостоятельно через несколько недель или месяцев. Снизить дискомфорт помогут такие меры:
- Сидите на подушке в форме пончика или буавы V.
- Наклоняйтесь вперед, когда пристраиваетесь на кресле.
- Чтобы снять давление с копчика, садитесь на стул со спинкой, ставьте ноги на пол.
- Прикладывайте лед. Холод держите недолго, чтобы не застудить ткани поясницы.
- Приложите тепло или посидите на грелке. При температуре или гнойных процессах эта процедура запрещена.
Если кокцигодиния долго не проходит, обратитесь к врачу. Чтобы определить причину заболевания, надо сдать общий анализ крови, сделать рентген или МРТ. Они помогут определить вывих, перелом, дегенеративные изменения тканей, опухоль.
Упражнения на растяжку
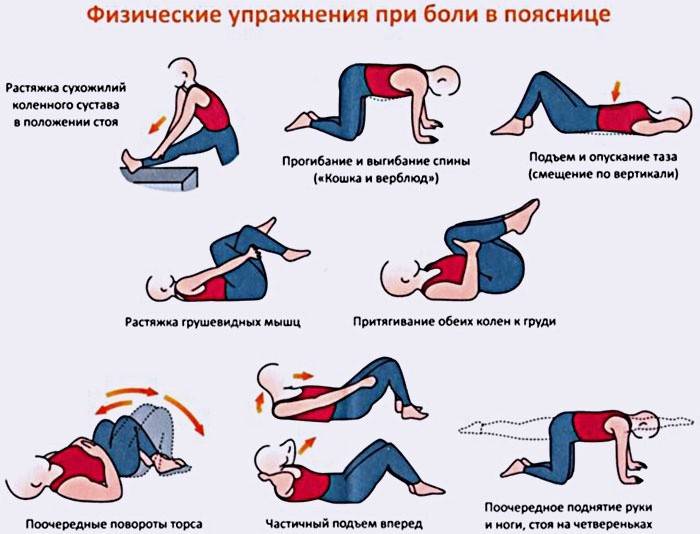
Снять давление с нижнего отдела спины поможет тренировка, направленная растянуть мышцы и связки, соединенные с копчиком. Если очень больно, и вы не можете сидеть, занимайтесь лежа или стоя на четырех конечностях. Упражнения делайте на твердой поверхности, подстелив коврик. На кроватях, диванах и т.п. ЛФК эффекта не даст.
Зарядку при сильных болях делайте так:
- Лягте на бок. Согните ноги в коленных и тазобедренных суставах под прямыми углами. Руки вытяните перед собой. Распрямите ноги, отодвинув как можно дальше за копчик. Вернитесь в исходное положение. Повторите 10 раз.
- Лежа на боку выпрямите ноги. Нижнюю руку положите под голову, верхнюю – вдоль тела. Поднимайте верхнюю ногу, пытаясь сохранить изначальное положение. Сделайте по 5 раз с каждой стороны.
- Лягте как в упражнении №2. Начинайте одновременно поднимать верхнюю руку, сохраняя ее прямой, и сгибать верхнюю ногу, подтягивая к животу. Сделайте так 10 раз.
Физиотерапия
Облегчить боль поможет массаж мышц, прикрепленных к копчику. Если у пациента нет противопоказаний, врач назначает мануальную терапию. Полезно лечение электродом, который вводят через прямую кишку. Для расслабления мышц, снятия воспаления, враз назначает ванны с лечебными травами.
Лекарственные средства
Чтобы уменьшить боль, принимайте нестероидные противовоспалительные препараты (Аспирин, Ибупрофен). Доктор может прописать антидепрессанты и лекарства от эпилепсии, которые тормозят активность нервной системы. При сильной кокцигодинии врач назначает уколы обезболивающими препаратами или стероидные средства. В некоторых случаях помогает комбинация этих лекарств.
Причины болезненных ощущений в копчике

Боль в копчике знакома многим: постоянная, ноющая, длящаяся годами, а может и наоборот: внезапная, колющая, исчезающая и приходящая с большей силой.
Разумеется, боли приводят к ограничению трудоспособности, нарушению жизненных планов пациента. Бороться с этим симптомом нужно, но если не знать истинной причины, лечение вряд ли будет эффективным.
Что такое копчик?

Копчик – это замыкающий отдел позвоночника: малоподвижная структура из несросшихся позвонков (от трех до пяти). Боль в копчике иначе называют кокцигодинией.
Болезни, провоцирующие боль в копчике, могут встретиться любому. Исходя из статистических данных, можно смело заявить, что женщины жалуются чаще мужчин.
Какой бывает боль в копчике?
Существуют два характера течения болезней: хроническое и острое. В первом случае симптомы нарастают постепенно, но держатся постоянно.
Во втором случае симптомы появляются внезапно и стихают через некоторое время. Боль в копчике – это симптом. По его выраженности можно узнать форму болезни, однако поставить диагноз, основываясь только на боли, сможет далеко не каждый.
Хроническая форма
Боль в копчике постоянная, со временем становится привычной. Пациент всегда измотан: он не может нормально функционировать и работать – тому виной повышенная утомляемость.
Если заболевание не долечить или пустить на самотек, оно, скорее всего, перейдет в хроническую форму. Это очень опасно потому, что ключевой этап любого лечения – прекращение воздействия провоцирующих факторов.
В этом случае эта норма не соблюдается, а значит болезнь, первопричина боли в копчике, будет развиваться. Возможно, через некоторое время будут затронуты другие структуры организма, что скажется и на их функциях.
Острая форма
Боль появляется внезапно и постепенно стихает. Причиной заболевания, вызвавшего этот симптом, может быть повреждение или резкое воздействие такого фактора, как, например, холод.
Лечение острой формы болезни крайне важно: её течение может усугубиться или перейти в хроническую форму, тогда справиться с ней будет гораздо труднее.
Локализация боли
Боль может локализироваться в области копчика или в спине. Часто болевые ощущения отдаются в поясницу, низ живота. Симптомы – это важная диагностическая информация, поэтому, находясь на приеме у врача, постарайтесь сформулировать свои ощущения максимально точно и чётко.
Причины боли в копчике
Травмы;
Это – практически все известные причины боли в копчике. Постараемся объяснить самые распространенные причины из этого списка.
Боль в копчике, чаще всего, провоцируется травмой. Повредить его очень просто: обычное падение, сильный удар и прочее. Травмы могут быть нескольких типов:
Но каким бы не был тип повреждения, боль, вероятнее, будет колющей и острой. Совсем не обязательно, чтобы боль ограничивалась лишь областью копчика. Практически всегда она распространяется целиком на нижнюю часть спины. Боль может исчезнуть на время, но стоит совершить ряд простейших движений или присесть, она обязательно вернется.
Заболевания опорно-двигательного аппарата, поражения костной ткани
Смещение межпозвоночных дисков, а также защемление окончаний нервов – наиболее частая причина из этого раздела. Смещения межпозвонковых дисков обычно происходят из-за мышечного бездействия или из-за повреждений мышечного аппарата.
В результате этих факторов мышцы спазмируются, то есть сжимаются, что и вызывает такие симптомы, как сильные боли в копчике.
Несколько позже межпозвонковые диски истощаются (их питание происходит при помощи мышц) и, что очень неблагоприятно, происходит их смещение и последующее защемление нервных окончаний.
Тогда боль будет уже неврологическим симптомом, а также к этому признаку присоединятся и другие – симптомы поражения защемленного нерва.
Беременность и осложненное течение родов

Причиной боли в копчике при беременности служит несколько факторов:
- Истощение организма (нехватка кальция);
- Естественное изменение костей таза;
- Прошлые травмы в области копчика;
- Неправильное положение плода;
- Сдавливание или травмирование копчика плодом;
- Воспалительные процессы в малом тазу.
Здоровье мамочки может сказаться на развитии плода, поэтому, при появлении любых изменений в самочувствии, если появляются какие-либо симптомы, необходимо обратиться к доктору.
Самостоятельное лечение может только ухудшить ситуацию и привести к плачевному исходу.
Нарушения мочевыделительной системы и кишечника
Даже излеченные заболевания (геморрой, запоры, микротрещины, диарея) могут привести к боли в области копчика. Разумеется, это касается и злокачественных образований в органах малого таза.
Кстати, у женщин, прошедших роды, боль в копчике может говорить о родовой травме, опущении промежности. Во всех этих случаях лечение будет специализированным.
Возможно, без оперативного вмешательства обойтись не получится, но прежде доктором будут проведены всевозможные мероприятия, чтобы избежать таких вмешательств.
Диагностические методы
После обращения к врачу за помощью, он назначит Вам несколько диагностических процедур. Они практически безвредны, почти все безболезненны – отказываться от них не стоит.

Важно понимать: пройти их нужно не потому, что врач хочет поиздеваться, а потому, что врач хочет разобраться в Вашей проблеме и оказать ту помощь, которая даст максимально эффективное лечение в Вашем случае.
- Рентгенографическое исследование копчикового, крестцового и поясничного отделов (предварительно: диета, очистительные клизмы);
- Ультразвуковое исследование половой и выделительной систем, а также органов малого таза;
- Магнитно-резонансная или компьютерная томография;
Внутреннее обследование кишечника.
Все эти процедуры хороши, но нельзя ограничиваться только одной, иначе результат обследования будет необъективным.
Перед проведением каждой из них, врач даст соответствующие рекомендации. Их тоже стоит придерживаться, чтобы не смазать диагностическую картину.
Лечение боли в области копчика
В первую очередь необходимо установить истинную причину боли – с этим помогут предыдущие разделы и квалифицированный врач.
Лечение, прежде всего, требует индивидуального подхода. Чаще всего специалист начинает со снятия мышечного спазма. Для этого в арсенале медиков припасены несколько очень эффективных методов:
- Релаксация тазовых связок и мышц тазового дна;
- Физиотерапевтические процедуры;
- Мануальная терапия;
- Рефлексотерапия;
- Иглоукалывание.
Эти же процедуры способны откорректировать все имеющиеся нарушения, вызывающие боль в копчике. Ограничиваться ими не стоит, ведь эффективное лечение включает в себя не только комплекс этих методик, но и несколько других важных аспектов:
- Коррекция питания;
- Подвижный образ жизни;
- Избавление от вредных привычек;
- Предохранение от переохлаждений и стабилизация иммунитета.
Острые болевые ощущения требуют покоя и использования обезболивающих средств. В этих случаях показан постельный режим. Если этот пункт лечения не совместим с Вашим образом жизни, можно использовать мягкие подушки для сидения – это также произведет благоприятный эффект.
Ослабить боль поможет легкий массаж, выполняемый подушечками пальцев. Важно применять его без усилий, лишь мягко поглаживая кожу. Прогревать страдающую область не рекомендуется: тепло может усилить приток крови к важным внутренним органам и вызвать ряд серьезных осложнений.
Некоторые причины боли требуют хирургического и медикаментозного вмешательства. В основном, используются напроксен и ибупрофен.
При сильных болевых ощущениях может потребоваться инъекция местным обезболивающим вокруг болевого очага (новокаин, кеналог). Более подробную информацию Вам предоставит врач. Самостоятельное лечение настоятельно рекомендуется исключить.
Причины одновременной боли в пояснице и копчике
Копчик – это нижний отдел позвоночного столба, состоящий из 4-5 сросшихся позвонков. Боли в копчиковой области, которые еще принято называть аноректальными, встречаются чаще у представительниц женского пола зрелого возраста. Причины боли в пояснице и копчике могут быть различными. Чаще всего неприятные ощущения возникает вследствие защемления седалищного нерва. Определить точный характер кокцигодинии (боль в копчике) можно лишь с помощью тщательного комплексного обследования.
Если одновременно наблюдаются болезненные ощущения в области поясницы и копчике, то наиболее вероятными причинами аноректальной боли являются следующие патологические состояния:
- Остеохондроз. В таком случае кокцигодиния возникает в лежачем положении. А из-за уменьшения высоты между позвонками, возможна компрессия сосудов, нервов, мышц, что также проявляется ярко выраженным болевым синдромом.
- Деформирующий спондилез. При костном разрастании, сопровождающемся обызвествлением связок, происходит сужение межпозвоночного канала, на нервные корешки оказывается сильное давление. Это проявляется аноректальной болью, нарушением чувствительности, перемежающей хромотой.
- Травмы копчика. Травмирование копчика – это распространенное явление, которое может легко возникнуть в результате обычного падения. В таком случае наблюдаются боли между поясницей и копчиком, которые могут быть как ноющими, так и острыми. Часто неприятные ощущения иррадиируют в паховый район, анус. Болевой синдром наблюдается постоянно, дополняется частыми позывами в туалет.
- Мышечные спазмы. Миалгия доставляет множество неудобств и может возникнуть вследствие гиподинамичного образа жизни, сильных физических нагрузок, длительного неудобного положения тела. Мышечный спазм приводит к ограничению подвижности в пояснично-крестцовом отделе, в результате чего больной ощущает постоянную острую боль, отдающую в область паха и промежности, нижние конечности.
- Межпозвоночная грыжа. Вследствие сдавливания корешков в спинном мозге развивается люмбалгия – сильная боль в районе поясницы, которая отдает в копчик, способна усиливаться при резких движениях, поворотах, наклонах. В лежачем положении болезненные ощущения стихают. Кокцигодиния возникает, если происходит выпячивание диска в нижнем отделе позвоночника. Сопровождается онемением ягодиц и нижних конечностей, слабостью, нарушением чувствительности.
- Геморрой. Расширение вен прямой кишки или анальные трещины, возникшие вследствие сильных физических нагрузок, частых запоров или сидячего образа жизни, проявляется резкой пульсирующей болью, усиливающейся во время опорожнения кишечника или после длительного сидения. Для геморроя характерно анальное кровотечение, зуд, жжение в области ануса.

- Опухоли. В крестцово-копчиковой области могут образовываться доброкачественные опухоли, нередко перерождающиеся в злокачественные новообразования. Также иногда в копчике возникают метастазы опухолей, расположенных в соседних органах. Карциномы могут возникать в прямой кишке, возле заднего прохода. Первое время патология проявляется дискомфортом, который постепенно перерастает в боль. Болевой синдром сначала имеет ноющий характер, а затем его интенсивность увеличивается. При раке прямой кишки помимо боли возле копчика наблюдается ухудшение общего состояния, резкое снижение массы тела, гипертермия. Иногда возникает анальное кровотечение.
Если боль в пояснице отдает в копчик, то это также может свидетельствовать о воспалительных процессах, заболеваниях мочеполовой системы. Иногда причины болезненности в области копчика носят физиологический характер, возникая вследствие частого и долгого сидения на мягкой мебели, излишнего веса тела, ношения тесной одежды, стрессов.
Выделяют дополнительные причины боли в пояснице и копчике у женщин. К ним можно отнести эндометриоз, беременность и роды. Эндометриоз – это женское заболевание, при котором клетки эндометрия разрастаются за пределы матки. Во время месячных организм отторгает отмершие клетки, что сопровождается болезненными ощущениями, жжением в половых органах. По окончанию менструации симптоматика исчезает. Аноректальные боли часто наблюдаются у женщин в период беременности вследствие воздействия следующих факторов:
- Повышенная нагрузка на нижний отдел позвоночника из-за стремительного роста матки.
- Образование геморроидальных узлов.
- Смещение органов.
- Перестройка тазовых костей.
- Неправильное положение плода в утробе, большие размеры ребенка.
- Патологии мочевыделительной системы, воспаления.

Боль выше копчика, ниже поясницы у женщин – это нередкое явление после родов. Причиной этого являются послеродовые травмы, такие как опущение промежности, кровоизлияние, сильное разгибание или другая деформация копчика. Еще одной причиной кокцигодинии у женщин являются различные гинекологические болезни, сопровождающиеся воспалительным процессом.
Диагностика
При появлении болевых ощущений в районе копчика необходимо обратиться к терапевту, который назначит ряд обследований, позволяющих выявить причину патологического явления. С целью обнаружения проблемы могут назначаться такие диагностические мероприятия:
- Пальпация. Сразу после опроса пациента врач проводит физиологический осмотр, после чего ощупывает болезненный участок. Часто применяется ректальная пальпация, с помощью которой можно обнаружить подвижность копчика, наличие новообразований. Также таким образом можно обнаружить геморрой, анальные трещины.
- Рентгенография. Простой, но эффективный метод диагностики патологий позвоночника, травм копчика.
- КТ, МРТ. Томография позволяет подробно оценить состояние позвоночного столба и рядом расположенных структур. С ее помощью можно выявить наличие новообразований, воспалительных процессов.
- УЗИ органов малого таза. Способствует определению размеров внутренних органов, показывает наличие спаек, защемление нервов, мягких тканей.
- Анализы крови. Такие исследования позволяют обнаружить наличие в организме воспалительных процессов.
В зависимости от клинической картины, может понадобиться проведение дополнительных диагностических мероприятий, консультация специалистов смежных направлений.
Что поможет снять боль?
Для быстрого купирования выраженного болевого синдрома, локализующегося в области поясницы и копчика, можно воспользоваться следующими медикаментозными препаратами:
- Ибупрофен. Относится к группе НПВС, обладает обезболивающим и противовоспалительным эффектом. Выпускается в нескольких формах: уколы, таблетки, мазь. Противопоказан при беременности, язвенной болезни, нарушении свертываемости крови.
- Напроксен. Препарат группы НПВС, который назначается для лечения мышечных патологий, устранения боли, воспалений и отечности. Гель следует наносить на болезненный участок 4-5 раз в день. Противопоказаний почти нет.
- Диклофенак. Это обезболивающее, противовоспалительное средство, отличающееся доступностью и эффективностью. Применение лекарства отличается в зависимости от формы выпуска. Гель наносится на пораженный участок 4-5 раз в день, таблетки принимаются после еды по 1 штуке 2-3 раза на день, а инъекции ставятся в ягодицу по мере возникновения боли.
- Новокаин (Лидокаин). Обезболивающая блокада ставится ближе к копчику, в место локализации боли. Новокаин снимает спазмы, купирует болевые ощущения, способствуя со временем полному выздоровлению.

Купировать боль выше копчика можно с помощью различных обезболивающих мазей и гелей (Вольтарен, Гидрокортизон), компресса из настойки валерианы или йодной сетки на ночь. Если боль не прошла или спустя некоторое время вернулась назад. То следует обратиться к врачу для подбора комплексного лечения.
Дальнейшее лечение
После того, как болевой синдром был купирован, врач подбирает комплексное лечение в зависимости от причины кокцигодинии. Терапия подразумевает собой применение медикаментозных препаратов, устраняющих симптоматику (спазмолитики, НПВС, хондропротекторы, кортикостероиды и прочие). Часто назначаются слабительные средства растительного происхождения, облегчающие процесс дефекации.
Помимо медикаментозной терапии прописываются физиопроцедуры. При боли в области копчика чаще всего рекомендуется лазерная терапия, электрофорез, электролечение, лечебные грязи.Физиопроцедуры способствуют устранению воспалительных процессов, уменьшают симптоматику и способствуют выздоровлению.
Для достижения лучшего результата врач выписывает направление на лечебный массаж и подбирает гимнастический комплекс, основываясь на тяжести течения основного заболевания. В качестве вспомогательного метода лечения может рекомендоваться мануальная терапия, народные средства, иглоукалывание. В случае если боль в копчике вызвана опухолью или серьезной травмой, проводится операция.
Боль внизу поясницы почти у копчика могут быть вызваны рядом патологических состояний, связанных с опорно-двигательным аппаратом или внутренними органами. В редких случаях неприятные ощущения носят физиологический характер и проходят самостоятельно. Выявить точную причину и полностью избавиться от кокцигодинии можно только, обратившись к специалисту. Самостоятельно можно лишь временно купировать болевой синдром.




-0 Комментарий-