Содержание:
- 1 Халюс Вальгус операция: виды и особенности процедуры
- 1.1 Операция при вальгусной деформации стопы (халюс вальгус)
- 1.2 Хирургические методы лечения
- 1.3 Дистальная остеотомия
- 1.4 Хирургическое лечение халюс вальгуса: показания
- 1.5 Противопоказания к операционному лечению
- 1.6 Мифы об операции по удалению халюс вальгуса
- 1.7 Возможные осложнения
- 1.8 Как восстановиться после операции
- 1.9 Стоимость операции по удалению халюс вальгуса
- 1.10 Современное оперативное лечение Hallux valgus
- 1.10.1 Когда показано радикальное вмешательство при Халюс вальгус?
- 1.10.2 Какие операции применяются при вальгусной деформации?
- 1.10.3 Как проходит операция по избавлению от Hallux valgus?
- 1.10.4 Реабилитационный период
- 1.10.5 Осложнения и противопоказания
- 1.10.6 Избавление от Hallux valgus и отличные результаты лечения
- 1.11 Операция и реабилитация при деформации первого пальца стопы (hallux valgus)
- 1.12 Подготовка к операции
- 1.13 Ваше восстановление дома
- 1.14 Течение реабилитации после операционного лечения
- 1.15 Операция при Халюс Вальгус
- 1.16 Операции и манипуляции
- 1.17 1-е сутки после корригирующей остеотомии Халюс Вальгус
- 1.18 Первые 2 недели после корригирующей остеотомии Hallux Valgus.
- 1.19 3-6 неделя после корригирующей остеотомии Халюс Вальгус.
- 1.20 После 6 недели от операции по поводу Халюс Вальгус.
- 1.21 Особенности проведения операций при вальгусной деформации стопы у взрослых
- 1.22 Показания к операции при вальгусе
- 1.23 Виды операций
- 1.24 Техника удаления вальгуса
- 1.25 Реабилитация и гимнастика после операции
- 1.26 Почему может произойти рецидив и другие осложнения
- 1.27 Операция Hallux Valgus
- 1.28 Халюс вальгус: суть метода и показания
- 1.29 Вид оперативного вмешательства
- 1.30 Как подготовиться?
- 1.31 Этапы операции
- 1.32 Реабилитация после операции Халюс Вальгус
- 1.33 Осложнения и противопоказания
- 1.34 Восстановление после операции халюс вальгус
- 1.35 Особенности течения заболевания
- 1.36 Варианты оперативных вмешательств
- 1.37 Возможные противопоказания к оперативному лечению
- 1.38 Какие осложнения могут возникнуть после операции
- 1.39 Особенности восстановления после операции халюс вальгус
- 1.40 Физические упражнения после оперативного вмешательства
- 1.41 УПРАЖНЕНИЯ ДЛЯ СТОП после удаления косточек на ногах HALLUX VALGUS Алексей Олейник: Видео
- 1.42 Операция и реабилитация при деформации первого пальца стопы (hallux valgus)
- 1.43 Подготовка к операции
- 1.44 Ваше восстановление дома
- 1.45 Течение реабилитации после операционного лечения
- 1.46 Вальгусная деформация большого пальца (Hallux Valgus)
- 1.47 Удаление Халюкс Вальгус
- 1.48 В каких случаях проводят?
- 1.49 Нюансы предоперационной подготовки
- 1.50 Как делают операцию на стопе при Халюс Вальгус?
- 1.51 Противопоказания
- 1.52 Реабилитация: основные методы
- 1.53 Осложнения
Халюс Вальгус операция: виды и особенности процедуры
Операция при вальгусной деформации стопы (халюс вальгус)
Вальгусная деформация — распространённое заболевание, известное также под несколькими другими именами. Доктора говорят о hallux valgus и вальгусном плоскостопии. Люди, не связанные с медициной, называют просто: «косточка» или халюс вальгус.
Патологию легко определить. С внутренней части стопы появляется утолщение в виде мозоли. Периодически оно болит и постепенно увеличивается в размере. Одновременно большой палец ноги начинает отклоняться в сторону второго пальца, в запущенных случаях перекрещивается с ним. Наряду с эстетическим несовершенством, возникает серьёзная проблема: невозможность использовать обувь, даже повседневную. Следующими этапами развития болезни становятся артриты и бурситы, невозможность самостоятельного передвижения.
Чаще всего первый палец деформируется у женщин, предпочитающих носить обувь на высоких каблуках (выше 4 см). Кроме того, это профессиональное заболевание балерин. Чрезмерные нагрузки дают о себе знать не сразу, а спустя время, когда исправить ситуацию уже сложно.

Хирургические методы лечения
Глобально все операции по удалению халюс вальгуса делятся на малоинвазивные и открытые. Малоинвазивные проводятся через небольшие разрезы на коже. В большинстве случаев даже нет необходимости накладывать швы. Восстановление проходит быстро и легко.
К открытым оперативным вмешательствам относятся три категории:
Манипуляции с мягкими тканями.
Пример — операция Мак-Брайда. Рассекаются мышцы и связки стопы. Кости не затрагиваются. Вмешательство эффективно при небольших деформациях, может быть выполнено в случае противопоказаний со стороны костно-суставной системы.
Остеотомия.
Осуществляется искусственный перелом плюсневой кости. Место перелома подбирает доктор. За счёт этого исправляется положение плюсны
Операция используется в запущенных стадиях вальгусной деформации, когда нужно вернуть физиологичную форму суставу.
Врач, из всех доступных ему методов оперативного вмешательства, подбирает тот, который лучше всего решает проблемы конкретного пациента.
Операция требует предварительной подготовки. Нужно получить результаты некоторых анализов. Среди них клинические и биохимические анализы крови и мочи, анализ крови с развёрнутой коагулограммой, анализы на инфекции, передающиеся через кровь. Назначают электрокардиографию, проводят рентгенографию стопы (обязательно в двух проекциях).
Если противопоказаний к операции по удалению халюс вальгуса не выявлено, согласовывается метод анестезии. Чаще вполне достаточно местного обезболивания.
Дистальная остеотомия
Самым распространённым хирургическим методом коррекции вальгусной деформации является дистальная остеотомия. Операция проходит в несколько этапов:
Экзостоэкзотомия или удаление «косточки». В незапущенных случаях этот этап может быть единственным. Через небольшой разрез кожи или даже без разреза, эндоскопически, удаляются сам экзостоз (косточка) и воспалённая суставная сумка.
Дистанционная остеотомия. С помощью искусственного перелома выравнивается положение первой плюсневой кости. Место надлома скрепляется титановыми винтами. Они убираются спустя месяц, после того как кость полностью срастётся.
Рассечение мышцы, отвечающей за отведение большого пальца.
Четвёртый, заключительный этап.
Закрепление большого пальца в физиологичном положении.

Хирургическое лечение халюс вальгуса: показания
Исправить положение большого пальца консервативными методами возможно в детском возрасте, когда костный скелет ещё формируется. Во всех остальных случаях поможет только операция. Основными показаниями являются:
- дискомфорт при ходьбе, обусловленный невыносимой болью;
- отклонение сустава на несколько десятков градусов;
- значительно выпирающая косточка, не дающая возможности носить обувь;
- нарушение позиции ступни, затрудняющее передвижение;
- отёк большого пальца;
- воспалительные проявления и другие осложнения халюс вальгуса.
Показания определяет доктор индивидуально для каждого пациента. Обычно хирургические методы применяются тогда, когда консервативные (обычные методы, без операции) становятся не эффективными.

Противопоказания к операционному лечению
Оперативное вмешательство очень эффективно. К сожалению, имеется ряд противопоказаний, когда его выполнение невозможно:
- облитерирующий атеросклероз и другие тяжёлые заболевания периферических сосудов;
- диабетическая стопа (декомпенсированный сахарный диабет);
- заболевания органов кроветворения, нарушение свёртываемости крови;
- нарушения иннервации и кровоснабжения стопы любого происхождения;
- гнойные инфекции.
Мифы об операции по удалению халюс вальгуса
Среди людей существует множество мифов, касающихся хирургического избавления от «косточки». Развеем некоторые из них.
Нельзя делать операцию, если есть артрит и артроз. На самом деле, эти заболевания считаются относительными противопоказаниями. Операция возможна, просто врач будет относиться к вам с большим вниманием.
Бесполезно оперировать: косточка всё равно скоро вырастет. При качественно выполненном вмешательстве вероятность повторного развития вальгусной деформации стремится к нулю. Рецидивы возникают, но крайне редко.
Придётся долго сидеть без движения и носить гипс. Современные технологии дают возможность передвигаться самостоятельно уже через несколько часов после процедуры. Кости скрепляются специальными конструкциями, поэтому необходимости в гипсе нет.
Возможные осложнения
Халюс вальгус лечение хирургическим методом одно из самых безопасных. Осложнения бывают крайне редко. Среди нежелательных последствий бывают:
- онемение пальцев вследствие повреждения нервных волокон;
- реакции гиперчувствительности (аллергия);
- нарушение объёма движений большого пальца;
- присоединение инфекции;
- тромбоз глубоких вен;
- расплавление головки плюсневой кости.
Как восстановиться после операции
Чрезвычайно важен восстановительный период после проведенной операции по удалению халюс вальгуса. Он составляет 4-6 месяцев. Подробные инструкции о том, как себя вести в период восстановления, даёт доктор.
Есть и общие моменты реабилитации, о которых необходимо знать всем пациентам.
Первый и второй день . Постельный режим. Передвигаться можно, но лучше не активничать. Рекомендуется держать ногу на возвышенности и изредка, если нет боли, шевелить пальцами.
Третий день. Можете начать потихоньку передвигаться. Важно подобрать удобный ортез и обувь, которая после операции должна быть специальной, снимающей нагрузку с прооперированной части стопы. В большинстве случаев используются туфли Барука (французский хирург, который их изобрел), разгружающие передний отдел стопы при ходьбе. В первое время, для привыкания, можно обеспечить себя дополнительной опорой в виде трости или костылей. Спустя три-пять дней они уже будут не нужны.

10-14 дней. Период докторского надзора. В случае серьёзной операции всё это время пациент может провести в клинике. Рекомендуются сеансы лечебной физкультуры и физиотерапии. Длительно находиться на ногах нежелательно.
Спустя 1-1,5 месяца отпадает надобность в ортезе, однако обувь после операции лучше использовать с подходящими ортопедическими стельками.
Спустя 2 месяца можно заниматься на велотренажёрах и плавать в бассейне.
До трёх месяцев может сохраняться отёк стопы и голеностопного сустава. В это время рекомендовано применять прохладные компрессы, носить компрессионный трикотаж.
Через 4-6 месяцев возможно передвигаться без ортеза, возобновлять занятия спортом, носить обувь на каблуке. Качественное восстановление и быстрая реабилитация требуют сделать выбор в пользу удобной широкой обуви. Не забывайте создавать комфортные условия своим ногам, чтобы неприятная ситуация не повторилась снова.
Стоимость операции по удалению халюс вальгуса
Точную стоимость операции рассчитывает доктор. Назвать конкретную цифру очень сложно — она варьируется от двадцати до восьмидесяти тысяч рублей. Это зависит от вида оперативного вмешательства, выбранного лечащим врачом (в соответствии со стадией заболевания и физиологическими особенностями пациента), вида анестезии, амбулаторного или стационарного пребывания, использованных материалов и инструментария. Чтобы цена была небольшой — приходите избавляться от вальгусной деформации своевременно, амбулаторно, с помощью малоинвазивного вмешательства.
Современное оперативное лечение Hallux valgus
Hallux valgus – это болезнь, которая быстро прогрессирует и для многих пациентов заканчивается операцией. Еще совсем недавно такие операции были травматичны и болезненны. Сегодня есть много щадящих радикальных вмешательств, которые быстро возвращают людей к привычному образу жизни.

Когда показано радикальное вмешательство при Халюс вальгус?
- сильно деформированный палец;
- постоянная боль в области первой фаланги;
- воспалительный процесс;
- сформировавшийся артроз или выраженный артрит;
У детей и на начальной стадии болезни консервативная терапия еще может замедлить прогрессирование, но при тяжелом течении только операция может помочь исправить проблему. Хирургическое вмешательство надежно выпрямляет палец, симптомы исчезают, походка становится безболезненной и легкой.
Какие операции применяются при вальгусной деформации?
Сегодня разработано много хирургических модификаций (более 400) эффективных на любой стадии патологии. Методику выбирает врач, учитывая степень деформации, возраст больного, сопутствующие болезни, состояние стопы.
Специалисты делят операции на 3 большие группы:
- задействованы только мягкие ткани;
- затронуты костные структуры;
- сочетанные операции
- Операции на мягких тканях.
Этот вид хирургического вмешательства показан при 1 и 2 стадии болезни. Операции основаны на восстановлении баланса мышц-антагонистов большого пальца стопы. Методики малоинвазивны и проводятся без использования инородных креплений.
- Операции на костных структурах.
- шевронная остеотомия при малых смещениях — иссекают небольшой V-или L-образный фрагмент из кости первого пальца;
- Scarf остеотомия – делают Z-образное иссечение по всей первой плюсневой кости, затем восстанавливается необходимая ось фиксаторами из титана; эти винты пациенты не чувствуют в дальнейшем, поэтому они и не извлекаются, органично вписываясь в конструкцию кости
При более сложной патологии может быть применены:
- артродез – с иссечением суставных поверхностей и фиксацией неподвижного сустава в функционально выгодном положении, обездвиживание практикуется при выраженном артрозе;
- артропластика – сустав заменяется искусственным имплантатом.
- Комбинированные операции
Эти операции сочетают разные модификации и назначаются с учетом особенностей деформации и стопы пациента.
Как проходит операция по избавлению от Hallux valgus?
Вмешательство проходит в условиях ортопедического центра в плановом порядке. После консультации пациента с врачом, подтверждения диагноза с помощью осмотра и рентгенограммы больному назначают дату вмешательства. Во время беседы врачу необходимо рассказать обо всех применяемых лекарствах и о аллергических проявлениях. Перед операцией надо избегать посещения бани и сауны.
План операции разрабатывается под конкретного пациента, с учетом особенностей его болезни и его организма. Не стоит оперировать две ноги одновременно. Как правило, используется местная или проводниковая анестезия. Через два прокола удаляется костный нарост. Подпиливание кости осуществляется микрофрезами под рентгенконтролем. Щадящая операция проходит от 30 до 60 минут, риск осложнений сведен к минимуму. После операции рана зашивается и начинается восстановительный период.
Реабилитационный период
В первый день после хирургического вмешательства показан строгий постельный режим. Через сутки пациент уже может аккуратно становиться на прооперированную ногу. Современные методы оперативного вмешательства позволяют не прибегать в восстановительном периоде к помощи костылей, к гипсовым лонгетам, но несколько недель надо бинтовать голень и стопу для профилактики сильных отеков.
Через неделю пациент может полноценно передвигаться. Швы обычно снимают через 10-14 дней.
Ортопеды советуют прислушаться к следующим рекомендациям в реабилитационном периоде:
- для ноги будет полезно находиться в возвышенном положении, поэтому в состоянии покоя надо использовать валик под нее;
- до снятия швов необходимо предохранять рану от влаги, поэтому принимая душ или ванну изолировать послеоперационную рану;
- после операции можно снимать отек холодными компрессами;
- в течение первого месяца нельзя наступать на стопу полностью, при ходьбе надо переносить вес на пятку;
- в первое время необходимо избегать перегрузок, длительной ходьбы, подъема тяжести;
- через 2 месяца возможно посещение бассейна и занятия аквааэробикой;
- в первые 2-3 месяца желательно пользоваться ортопедической обувью, а затем отдавать предпочтение широким и комфортным туфлям на ровной подошве,
- не забывать пользоваться приспособлениями, назначенными врачом, обязательно с помощью их фиксировать большой палец в правильном положении;
- регулярно выполнять гимнастику для стопы
Специалисты Европейского Центра ортопедии и терапии боли распишут индивидуальный комплекс восстановительных упражнений для стопы, научат самомассажу ступни и проведут необходимый курс физиотерапии для лучшей реабилитации.
Полностью восстановление заканчивается ориентировочно через 6 месяцев. В течение этого времени нельзя заниматься активными видами спорта, бегать и прыгать.
Осложнения и противопоказания
Противопоказания к операции те же самые, как и при других хирургических вмешательствах. Это:
- Облитерирующий атеросклероз;
- Диабетическая стопа;
- Кожные гнойные заболевания;
- Кахексия;
- Острая лихорадка.
Осложнения зависят от выбранной операции, от состояния организма, от сопутствующих болезней.
К ним относятся:
- образование тромбов;
- инфекционные осложнения;
- нарушение иннервации;
- аллергия
Для того, чтобы минимизировать риск осложнений важно доверить операцию высококвалифицированному специалисту.
Избавление от Hallux valgus и отличные результаты лечения
Послеоперационный результат – это:
- минимальные разрезы;
- прекрасный эстетический вид;
- минимальный риск осложнений;
- желаемый эффект.
Щадящие операционные техники надежно и безболезненно возвращают людям легкую походку и здоровые стопы.
Операция и реабилитация при деформации первого пальца стопы (hallux valgus)

Перед операцией обязательна консультация специалиста-ортопеда. Заключение врача основывается на трех компонентах:
- Медицинская история. Врач спросит вас об общем состоянии здоровья, об эффективности консервативных способов лечения и о том, насколько сильная боль вас беспокоит. Очень важна информация о перенесенных и хронических заболеваниях, так как они могут повлиять на исход операции. Диабет или ревматоидный артрит, например, увеличивают риск развития инфекции и замедляют заживление. Сосудистые расстройства могут стать причиной сильной боли и медленного заживления. Обязательно скажите врачу об аллергических реакциях на лекарственные препараты.
- Осмотр позволяет оценить степень деформации, повреждения мягких тканей. Ортопед выявит наличие других деформаций (молоткообразные пальцы, натоптыши, мозоли).
- Рентгенограммы дают возможность точно измерить углы отклонения костей для определения методики и объема операции. Рентгенограммы выполняют в положении стоя (с нагрузкой). На консультации ортопед определит, является ли хирургический метод наилучшим для вас, обсудит еще раз все безоперационные методы. Он также расскажет о возможных рисках и осложнениях после операции.
Подготовка к операции
Если вы решили сделать операцию, то вам необходимо пройти полное обследование – сделать анализы крови и мочи, рентгенограмму грудной клетки, ЭКГ. По результатам этих исследований терапевт сделает заключение о состоянии вашего здоровья. Проконсультируйтесь с врачом о препаратах, которые вы принимаете постоянно: прием одних надо продолжить, а некоторые перед операцией следует отменить.
Специальные рентгенограммы стоп должны быть с вами во время операции – это может помочь в ходе вмешательства.
Почти все операции мы проводим в режиме «стационара одного дня» или даже амбулаторно. Это значит, что вы поступаете в клинику за несколько часов до операции, вас еще раз осматривает врач, заполняется медицинская документация и вы оказываетесь в операционной.
Большинство операций проводятся под проводниковой анестезией: это означает, что стопа ничего не чувствует, а вы находитесь в сознании и дышите самостоятельно. Общая или спинальная анестезия используется редко. Бригада анестезиологов присутствует рядом на случай необходимости коррекции обезболивания.
После операции вас отвезут в палату. Выпишут вас в тот же или на следующий день.
Ваше восстановление дома
Успех лечения во многом зависит от того, насколько четко вы следуете инструкциям и рекомендациям врача в первые несколько недель после операции. Вы будете регулярно встречаться со своим врачом, чтобы быть уверенной, что стопа заживает правильно.
Перевязки: Вас выпишут с повязками на стопе, удерживающими пальцы в правильном положении. У вас также будет специальная послеоперационная обувь или жесткая фиксирующая лонгета для защиты стопы. Швы снимают обычно через 2 недели после операции, но стопа может нуждаться в дополнительной повязке или жесткой фиксации в течение 6–8 недель. Чтобы заживление шло успешно, не следует разбинтовывать или мочить повязки. Это может привести к попаданию инфекции или возврату деформации. Когда вы принимаете душ, желательно закрыть повязку полиэтиленовым пакетом или пищевой пленкой.
Нагрузка: Ортопед может посоветовать в первые несколько дней после операции использовать ходунки или костыли. Постепенно, по мере того как стопа станет заживать, можно будет увеличивать нагрузку на нее. И все же стоит ограничить ходьбу в первые недели после операции.
Отек и обувь после операции: В первые дни после операции старайтесь как можно дольше держать ноги повыше и прикладывайте к стопе лед для снижения отека и воспаления.
Небольшое воспаление мягких тканей стопы в первые 6 недель после операции – нормальное явление. Когда снимите повязку и специальную обувь, носите кроссовки или ботинки из мягкой кожи в течение нескольких месяцев, пока стопа окончательно не заживет. Не надевайте модельную обувь на высоком каблуке в течение 6 месяцев после операции. Следуйте подсказкам о правильной обуви, указанным выше, тем самым вы предотвратите возврат деформации.
Течение реабилитации после операционного лечения
Частый вопрос: «Сколько реабилитация?» «Как она протекает?»
Давайте разберём по неделям. Договоримся, что все сроки отсчитываем от момента операции. И эти советы носят общий характер, то есть у большинства пациентов именно так и происходит. ИТАК!
1-2 недели.
Максимально домашний, постельный режим и нога поднята выше уровня сердца, чтобы была профилактика отека. На ногу можно наступать в обуви Барука, либо наступать только на пятку. Тут Вы сами решаете как быстрее дойти до туалета. Ибо ходить можно только в туалет и на кухню поесть. Почему так и что это Вам даст. После операции, когда вы будете опускать ногу вниз, Вы будете чувствовать приток крови к ноге и будете чувствовать, что она наливается «тяжестью». Во-первых, это дискомфортно и больно. Во- вторых, нога будет отёчна, и это может замедлить вашу реабилитацию, которая начнётся с 3-й недели. На большом отеке будет затруднительно разрабатывать пальцы. А когда Вы опускаете ногу вниз кровь под действием силы тяжести и работы сердца течёт вниз. А вот наверх ей помимо работы сердца помогает течь работа мышц и клапаны. А у Вас после операции мышцы работают плохо, ноге больно. Вот так на пальцах и довольно примитивно я постарался объяснить особенности первых 2 недель после операции.
Послеоперационный период. 3-4 неделя.
Первые 2 недели Вы пролежали и просидели дома. Нога кверху, Вы себя берегли и ждали когда же можно уже что-то делать. Но не спешим.
Через 2 недели после операции важный этап — снятие швов. В случае с моими пациентами- швы не снимаются! нитки сами рассасываются.
И. Теперь точно можно мыться под душем и не заматывать ногу в пищевую плёнку. ( это при условии, что все зажило хорошо, и рана сухая).
Вам сняли швы, и теперь пора заниматься разработкой пальцев. И это ОЧЕНЬ важно. Это может быть больно, неприятно и тд. Но это НАДО начинать делать. Если не сможете сами, тогда обращаемся к реабилитологу и занимаемся с ним.
Если этого не делать, ждать когда будет меньше болеть, будет время и тд., тогда у Вас будет ровный палец, но не сгибающийся. Помните об этом.
Ходить можно больше и столько сколько Вам комфортно. Но обязательно в послеоперационной обуви! .
Можно садиться за руль и ездить. Только в обуви Барука. И учитывайте, тот факт, что водить в ней «слегка» необычно. Поэтому мой совет- потренируйтесь во дворе, а потом выезжайте на дороги. Это Ваша ответственность за свою жизнь и жизнь окружающих.
К концу 4 недели я своим пациентам назначаю рентген контроль и после этого решаю вопрос о переходе к нормальной обуви (она должна быть свободной, не давить на ногу. Что-то типа кроссовок.)
Могу сказать, что 70-80 % моих пациентов ходят с 5-й недели без послеоперационных ботинок. Но есть пару важных моментов!
Пациент ещё не делает полный перекат через 1-й плюсне-фаланговый сустав. И 2 недели Вы просто передвигаетесь в обычной обуви. И продолжаем заниматься ЛФК для пальцев. Ежедневно 2-3 раза в день по 10-15 минут. И если нога отекает, значит необходимо носить компрессионный трикотаж.
Начиная с 7-й недели очень важное событие, от которого все отвыкли!!
Вы начинаете ходить с перекатом через первый палец. И это крайне важно. Многие из Вас делают ошибку перенося вес тела на наружный край стопы. Таким образом, через пару недель начинает болеть в области 3,4,5 плесневых костей, а 1-й палец Вы из-за страха щадите. Я понимаю, что страшно, что так привыкли, что так проще . но крайне важно начать ходить правильно. И это потребует от Вас внимания и сосредоточенности.
В принципе, это самое основное действие, которое Вам предстоит на этих сроках. И, конечно, Вы носите свободную и удобную обувь. Стопа ещё может быть отечной и это НОРМАЛЬНО. Вы можете носить компрессионный трикотаж. И в конце 8 недели опять нужно сделать рентген контроль с нагрузкой.
Операция при Халюс Вальгус
Операции и манипуляции
Различают несколько стадий hallux valgus которые отличаются как клинической картиной так и требованиями к тактике лечения.
Первая стадия hallux valgus чаще всего проявляется только изменениями на 1 луче стопы (первой плюсневой кости и 1 пальце). На этой стадии происходит небольшое отклонение 1 плюсневой кости кнутри (межплюсневый угол менее 13 градусов) и соответствующим отклонением 1 пальца кнаружи (угол вальгуса менее 25 градусов). На первой стадии пациентов беспокоит формирование «косточки» по внутренней поверхности головки 1 плюсневой кости, которое может приводить к бурситу- воспалению подкожной синовиальной сумки. На этой стадии пациенты чаще хотят просто избавиться от косточки, и не готовы к радикальному хирургическому лечению, так как после него следует длительный реабилитационный период. По сути это косметическое вмешательство, которое состоит из резекции костного экзостоза в обалсти головки 1 плюсневой кости, бурсэктомии, пластики суставной капсулы.
Клинический пример хирургического вмешательства по поводу халюс вальгус 1 степени у женщины 45 лет, которую в большей степени беспокоил косметический изъян и эпизодическое воспаление подкожной синовиальной сумки при ношении узкой обуви и физической нагрузке.
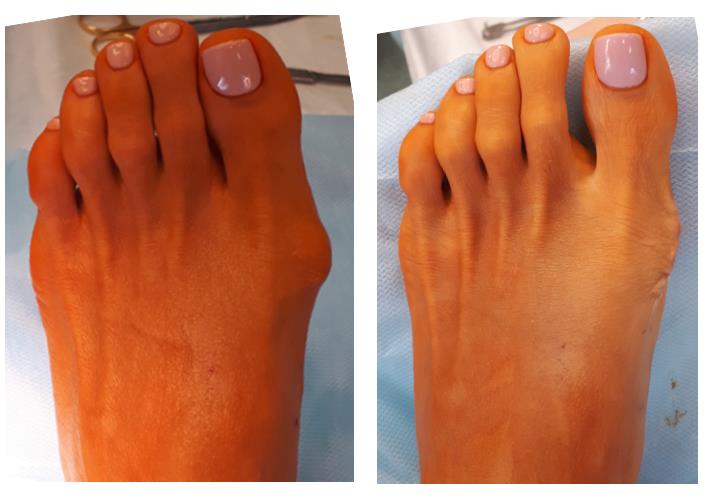
Так как пациентка была заинтересована в максимально быстрой реабилитации то ей была выполнена резекция костного экзостоза, бурсэктомия и пластика суставной капсулы. Такая операция не сопровождается созданием искусственного перелома 1 плюсневой кости — остеотомией, поэтому не требуется 6-недельный период ношения специальной обуви (ботинки Барука) и переход к обычной обуви возможен уже через 2 недели после операции.
Однако риск рецидива образования «косточки» и последующего возобновления деформации при подобных вмешательтсвах достаточно высокий. По этой причине после такого вмешательства через какое то время может потребоваться полноценная корригирующая остеотомия.
На второй стадии Халюс Вальгус происходит дальнейшее отклонение 1 плюсневой кости кнутри (межплюсневый угол 13-15 градусов) и кверху с дальнейшим увеличением угла вальгуса (26-40 градусов). На этой стадии также возможно вовлечение 2-3-4-5 лучей стопы. За счёт постепенного распластывания поперечного свода 5 плюсневая кость начинает отклоняться кнаружи, а 5 палец при этом смещается кнутри, картина зеркальная деформации 1 луча. 2-3-4 плюсневые кости при этом постепенно начинают опускаться вниз. Это приводит к их перегрузке, которая может провляться болями и формированием «натоптыша» под головками 2-3 плюсневых костей.
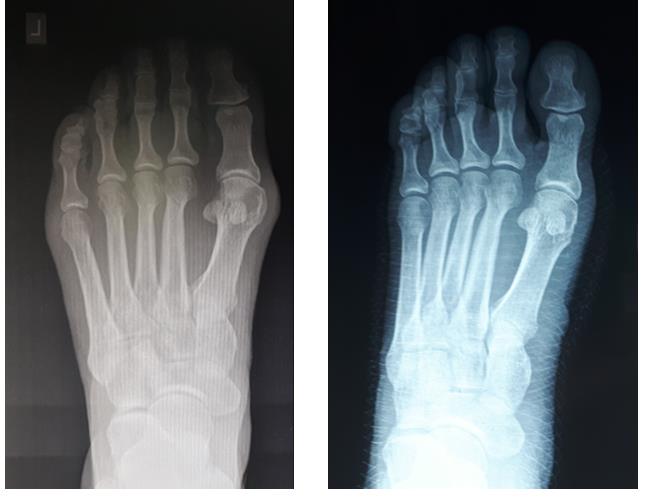
Клинический пример хирургического лечения hallux valgus 2 степени. Пациентка П. 32 лет, обратилась в клинику в связи с прогрессированием деформации 1 пальцев обеих стоп, усилением болей в области 1 плюсне-фаланговых суставов обеих стоп, трудностями с подбором обуви. Вальгусная деформация 1 пальцев или Hallux Valgus является наиболее частой причиной обращения за хирургической помощью к ортопедам, занимающимся проблемами стоп.
При клиническом осмотре обращает на себя внимание наружное отклонение 1 пальцев, расширенный и уплощённый поперечный свод стопы, нарушение плюсневой формулы, гиперкератозы по внутренней и тыльной поверхностям 1 плюсне-фаланговых суставов.
При планировании оперативного пособия выполняются рентгенограммы в прямой и боковой проекции. Производится расчёт углов вальгусного отклонения 1 пальца, угол между 1 и 2 плюсневыми костями, угол артикуляции 1 плюсневой кости. Исходя из рассчитанных углов, выбирается оптимальный метод остеотомии для коррекции имеющейся деформации.
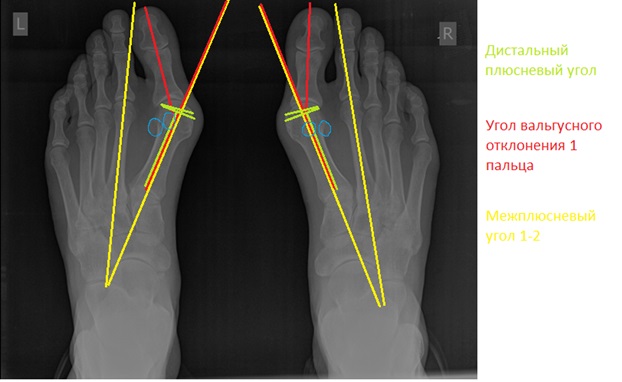
Хирургическая тактика обсуждается с пациентом. Разъясняются особенности хирургического доступа, анестезиологического пособия, последующей реабилитации. Эту пациентку беспокоила деформация только 1 луча, вмешательства на 2-3-4-5 лучах стопы не потребовались.
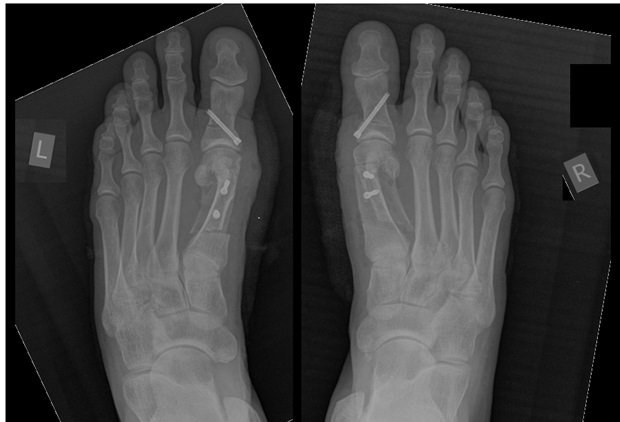
Корригируюшие остеотомии выполняются чаще всего под спинальной анестезией, хотя возможно выполнение данного вмешательства и под проводниковой анестезией на уровне голеностопного сустава и стопы, в зависимости от предпочтений больного.
1-е сутки после корригирующей остеотомии Халюс Вальгус
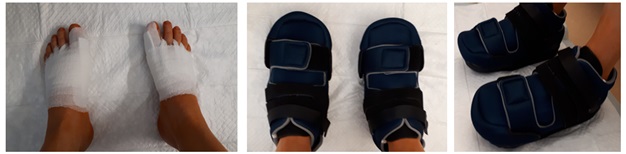
Первые сутки после операции желательно находится в клинике и максимально следовать постельному режиму для уменьшения послеоперационного отёка и болей. На следующий день после операции выполняется перевязка и разрешается ходьба в специальной обуви – ботинках Барука, с разгрузкой переднего отдела стопы. Использование данной обуви целесообразно на протяжении 6 недель после операции, с последующим постепенным переходом к обычной обуви в течение 2 недель.
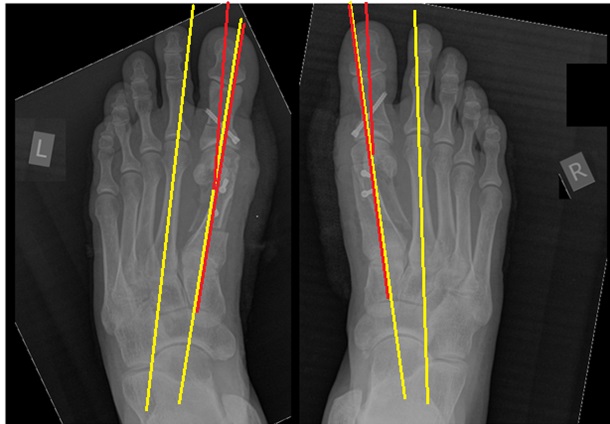
Первые 2 недели после корригирующей остеотомии Hallux Valgus.
В большинстве случаев пациент находится в клинике 2-3 суток до купирования острого болевого синдрома, после чего выписывается на амбулаторное долечивание. Перевязки желательно выполнять 1 раз в 2 дня, снятие швов на 14 сутки после операции. Возможно использование внутрикожных швов по желанию пациента, это избавляет от необходимости их удаления. С целью снижения болевого синдрома и послеоперационного отёка всем пациентам рекомендуется возвышенное положение нижних конечностей, и использование холода местно по 30 минут каждые 4 часа на протяжении первых двух недель после операции.
Отёк и послеоперационная гематомы нарастают, как правило, в течение 3 суток после операции, после чего постепенно регрессируют в течение 6 недель. Внешний вид стоп на 5 сутки после операции (наиболее сильно выраженный отёк и гематомы).
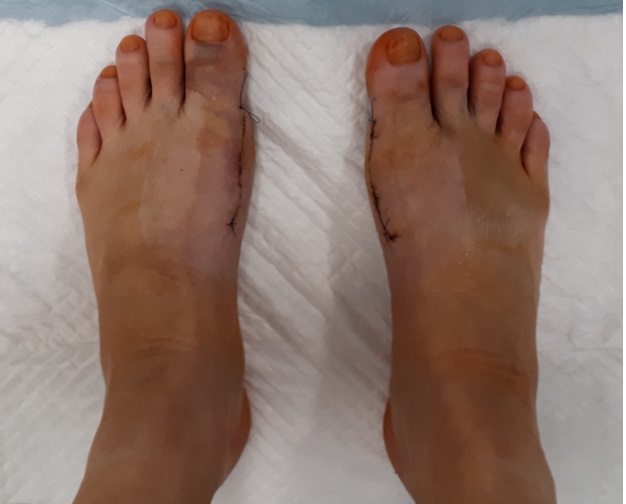
3-6 неделя после корригирующей остеотомии Халюс Вальгус.
После снятия швов пациент занимается пассивной ЛФК в 1 плюсне-фаланговых суставах, продолжает ходить в обуви Барука, использует лёд и анальгетики по мере необходимости.
После 6 недели от операции по поводу Халюс Вальгус.
Через 6 недель выполняются контрольные рентгенограммы, если на них всё в порядке, то разрешается ходьба с нагрузкой на передний отдел стопы. Также на этом этапе целесообразно выполнение ЛФК и физиотерапевтических процедур направленных на дальнейшую разработку движений в 1 плюсне-фаланговом суставе.
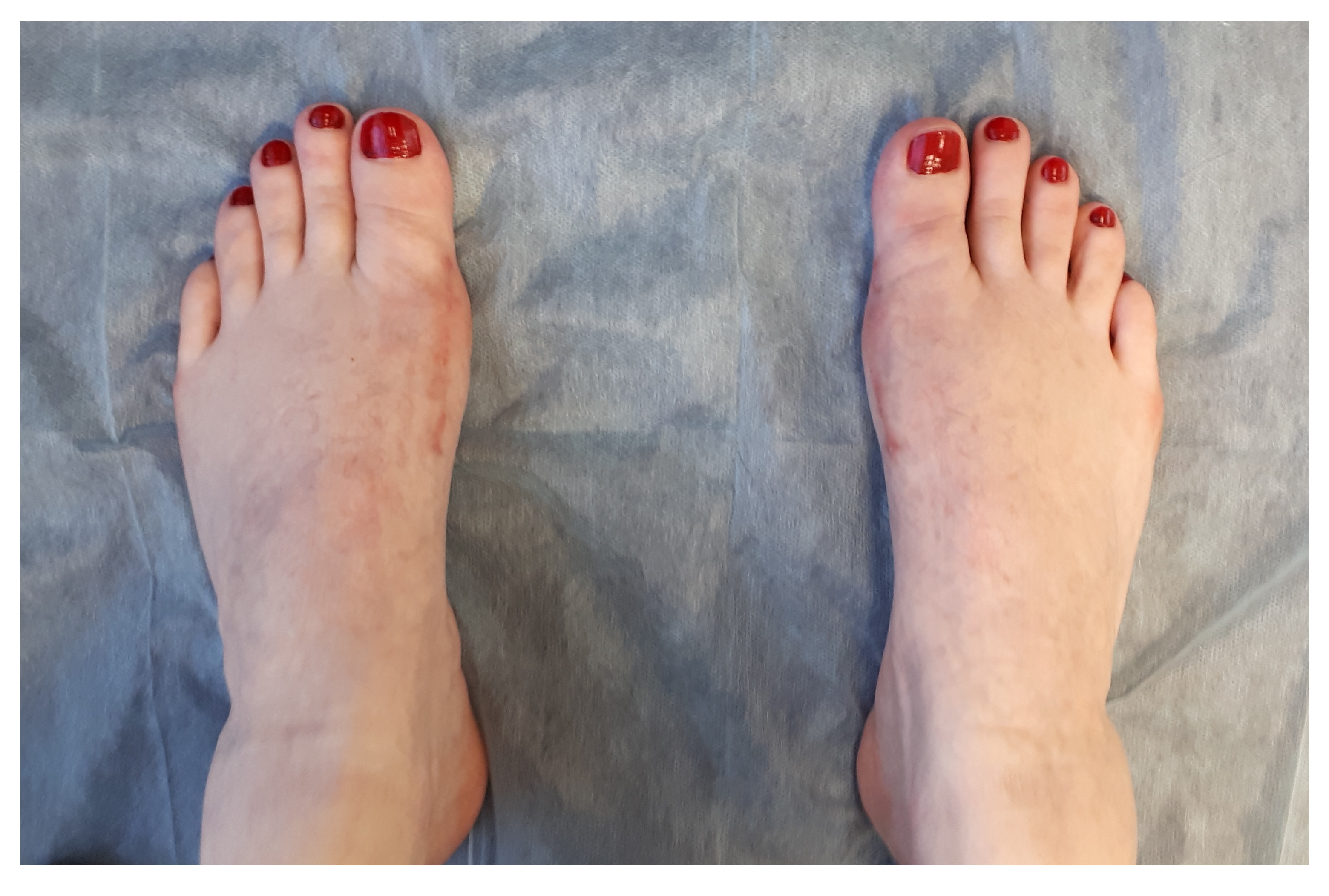
Небольшой отёк в области пальцев сохраняется длительное время до 6-12 месяцев после вмешательства. Спортивные нагрузки не рекомендуются на протяжении 3 месяцев после операции. Внешний вид стоп через год после операции. Послеоперационные рубцы к этому времени становятся практически незаметны, отёк полностью уходит, амплитуда движений в плюсне-фаланговых суставах полностью восстанавливается.
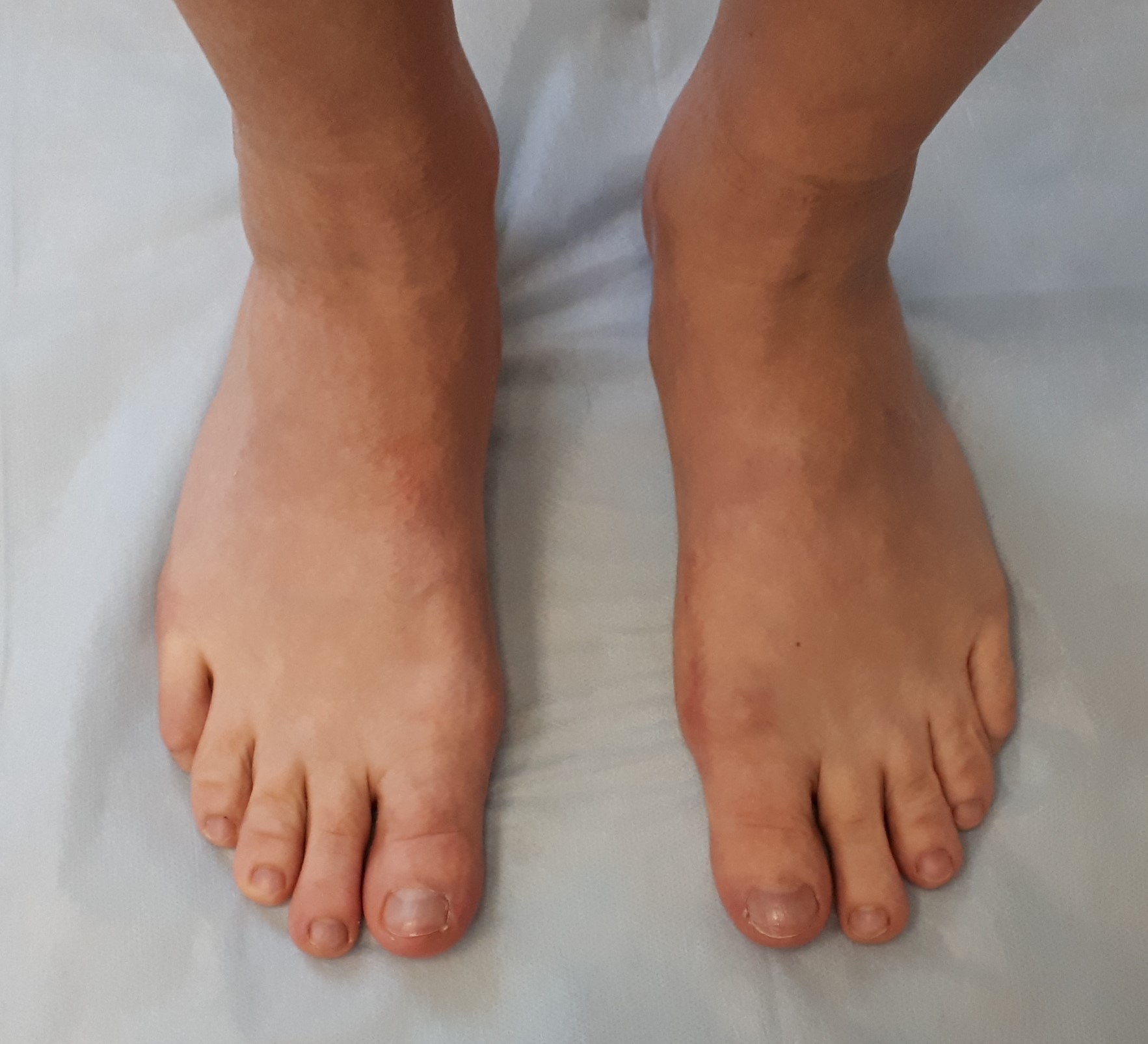
На 3 стадии hallux valgus на первый план выходит метатарсалгия — боль в проекции головок 2-3 плюсневых костей. Дальнейшее распластывание поперечного свода приводит к ещё большему увеличению деформации. Межплюсневый угол превышает 15 градусов, угол вальгуса 1 пальца больше 40 градусов. Головки 2-3 плюсневых костей опускаются ещё ниже, и берут на себя большую часть нагрузки при ходьбе. Так как природой не предполагается такая нагрузка, то связочный аппарат по подошвенной поверхности 2-3 плюсне-фаланговых суставов постепенно перетирается, что приводит к формированию молоткообразной и когтеобразной деформаций 2-3 пальцев. На 3 стадии халюс вальгус вмешательство всегда индивидуально, так как степень деформации различных лучей сильно различается. Чаще всего требуется вмешательство одновременно на 3-4-5 лучах, с выполнением 8-10 остеотомий. Подобные вмешательства сопровождаются тяжёлым реабилитационным периодом.
Клиника К+31 специализируется на выполнении оперативных вмешательств при всех степенях hallux valgus. В нашейклинике для операций по поводу халюс вальгус нами используютсятолько современное оборудование и импланты.
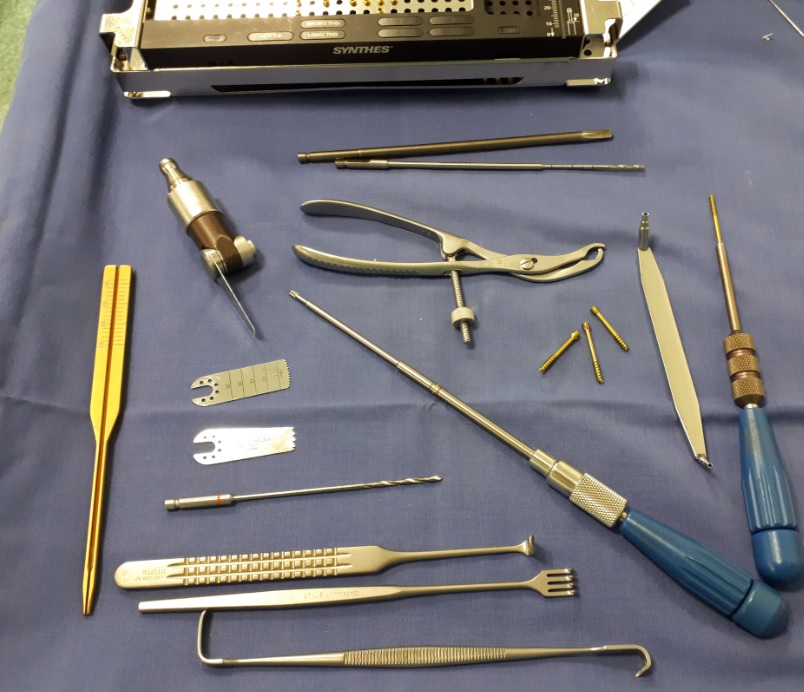
Hallux Valgus — только вершина айсберга, наиболее явное из проявлений поперечного плоскостопия. Помимо этой деформации поперечное плосостопие вызывает огромное количество других проблем таких как перегрузочная метатарсалгия, молоткообразная деформация 2-3-4 пальцев, неврома Мортона, повреждение плантарной пластинки. Поэтому при лечении Hallux Valgus нужно всегда стремится к коррекции поперечного свода стопы а не только исправлению косметической деформации.
Особенности проведения операций при вальгусной деформации стопы у взрослых
Операция при вальгусной деформации стопы – это вмешательство, которое проводится только после консультации с опытным специалистом. Вальгус – деформация стопы, отклонение оси большого пальца в наружную сторону, рост бугра (косточки) на внутренней стороне вследствие неправильного распределения веса. При серьезном нарушении, сопровождающемся болью, воспалением, показано хирургическое вмешательство.

Показания к операции при вальгусе
Симптомы вальгусной деформации стопы – изменение внутреннего строения хряща, формы пальцев, сначала большого, затем остальных. Болезнь прогрессирует, осложнениями считаются:
- воспаление суставов (артрит);
- некорректная работа голеностопного сустава;
- воспаление суставной сумки — бурсит;
- миозит — воспаление мышц.
Главной целью хирургии вальгуса является освобождение от невыносимой боли, корректировка формы, ликвидация очагов воспаления, прогрессирования сопутствующих болезней: бурсит, артроз. Операция используется как средство лечения для ликвидации основных симптомов заболевания. После хирургии перестает врастать ноготь, уменьшаются мозоли, снимается болевой синдром, фаланги пальцев занимают правильное положение, угол искривления ликвидируется.
Показания к проведению:
- молоткообразное искривление пальцев ноги;
- артроз – деформация хряща;
- бурсит – воспаление синовиальной сумки;
- артрит — воспаление сустава;
- воспаление мягких тканей;
- отсутствие положительного результата при терапевтических способах лечения вальгуса;
- межплюсневый угол (между большим и вторым пальцами) свыше 14°;
- большой палец отклоняется на 25°.
Терапия вальгуса у детей осуществляется ортопедическими накладками, скелет растет до подросткового возраста и проще поддается консервативному лечению. Хирургическую операцию детям не проводят. Пациентами становятся женщины старшего поколения для коррекции ступни.

Виды операций
Удаление косточки халюс вальгус производится хирургическим путем или лазером.
По характеру взаимодействия подразделяются:
- Оперирование мягких тканей: хирург работает с сухожилиями, мышцами, суставной сумкой. Кость, хрящи не подвергаются вмешательству, производится пластика связок.
- Костные – кость подпиливается, правильно располагается, нуждается в длительной фиксации.
- Комбинированные – удаление костного нароста, изменение расположения связок.
Выбор методики хирургической операции зависит от степени деформации.
| Название операции, стадия заболевания | Метод | Техника |
| Малоинвазивная
(1) |
Чрезкожное иссечение кости при плосковальгусном плоскостопии. | Подпил косточки через два разреза по 4 мм на большом пальце. |
| По Мак-Брайду
(1-2) |
Подрезание, укорачивание мышц, связок для уменьшения угла. | Сухожилие перемещается, плюсневые кости сближаются, угол уменьшается. |
| Остеотомия AUSTIN
(3-4) |
Сломать, срастить кость в нужном положении и размере. | 2 распила плюсневой кости под углом в 60° (шеврон) для исправления положения сустава. |
| Остеотомия SCARF
(2-3) |
Сломать, срастить кость в нужном положении и размере. | Zобразное распиливание кости и ее дальнейшее сращивание в верном положении. Куски фиксируются винтами и болтами. |
| Остеотомия AKIN
(3-4) |
Сломать, срастить кость в нужном положении и размере. | Выпиливание части косточки фаланги определенной формы и размера в зависимости от вида деформации для ее устранения. |
| Артродез
(3-4) |
Придание суставу правильного положения. | Жесткая фиксация плюсне-клиновидного сустава за счет костей. |
| По Келлеру
(3-4) |
Резекции пораженного сустава, фиксации плюсневой кости. | Удаление воспаленного сустава и жесткая фиксация кости большого пальца. |
Хирургия на вальгусной стопе проводится под местным или общим наркозом, может потребоваться наложение гипса, ношение ортопедической обуви. Длительный реабилитационный уход — в среднем 2 месяца, заставляет вести ограниченный образ жизни. Более щадящим и прогрессивным методом оперирования вальгусной деформации вместо скальпеля, пилок, костодробильных молотков, является лазер.
Для лечения вальгусной деформации стопы лазером используются методы:
- Экзостектомия – выпаривание выступающей шишки.
- Остеотомия – изменение размера фаланги пальца.
- Резекционная артропластика – частичное или полное удаление сустава.
Под воздействием лазера кость выпаривается, уменьшаясь в размерах. Местный наркоз, выписка на следующий день, реабилитация в рамках 2 недель, быстрое заживление делает лазерный метод стоящим способом. Цена несколько дороже, чем хирургический вариант. Лазером показано лечение 1-2 и частично 3 степени вальгуса. Посоветуйтесь с врачом, принимая решение о способе удаления шишки, выберите медицинское учреждение с хорошей репутацией.

Техника удаления вальгуса
В зависимости от степени деформации и величины косточки, техника удаления вальгуса включает в себя:
- Анестезия (местная или общая, по согласованию врача с пациентом).
- Разрез кожи скальпелем для доступа к суставу. Длина разреза зависит от стадии заболевания.
- Корректировка положения сустава посредством: подрезания сухожилия, фиксации правильного положения сустава в суставной сумке, уменьшения угла между большим и вторым пальцем.
- Удаление экзостоза (шишки) спиливанием или лазером. В сложных случаях производится дробление кости, сбор фрагментов в правильном положении с фиксацией титановыми конструкциями (болт, винт).
- Наложение швов, повязки.
- Реабилитационный период.
Реабилитация и гимнастика после операции
После хирургии необходимо соблюдать щадящий режим. Период восстановления после операции вальгусной деформации стопы занимает до полугода.
В день операции вставать на ноги запрещено. На второй-третий день можно ходить с применением туфли Барука для снятия нагрузки. До 6 недель показана ходьба с ортезом. Затем применяются ортопедические стельки. Гимнастика при оперированной стопе проводится в течение полугода. Противопоказаниями являются: тесная обувь на высоком каблуке, большие физические нагрузки. Отеки, периодические боли будут давать о себе знать в течение полугода.
Врач назначает дополнительные средства поддерживающей терапии:
- электрофорез;
- лечебная физкультура;
- массаж ступней;
- плавание;
- велотренажер.
Для разработки стопы показаны упражнения в качестве зарядки дома:
- Перекатывать мячик стопой.
- Быстрые движения стопы вверх-вниз.
- Гусеница – перебор пальцами с перемещением ноги.
- Захват пальцами мелких предметов: ручки или спичечного коробка.
Ежедневное многоразовое совершение подобных упражнений для подошвы способствует усилению кровотока, формированию правильного свода стопы, позволяет избежать атрофии мышц.
Почему может произойти рецидив и другие осложнения
Основными факторами повторного развития патологии являются:
- хронические заболевания приводят к серьезным нарушениям обменных процессов в организме;
- наследственность – плоскостопие, низкий подъем стопы;
- хрупкость костей (остеопороз) вызывает неспособность полностью закрепить результат методами остеотомии, когда кость ломается и сращивается вновь;
- слабые нетренированные мышцы голеностопного отдела не могут выдерживать большие нагрузки;
- повышенные нагрузки в силу профессии: продавцы, учителя, танцоры;
- высокие каблуки перераспределяют силу тяжести на первый палец, вальгус развивается вновь;
- выбор в пользу красивой, но некомфортной, тесной обуви из искусственных материалов;
- лишний вес приводит к повышенной нагрузке на ноги.
Регулярно наблюдаясь у ортопеда, выполняя все рекомендации по восстановлению стопы после операции, применяя все средства профилактики, вы увидите положительные изменения. Изменив условия жизни с целью уменьшения нагрузки, подбора удобной обуви, использования ортостелек, можно избежать рецидива халюс вальгус.
Операция Hallux Valgus
При серьезной деформации стопы с искривлением фаланги большого пальца проводится операция Халюс вальгус со спицами. Вид такой хирургической терапии зависит от тяжести повреждения и наличия сопутствующих патологий. В процессе процедуры вправляются смещенные костные элементы, ликвидируется нарост и полностью восстанавливается связочный аппарат сустава.
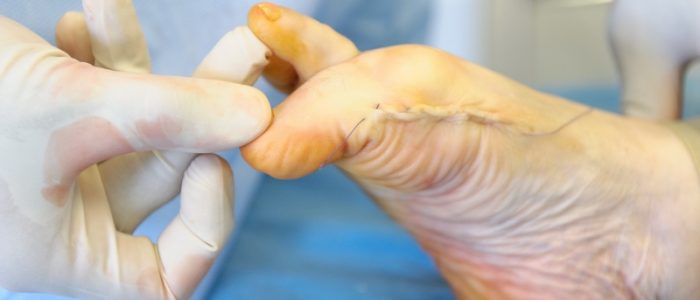
Халюс вальгус: суть метода и показания
Оперативное вмешательство на вальгусной косточке проводится на 3—4-й стадии развития дефекта. Суть метода заключается в выравнивании деформированных косточек и смещенных суставов у начала большого пальца стопы, и закреплении их специальными винтами или спицами. Главными показаниями для Нallus valgus выступают:
- серьезные дефекты костных тканей;
- сильные болевые ощущения и воспалительный процесс;
- отклонение пальца стопы наружу на 25—35°;
- обширный отек;
- нарушение походки;
- неэффективность медикаментозной терапии.
Вернуться к оглавлению
Вид оперативного вмешательства
Вальгусная деформация большого пальца стопы лечится 2-мя видами хирургической операции. Выбор процедуры зависит от патологических процессов, степени повреждения соединительных тканей и имеющихся индивидуальных ограничений. В таблице представлены виды операции Нallus valgus и их преимущества:
| Как проводится | Преимущества | |
|---|---|---|
| Малоинвазивный | Ликвидация выроста на кости и подкожной сумки сустава выполняется через два незначительных прокола | Специальные фиксаторы в большой палец не используются |
| Ткани и сухожилия не повреждаются | ||
| Позиция пальца восстанавливается через закрытый доступ | ||
| Реконструктивный | Восстановление сустава и положения пальца делают через продольный надрез | Полностью устраняет деформацию косточки на стопе |
| Ликвидирует патологию при запущенной стадии недуга |
Вернуться к оглавлению
Как подготовиться?
Перед лечением вальгусной деформации стопы следует пройти диагностику и определить степень заболевания. Необходимые исследования покажут вид деформации фаланги, расхождение костей, степень повреждения мягких тканей и градус отклонения пальца от нормы. Диагностические мероприятия включают:
- рентген;
- компьютерную томографию;
- магнитно-резонансную томографию.
Вернуться к оглавлению
Этапы операции
Чрескожная коррекция вальгусной деформации большого пальца стопы проводится под местным наркозом. Операция проводится поэтапно:
- Делается 2 прокола по 3—4 мм по обе стороны поврежденной конечности.
- Под рентген-контролем вскрывается суставная капсула, ось пальца устанавливается в нормальной позиции.
- Устраняются патологические изменения фрагментов кости.
- Некоторые костные структуры подпиливаются микрофрезами.
При вальгусной деформации 1 пальца процедура занимает около 60 мин. Реконструктивная операция по удалению выполняется с использованием специальных фиксаторов. При такой терапии выравненные косточки закрепляются в необходимом положении на пластины, винты, спицы. После этого суставная капсула сшивается и накладываются швы. Затем поврежденный участок фиксируется повязкой или бинтом.
Реабилитация после операции Халюс Вальгус
Реабилитация после операции Халюс вальгус занимает немного времени. На следующий день пациент может начинать аккуратно наступать на ногу, а уже через 7—8 дней двигательная функция будет полностью восстановлена. Через 2 недели после хирургической процедуры снимаются швы. Присутствие винтов в деформированном участке надежно фиксирует сустав в правильном положении, больной при этом не ощущает никакого дискомфорта. Чтобы избежать осложнений и сократить процесс заживления, рекомендуется следующий перечень восстановительных мероприятий:
- Обеспечить полный покой поврежденной конечности.
- Для быстрого сращивания участков рассечения использовать заживляющие лекарственные средства. Чтобы не беспокоиться по поводу образования тромба, необходимо принимать специальные препараты. Врачи отдают предпочтение препарату «Прадакса».
- Нельзя снимать повязку.
- Не наступать полностью на ногу 21 день.
- Делать специальные упражнения после операции, особенно эффективно помогает гимнастика, ЛФК для стоп или массаж при халюс вальгус. Чтобы улучшить ток крови и ускорить регенерацию, массировать и разминать нужно всю стопу.
- Носить ботинки, где есть ортопедические стельки или использовать ортез.
- Периодически держать ногу выше головы, даже если это трудно выходит.
- Если образовались отеки, то следует сразу сделать холодный компресс.
При вальгусной деформации пальца проводится Нallus valgus, для лечения такой же патологии шейки бедра назначается операция остеотомия.
Осложнения и противопоказания
Если пациент не соблюдает все врачебные рекомендации, то возможны следующие осложнения после операции:
 Если пациент не соблюдает предписаний врача, то патология может осложниться бактериальной инфекцией.
Если пациент не соблюдает предписаний врача, то патология может осложниться бактериальной инфекцией.
- инфицирование суставных тканей;
- сдвиг элементов кости;
- ограничение функциональности стопы;
- образование кровотечений;
- онемение кожи;
- уменьшение размера деформированного пальца;
- отсутствие процесса сращения костных элементов;
- повторное развитие патологии;
- возникновение асептического некроза.
Проведения такой процедуры противопоказано:
- при патологиях сосудистой системы;
- при гнойных инфекциях и заболеваниях кроветворных структур;
- когда у человека образовалась диабетическая стопа или возник тромбофлебит венозных сосудов.
При артрозах и артритах преимущественно проводится лечение Халюс вальгус лазером, путем частичного удаления фаланги пальца. В зависимости от вида хирургического вмешательства, полное восстановление всех функций ноги потребует 4—6 месяцев. В этот период необходима ортопедическая обувь, используемая против повторного деформирования стопы. Стоимость медицинских услуг по устранению hallus valgus зависит от типа анестезии, квалификации хирурга, клиники, поэтому оперативное лечение рекомендуется проводить по медполису. Своевременно проведенное хирургическое вмешательство полностью ликвидирует искривление сустава, устранит вальгусную деформацию и нормализует походку.
Восстановление после операции халюс вальгус
Вальгусная деформация большого пальца ноги связана с нарушением физиологии первого плюснефалангового сустава, которое может быть обусловлено генетической предрасположенностью, патологией связочной системы, определенной неврологической проблемой, и даже использованием неудобной обуви. При запущенном состоянии болезни рекомендовано оперативное вмешательство. Реабилитация после операции халюс вальгус преследует цель замедления развития деформации, поскольку даже радикальный метод лечения полностью не устраняет проблему, а требует комплексного подхода.
Особенности течения заболевания
Суть заболевания заключается в увеличении угла между плюсневыми костями, вследствие чего первая плюсневая кость мигрирует вовнутрь, а сам палец – кнаружи. В результате головка плюсневой кости вступает в конфликт с обувью, что приводит к воспалению суставной сумки и сухожилья приводящей мышцы. Со временем процесс переходит в хронический, в связи с чем на поверхности фаланги образуется воспаленный болезненный бугорок.
Стадии деформации
В современной травматологии различают три основные стадии деформации халюс вальгус:
- При первой стадии угол отклонения первого пальца наружу составляет меньше 25 градусов, расхождение плюсневой кости при этом не больше 12 градусов.
- Вторая стадия: отклонение первого пальца составляет больше 25 градусов, плюсневой кости не больше 18 градусов.
- При третьей стадии визуализируется отклонение пальца больше, чем на 35 градусов, а кости – больше чем на 18 градусов.
Варианты оперативных вмешательств
Врачи рекомендуют раннюю хирургическую коррекцию халюс вальгус, поскольку это дает возможность замедлить развитие остеоартрита как ведущего осложнения патологии. Сегодня все варианты лечения данной патологии можно поделить на две большие категории: малоинвазивные и реконструктивные. Разница между ними заключается в масштабности вмешательства и использовании дополнительных конструкций.
Ни одна из оперативных методик не устраняет дефект полностью, что требует особого внимания к использованию ортопедической обуви и плановым консультациям лечащего врача
Малоинвазивные варианты вмешательства
Малоинвазивный вид вмешательств относительно недавно стал доступен для широкого использования, поскольку техника его проведения требует постоянного операционного рентген-контроля. Методика кардинально отличается от реконструктивных вариантов проведения процедуры, поскольку хирург не производит деструкцию костной ткани, не использует металлоконструкции, что существенно ускоряет процесс реабилитации пациента.
Техника заключается в выполнении двух проколов с обеих сторон пальца, через которые производится высечение костного нароста и подкожной слизистой сумки пальца. При подобном варианте проведения манипуляции пациент может покинуть больницу на вторые сутки.
Реконструктивные варианты оперативного вмешательства
Существует около 150 различных методик, направленных на коррекцию угла между первым пальцем и головкой плюсневой кости. Стоит выделить шесть основных типов, которыми пользуются во всем мире для реконструкции стопы:
- Шевронная остеотомия по методу Аустина позволяет уменьшить межплюсневый угол, восстановить нормальную ось первого пальца, укоротить или сохранить длину плюсневой кости. Реабилитация после операции халюс вальгус на стопах по такому методу длится достаточно долго, поскольку инвазия предполагает перепиливание плюсневой кости.
- Классическая корригирующая остеотомия проксимальной фаланги первого пальца по Akin предполагает стандартную резекцию медиального выроста плюсневой кости с последующей клиновидной остеотомией.
- Цилиндрическая остеотомия заключается только в изменении длины пальца.
- Клиновидная проксимальная остеотомия предполагает коррекцию дефекта и укорочения пальца.
- Клиновидная дистальная остеотомия отличается от предыдущей высотой выполнения резекции, поскольку выполняется ближе к дистальному концу кости.
- Трапециевидная резекция применяется крайне редко благодаря наличию более удобных методов коррекции.
Возможные противопоказания к оперативному лечению
Любая техника оперативного вмешательства невозможна в случае возникновения инфекционного или неинфекционного воспаления суставной сумки, суставных поверхностей среднетяжелой или тяжелой степени тяжести. Запрещено проводить инвазию у пациентов с третьей стадией остеоартроза или с признаками артрита в стадии обострения.
Противопоказанием к оперативному вмешательству является облитерирующий атеросклероз или эндартериит сосудов нижних конечностей по причине вероятного инфекционного осложнения в плохо васкуляризированных участках тканей.
Запретом для проведения оперативного вмешательства может стать любое декомпенсированное хроническое заболевание системного характера, которое протекает в тяжелой форме, оказывает патологическое воздействие на сосуды или нервы нижних конечностей (сахарный диабет, варикозное расширение вен, тромбофлебит)
Какие осложнения могут возникнуть после операции
Наиболее частым осложнением операции халюс вальгус является выраженный болевой синдром в области подушечки стопы. Он проходит сам по себе со временем или же под действием противовоспалительных препаратов. Часто встречается тромбоз глубоких вен или инфицирование тканей как последствие травматизации мягких тканей в ходе операции.
Неврологические осложнения могут проявляться снижением чувствительной и двигательной функции большого пальца как следствие повреждения нервных волокон при вмешательстве. Гораздо реже случается некроз головки кости или аллергический отек мягких тканей вокруг нее.
Особенности восстановления после операции халюс вальгус
Весь период реабилитации можно поделить на три основных этапа: палатный режим (длится до десяти суток в зависимости от типа проведенного вмешательства), ранний восстановительный этап (длится до полутора месяцев, заключается в использовании специального ортеза и щадящем физическом режиме), заключительный восстановительный период (заканчивается через 4-6 месяцев после операции, характеризуется полным возвращением пациента к привычному образу жизни, позволяет заниматься спортом и носить любимую обувь).
Реабилитация после операции халюс вальгус с винтами должна обязательно сопровождаться рентгенологическим контролем процесса консолидации в месте резекции костной ткани.
Физические упражнения после оперативного вмешательства
В первые сутки после выполнения операции пациенту разрешено слегка двигать стопой, если это не причиняет ему сильной боли. Ходить разрешается только на третьи сутки после операции, используя фиксатор. С целью ускорения выздоровления врачи советуют держать ногу на высоте в положении лежа на ранних этапах восстановления. В случае возникновения болезненных ощущений и жжения стоит проверить, не смещен ли ортез со своего привычного положения.
Физические занятия во время 3 и 4 недели после вмешательства
На данном периоде реабилитации пациенту запрещены активные динамические и статические нагрузки на прооперированную стопу и показано обязательное использование фиксатора во время ходьбы. Обычно на этом этапе больной прихрамывает.
Реабилитологи советуют выполнять ротацию и супинацию (проворот/отворот) стопы с целью профилактики связочной контрактуры. Также нужно массажировать и разминать большой палец для восстановления чувствительности и укрепления мышечной силы отводящих мышц стопы.
Лечебная физкультура на 6-7 неделе после оперативного вмешательства
Спустя шесть недель после операции в большинстве случаев пациент может восстановить обычный режим ходьбы. Реабилитация после операции халюс вальгус со спицами может отсрочить этот момент еще на несколько недель из-за часто появляющегося болезненного дискомфорта в области имплантации металлоконструкций.
По-прежнему стоит избегать активных занятий спортом и ношения обуви на высоком каблуке, но пациент может избавится от ортеза, если чувствует себя хорошо. Основные физически нагрузки, которые показаны на данном этапе, представляют собой ходьбу по пересеченной местности, легкий бег трусцой в ортопедической спортивной обуви, велосипедные прогулки.
Положительно сказывается на процессе восстановления массаж и тренировка хватательных движений пальцами стопы для разработки мышц-сгибателей фаланг. Более активные и динамичные виды спорта станут доступны спустя полгода после операции.
УПРАЖНЕНИЯ ДЛЯ СТОП после удаления косточек на ногах HALLUX VALGUS Алексей Олейник: Видео

Закончил Санкт-Петербургский государственный медицинский университет имени академика И.П.Павлова. Работаю терапевтом более 15 лет. Мой девиз в работе и в жизни: «Никогда не говори никогда.»
Операция и реабилитация при деформации первого пальца стопы (hallux valgus)
Перед операцией обязательна консультация специалиста-ортопеда. Заключение врача основывается на трех компонентах:
- Медицинская история. Врач спросит вас об общем состоянии здоровья, об эффективности консервативных способов лечения и о том, насколько сильная боль вас беспокоит. Очень важна информация о перенесенных и хронических заболеваниях, так как они могут повлиять на исход операции. Диабет или ревматоидный артрит, например, увеличивают риск развития инфекции и замедляют заживление. Сосудистые расстройства могут стать причиной сильной боли и медленного заживления. Обязательно скажите врачу об аллергических реакциях на лекарственные препараты.
- Осмотр позволяет оценить степень деформации, повреждения мягких тканей. Ортопед выявит наличие других деформаций (молоткообразные пальцы, натоптыши, мозоли).
- Рентгенограммы дают возможность точно измерить углы отклонения костей для определения методики и объема операции. Рентгенограммы выполняют в положении стоя (с нагрузкой). На консультации ортопед определит, является ли хирургический метод наилучшим для вас, обсудит еще раз все безоперационные методы. Он также расскажет о возможных рисках и осложнениях после операции.
Подготовка к операции
Если вы решили сделать операцию, то вам необходимо пройти полное обследование – сделать анализы крови и мочи, рентгенограмму грудной клетки, ЭКГ. По результатам этих исследований терапевт сделает заключение о состоянии вашего здоровья. Проконсультируйтесь с врачом о препаратах, которые вы принимаете постоянно: прием одних надо продолжить, а некоторые перед операцией следует отменить.
Специальные рентгенограммы стоп должны быть с вами во время операции – это может помочь в ходе вмешательства.
Почти все операции мы проводим в режиме «стационара одного дня» или даже амбулаторно. Это значит, что вы поступаете в клинику за несколько часов до операции, вас еще раз осматривает врач, заполняется медицинская документация и вы оказываетесь в операционной.
Большинство операций проводятся под проводниковой анестезией: это означает, что стопа ничего не чувствует, а вы находитесь в сознании и дышите самостоятельно. Общая или спинальная анестезия используется редко. Бригада анестезиологов присутствует рядом на случай необходимости коррекции обезболивания.
После операции вас отвезут в палату. Выпишут вас в тот же или на следующий день.
Ваше восстановление дома
Успех лечения во многом зависит от того, насколько четко вы следуете инструкциям и рекомендациям врача в первые несколько недель после операции. Вы будете регулярно встречаться со своим врачом, чтобы быть уверенной, что стопа заживает правильно.
Перевязки: Вас выпишут с повязками на стопе, удерживающими пальцы в правильном положении. У вас также будет специальная послеоперационная обувь или жесткая фиксирующая лонгета для защиты стопы. Швы снимают обычно через 2 недели после операции, но стопа может нуждаться в дополнительной повязке или жесткой фиксации в течение 6–8 недель. Чтобы заживление шло успешно, не следует разбинтовывать или мочить повязки. Это может привести к попаданию инфекции или возврату деформации. Когда вы принимаете душ, желательно закрыть повязку полиэтиленовым пакетом или пищевой пленкой.
Нагрузка: Ортопед может посоветовать в первые несколько дней после операции использовать ходунки или костыли. Постепенно, по мере того как стопа станет заживать, можно будет увеличивать нагрузку на нее. И все же стоит ограничить ходьбу в первые недели после операции.
Отек и обувь после операции: В первые дни после операции старайтесь как можно дольше держать ноги повыше и прикладывайте к стопе лед для снижения отека и воспаления.
Небольшое воспаление мягких тканей стопы в первые 6 недель после операции – нормальное явление. Когда снимите повязку и специальную обувь, носите кроссовки или ботинки из мягкой кожи в течение нескольких месяцев, пока стопа окончательно не заживет. Не надевайте модельную обувь на высоком каблуке в течение 6 месяцев после операции. Следуйте подсказкам о правильной обуви, указанным выше, тем самым вы предотвратите возврат деформации.
Течение реабилитации после операционного лечения
Частый вопрос: «Сколько реабилитация?» «Как она протекает?»
Давайте разберём по неделям. Договоримся, что все сроки отсчитываем от момента операции. И эти советы носят общий характер, то есть у большинства пациентов именно так и происходит. ИТАК!
1-2 недели.
Максимально домашний, постельный режим и нога поднята выше уровня сердца, чтобы была профилактика отека. На ногу можно наступать в обуви Барука, либо наступать только на пятку. Тут Вы сами решаете как быстрее дойти до туалета. Ибо ходить можно только в туалет и на кухню поесть. Почему так и что это Вам даст. После операции, когда вы будете опускать ногу вниз, Вы будете чувствовать приток крови к ноге и будете чувствовать, что она наливается «тяжестью». Во-первых, это дискомфортно и больно. Во- вторых, нога будет отёчна, и это может замедлить вашу реабилитацию, которая начнётся с 3-й недели. На большом отеке будет затруднительно разрабатывать пальцы. А когда Вы опускаете ногу вниз кровь под действием силы тяжести и работы сердца течёт вниз. А вот наверх ей помимо работы сердца помогает течь работа мышц и клапаны. А у Вас после операции мышцы работают плохо, ноге больно. Вот так на пальцах и довольно примитивно я постарался объяснить особенности первых 2 недель после операции.
Послеоперационный период. 3-4 неделя.
Первые 2 недели Вы пролежали и просидели дома. Нога кверху, Вы себя берегли и ждали когда же можно уже что-то делать. Но не спешим.
Через 2 недели после операции важный этап — снятие швов. В случае с моими пациентами- швы не снимаются! нитки сами рассасываются.
И. Теперь точно можно мыться под душем и не заматывать ногу в пищевую плёнку. ( это при условии, что все зажило хорошо, и рана сухая).
Вам сняли швы, и теперь пора заниматься разработкой пальцев. И это ОЧЕНЬ важно. Это может быть больно, неприятно и тд. Но это НАДО начинать делать. Если не сможете сами, тогда обращаемся к реабилитологу и занимаемся с ним.
Если этого не делать, ждать когда будет меньше болеть, будет время и тд., тогда у Вас будет ровный палец, но не сгибающийся. Помните об этом.
Ходить можно больше и столько сколько Вам комфортно. Но обязательно в послеоперационной обуви! .
Можно садиться за руль и ездить. Только в обуви Барука. И учитывайте, тот факт, что водить в ней «слегка» необычно. Поэтому мой совет- потренируйтесь во дворе, а потом выезжайте на дороги. Это Ваша ответственность за свою жизнь и жизнь окружающих.
К концу 4 недели я своим пациентам назначаю рентген контроль и после этого решаю вопрос о переходе к нормальной обуви (она должна быть свободной, не давить на ногу. Что-то типа кроссовок.)
Могу сказать, что 70-80 % моих пациентов ходят с 5-й недели без послеоперационных ботинок. Но есть пару важных моментов!
Пациент ещё не делает полный перекат через 1-й плюсне-фаланговый сустав. И 2 недели Вы просто передвигаетесь в обычной обуви. И продолжаем заниматься ЛФК для пальцев. Ежедневно 2-3 раза в день по 10-15 минут. И если нога отекает, значит необходимо носить компрессионный трикотаж.
Начиная с 7-й недели очень важное событие, от которого все отвыкли!!
Вы начинаете ходить с перекатом через первый палец. И это крайне важно. Многие из Вас делают ошибку перенося вес тела на наружный край стопы. Таким образом, через пару недель начинает болеть в области 3,4,5 плесневых костей, а 1-й палец Вы из-за страха щадите. Я понимаю, что страшно, что так привыкли, что так проще . но крайне важно начать ходить правильно. И это потребует от Вас внимания и сосредоточенности.
В принципе, это самое основное действие, которое Вам предстоит на этих сроках. И, конечно, Вы носите свободную и удобную обувь. Стопа ещё может быть отечной и это НОРМАЛЬНО. Вы можете носить компрессионный трикотаж. И в конце 8 недели опять нужно сделать рентген контроль с нагрузкой.
Вальгусная деформация большого пальца (Hallux Valgus)
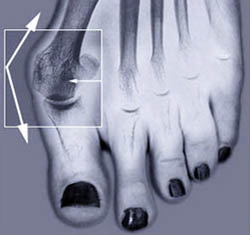
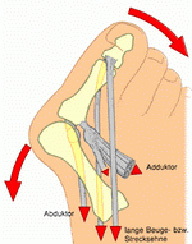
- Длительное ношение тесной модельной обуви;
- обуви на высоком каблуке и с узким носком;
- неправильно подобранная обувь.
Негативное постоянное влияние такой обуви приводит к прогрессированию поперечного плоскостопия, которое, как правило, лежит в основе таких деформаций стопы.
При выраженных, стойких деформациях, возникает необходимость в оперативном лечении.
Длительное ношение тесной обуви на каблуках так же приводит к снижению рессорной функции стопы. В результате чего, ослабление мышц и связочного аппарата приводит к веерообразному расхождению плюсневых костей с варусным отклонением и пронацией первой плюсневой кости, иногда вывихом сесамовидных костей, подвывихом в I клиновидно-плюсневом суставе с вальгусным отклонением первого пальца. Варусное отклонение (приведение первой плюсневой кости), является ключевым моментом в формировании отклонения первого пальца.
Нарушение соосности в первом плюснефаланговом суставе приводит к развитию деформирующего артроза и костно-хрящевым разрастаниям в области головки I плюсневой кости, и прогрессированию молоткообразной или куркообразной деформации остальных пальцев стопы.

Эластичное бинтование нижних конечностей необходимо для уменьшения отека и профилактики тромбоэмболических осложнений. Пациентам с венозной недостаточностью назначаются препараты, разжижающие кровь. Назначается физиотерапевтическое лечение и лечебная гимнастика.
Как правило, выписка из стационара производится на 5—6 сутки. После чего необходимо выполнять перевязки через день, лечебную гимнастику. Желательно продолжить физиотерапевтическое лечение в амбулаторных условиях. Швы снимаются на 12—14 сутки.
Если выполнена остеотомия плюсневых костей, через 6—8 недель выполняется контрольное рентгенологическое исследование. По его результатам решается вопрос о расширении двигательного режима в обычной обуви.
С целью закрепления результата и профилактики возможных рецидивов, обязательно ношение стелек с выкладкой сводов стопы. До 6 мес с момента операции не желательно носить обувь на каблуках более 3—4 см.
Срок временной нетрудоспособности зависит от характера выполненного хирургического вмешательства. В среднем через 1,5—2 мес после операции пациент возвращается к труду и ходит в обычной обуви.
Удаление Халюкс Вальгус
Вальгусная деформация стопы является распространенной проблемой, которую часто решают радикальным путем. При патологии проводится операция Халюс Вальгус со спицами и другие хирургические вмешательства, устраняющие патологию. Оперативное лечение назначается доктором, а после него требуется носить специальные стельки и следовать иным процедурам реабилитации. Если после хирургии восстановление проводится неправильным образом, то вероятны осложнения, сказывающиеся на нормальной подвижности ноги.

В каких случаях проводят?
Удалить выросшие косточки на стопе возможно с помощью медицинских методик, при которых применяют лазер, специальные ортопедические ботинки и другие способы лечения. Тяжелая форма hallux valgus требует проведения радикального лечения. Показаниями к процедуре являются:
- сильные отеки и боли, беспокоящие большой палец конечности;
- воспалительные процессы, возникающие при ношении привычной обуви;
- плоская ступня;
- безрезультативность консервативной терапии;
- осложнения разной тяжести.
Вернуться к оглавлению
Нюансы предоперационной подготовки
Прежде чем назначить хирургическое вмешательство по удалению Халюкс Вальгуса, проводится комплексное лабораторное и инструментальное обследование.
Перед манипуляцией проводится следующая диагностика:
 Перед проведение операции больной должен пройти ЭКГ.
Перед проведение операции больной должен пройти ЭКГ.
- общее исследование крови и мочи;
- биохимия кровяной жидкости;
- коагулограмма;
- рентгеновские снимки стопы в проекции сбоку;
- электрокардиография;
- лабораторные анализы на ВИЧ-инфекцию, сифилис и гепатит.
Важно перед операцией выяснить отношение пациента к обезболивающим методикам. Если удаление косточек выполняется малоинвазивными способами, то применяется местная анестезия. Если пациент не возражает и по состоянию здоровья разрешено, то делают операцию под общим наркозом. Хирургия Хальгус Вальгус даже под местным обезболиванием не доставляет человеку боли и дискомфорта.
Как делают операцию на стопе при Халюс Вальгус?
Чрескожная коррекция вальгусной деформации большого пальца стопы выполняется несколькими способами, которые подбирает доктор. В таблице представлен перечень оперативных вмешательств, которые показано делать при патологии:




-0 Комментарий-