Содержание:
- 1 Вертеброгенная люмбалгия: симптомы и лечение заболевания
- 1.1 Вертеброгенная люмбалгия
- 1.2 Симптомы и причины люмбалгии
- 1.3 Острая и хроническая вертеброгенная люмбалгия
- 1.4 Симптомы и диагноз вертеброгенной люмбалгии
- 1.5 Ветреброгенная люмбалгия
- 1.6 Вертеброгенная люмбалгия
- 1.7 Как избавиться от вертеброгенной люмбалгии – хронической или острой боли в поясничном отделе
- 1.8 Вертебральная люмбалгия
- 1.9 Почему возникает?
- 1.10 Как проявляется?
- 1.11 Какие бывают синдромы?
- 1.12 Формы патологии
- 1.13 Как диагностируют?
Вертеброгенная люмбалгия: симптомы и лечение заболевания
Вертеброгенная люмбалгия

Вертеброгенная люмбалгия – острый или хронический болевой синдром, возникающий в локальной области поясничного отдела позвоночника. Данный синдром занимает лидирующее положение по частоте обращаемости в медицинские учреждения.
Причиной люмбалгии может быть рефлекторный или компрессионный синдром.
- Рефлекторная вертеброгенная люмбалгия развивается в результате раздражения рецепторов, находящихся в позвоночнике и окружающих тканях. Дополнительный болевой синдром дает гипертонус и мышечный спазм поясничной области, приводящие к хронизации процесса.
- При развитии компрессионной формы боль возникает за счет сдавления корешков, сосудов или непосредственно спинного мозга патологически измененными позвонками.
Симптомы и причины люмбалгии
Если возникает острая вертеброгенная люмбалгия, то многие пациенты уверенно показывают конкретную точку, в которой развивается болевой синдром. Провоцирует развитие боли резкое движение, кашель, чихание, физическая нагрузка, наклон. При осмотре врач отмечает сглаженность лордоза, болезненность при пальпации паравертебральных точек, умеренный симптом натяжения. Такую боль еще называют люмбаго.
Говоря о хронизации процесса, подразумевается хроническая вертеброгенная люмбалгия, для которой характерна ноющая, не явно выраженная боль, усиливающаяся при движении. Ограничение статики в поясничном отделе менее выражена.
Причины вертеброгенной люмбалгии связаны с заболеваниями позвоночника:
- Остеохондроз;
- Грыжа;
- Опухоль;
- Спондилез;
- Спондилит;
- Спондилолистез;
- Врожденные аномалии позвоночного столба;
- Болезнь Бехтерева;
- Остеопороз;
- Инфекционное поражение позвоночника;
- Психосоматические боли.
Соответственно, зная механизм образования болевого синдрома, понимая причины развития боли, можно эффективно влиять на данные процессы, назначая медикаментозную терапию.
Лечение острой вертеброгенной люмбалгии

Лечение вертеброгенной люмбалгии является комплексным с учетом этиологического и патогенетического фактора. Главной задачей терапии острой люмбалгии является быстрое купирование интенсивного болевого синдрома. Постельный режим длится 1-2 дня, после чего показана ранняя активизация больного.
Если имеется нестабильность позвоночного сегмента, то показана иммобилизация поясничного отдела. Однако иммобилизация также должна быть краткосрочной, после чего постепенно расширяют двигательный режим.
Для купирования боли рекомендованы паравертебральные блокады с анестетиком, кортикостероидом. Блокады проводятся один раз в три дня, курсами по 3-5 процедур. Применение НПВС является золотым стандартом терапии острой люмбалгии. В зависимости от выраженности боли выбирается форма поступления препарата в организм: мази, таблетированные формы, в/м, в/в, внутрисуставные инъекции.
Показана противоотечная терапия, назначение миорелаксантов. Важным в лечении люмбалгии является подбор вазоактивных препаратов, нормализующих микроциркуляцию. В тяжелых случаях показано назначение кортикостероидов кратким курсом с быстрой отменой препарата.
Хроническая вертеброгенная люмбалгия
Хроническая вертеброгенная люмбалгия лечится по тому же принципу, однако выбор анальгетиков здесь меняется. В случае хронического течения показано назначение антидепрессантов и антиконвульсантов, оказывающих тормозное влияние на спинной мозг.
Так же рекомендовано добавление вегетотропных, антихолинэстеразных препаратов. Хороший эффект оказывает назначение витаминов группы В, хондропротекторов.
Немаловажным является назначение немедикаментозного лечения: иглорефлексотерапия, массаж, токи, УВЧ, магнито- и лазеротерапия, ЛФК. Особая роль отводится методу постизометрической релаксации и вытяжению.
В случае неэффективности медикаментозного лечения, не купируемом болевом синдроме, постоянного обострения врач должен рассматривать вопрос о проведении хирургической операции.
Почему Вам стоит прийти именно к нам?
- Лечение заболеваний опорно-двигательного аппарата в нашей клинике осуществляется при помощи высокотехнологичных методов, позволяющих эффективно и гарантированно добиться положительного результата;
- Мы обеспечиваем максимальную безопасность пациентов на всех этапах диагностики и лечения;
- В лечении заболеваний позвоночника наши специалисты используют собственные наработки и уникальные методики;
- Мы индивидуально подходим к решению каждой конкретной медицинской задачи.
Запись в Пресненский центр: +7 (495) 255-36-36
Адрес: М. 1905 года, ул. 1905 года, д. 7 стр. 1
Острая и хроническая вертеброгенная люмбалгия
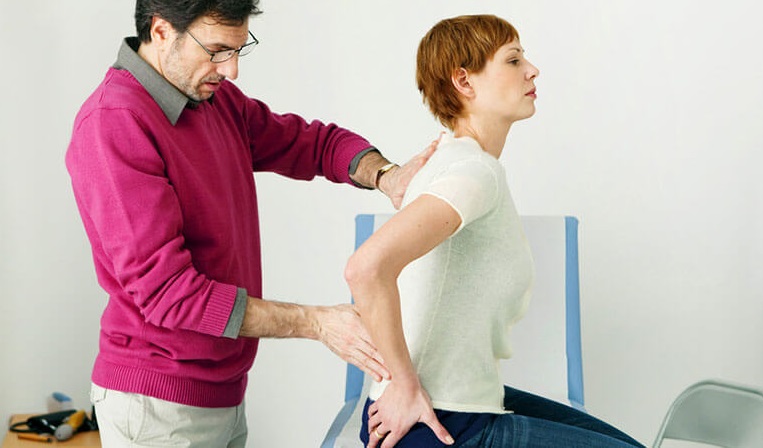
Внезапная сковывающая боль в области поясницы может быть следствием травмы мышечных волокон за счет их растяжения или микроскопического разрыва. Чаще всего это случается при резких движениях и подъеме тяжестей. Также существует и другой механизм возникновения болевого синдрома. В его основе лежит нейрогенная природа на фоне нарушения иннервации в ущемленном нервном волокне корешков спинного мозга. При этом устанавливается диагноз вертеброгенная люмбалгия, которая характеризуется специфическими симптомами. Подразделяется патология на острую и хроническую формы: первая отличается сравнительно быстрым регрессирующим течением и не оставляет деструктивных изменений в мышечной ткани, при второй может развиваться дистрофия мышечных волокон, что в еще большей степени ухудшает состояние хрящевой ткани межпозвоночного диска.
Давайте попробуем разобраться в механизме развития острой вертеброгенной люмбалгии при различных заболеваниях позвоночного столба. В основе патологии лежит ущемление корешковых нервов, происходящее за счет уменьшения амортизационной способности хрящевой ткани. Деструкция диска может происходить исключительно на фоне нарушения диффузного питания, осуществляющегося с помощью расположенных в непосредственной близости мышечных волокон. Если мышцы ослаблены, гиалуроновые и колагеновые волокна не получают в достаточном объеме воду и питательные вещества. Запускается механизм протрузии, уменьшается высота диска. При неловком движении может возникать ущемление нервного волокна. В качестве компенсаторной реакции задействуются скрытые резервы возможностей мышечной ткани. Передается избыточный нервный импульс, который провоцирует клонический спазм за счет дефицита кислорода и питательных веществ.
Помимо болевого синдрома при первичном осмотре выявляется синдром натяжения, нарушение иннервации окружающих тканей, снижение кожной чувствительности и другие признаки ущемления корешковых нервов, отходящих от спинного мозга.
Состояние требует немедленной медицинской помощи, поскольку запускается механизм эндогенного воспаления. Возникает отечность тканей, окружающих пояснично-крестцовый отдел позвоночника, что еще в большей степени усугубляет нарушение процесса диффузного питания. Без специальной помощи восстановление может занять несколько месяцев. Без комплексной терапии развивается хроническая вертеброгенная люмбалгия, приводящая нередко к состоянию инвалидности и требующая хирургического вмешательства для восстановления физиологической иннервации тканей и органов брюшной полости, нижних конечностей.
Симптомы и диагноз вертеброгенной люмбалгии
Диагноз вертеброгенная люмбалгия не может быть самостоятельным, как правило, он присутствует в качестве дополнительного уточняющего термина к другому заболеванию. Дело в том, что вертеброгенная люмбалгия — это комплекс специфических симптомов, указывающих на наличие осложнений остеохондроза, грыжи межпозвоночного диска, спондилеза, болезни Бехтерева, спондилоартрита и некоторых других патологий хрящевой ткани.
Для постановки подобного диагноза должны присутствовать типичные симптомы вертеброгенной люмбалгии, которые могут заключаться в следующем:
- жалобы пациента на то, что боль иррадиирует в ногу на стороне поражения, в область паха, внутренней поверхности бедра;
- боль ощущается как острая, жгучая, стреляющая;
- снижение болевой кожной чувствительности в зоне иннервации пораженного корешкового нерва;
- изменение походки;
- принятие вынужденной позы пациентом во время сидения, подъема на ноги;
- ограничение амплитуды подвижности в пояснично-крестцовом отделе позвоночника.
В тяжелых случаях могут возникать признаки нарушения физиологической работы внутренних органов: почек, печени, мочевого пузыря, кишечника. Иногда симптомы вертеброгенной люмбалгии имитируют приступ желчной или почечной колики.
В любом случае поставленный диагноз вертеброгенная люмбалгия требует тщательной дифференциальной диагностики. Пациенту назначается рентгенография, компьютерная томография, консультации нефролога, гастроэнтеролога (для исключения сопутствующей патологии). Женщинам необходимо посетить гинеколога для исключения воспалительных и опухолевых процессов в полости малого таза. Мужчинам соответственно показана консультация уролога или андролога (по возможности).
Имеются противопоказания, необходима консультация специалиста.
Вы можете воспользоваться услугой бесплатного первичного приема врача (невролог, мануальный терапевт, вертебролог, остеопат, ортопед) на сайте клиники «Свободное движение». На первичной бесплатной консультации врач осмотрит и опросит вас. Если есть результаты МРТ, УЗИ и рентгена — проанализирует снимки и поставит диагноз. Если нет — выпишет необходимые направления.
Ветреброгенная люмбалгия
Вертеброгенная люмбалгия
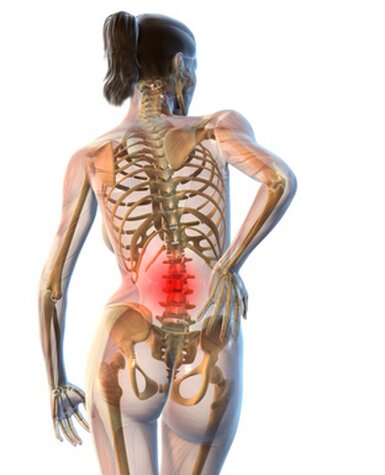
Вертеброгенная люмбалгия представляет хронический или острый болевой синдром, появляющийся в локальной зоне поясничного отдела позвоночника. Это заболевание занимает ведущее положение по частоте обращения в медицинские учреждения.
Симтомом люмбалгии может стать компрессионный или рефлекторный синдром.
• При возникновении компрессионной формы боль развивается за счет сдавления сосудов, корешков или непосредственно спинного мозга патологически нарушенными позвонками.
• Рефлекторная вертеброгенная люмбалгия возникает вследствие раздражения рецепторов, расположенных в окружающих тканях и позвоночнике. Дополнительная боль дает мышечный спазм и гипертонус поясничной области, создающие хронические процессы.
У 85% больных с вертеброгенной люмбалгией присутствует мышечно-тонические боли
Причины и симптомы люмбалгии:
Если развивается острая вертеброгенная люмбалгия, то многие больные показывают определенную точку, в которой возникает болевой синдром. Усиливает развитие боли кашель, резкое движение, физическая нагрузка, чихание, наклон. Во время осмотре врач наблюдает болезненность при пальпации паравертебральных точек, сглаженность лордоза, умеренный симптом натяжения. Данная боль еще называется люмбаго.
Хронизация процесса — это хроническая вертеброгенная люмбалгия, обусловленная не явно выраженной, ноющей болью, возрастающей при движении. Ограничение статики в поясничном отделе не так выражено.
Симптомы вертеброгенной люмбалгии зависят от болезней позвоночника:
• Психосоматические боли;
• Инфекционный процесс в позвоночнике;
• Остеопороз;
• Болезнь Бехтерева;
• Врожденные аномалии позвоночного столба;
• Спондилолистез;
• Спондилит;
• Спондилез;
• Опухоль;
• Грыжа;
• Остеохондроз.
Поэтому зная механизм развития болевого синдрома и понимая причины появления боли, можно результативно влиять на такие процессы, применяя медикаментозную терапию.
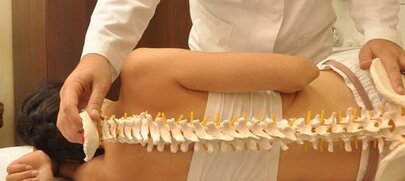
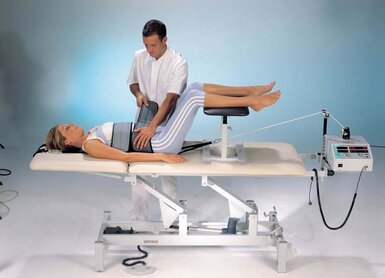
Лечение вертеброгенной люмбалгии
Лечение вертеброгенной люмбалгии происходит комплексно с учетом патогенетического и этиологического фактора. Основная задача терапии острой люмбалгии — это быстрое купирование сильного болевого синдрома. Постельный режим продолжается от 1 до 2 дней, после чего применяется ранняя активизация больного.
Когда присутствует нестабильность позвоночного сегмента, то используется иммобилизация поясничного отдела. Но иммобилизация также должна быть короткой, после этого медленно увеличивают активный режим.
Для купирования боли показаны паравертебральные блокады с кортикостероидом, анестетиком. Блокады делаются один раз в 3 дня, сеансами по 3-5 процедур. Использование НПВС представляет золотой стандарт терапии при острой люмбалгии. В зависимости от проявления боли подбирается форма поступления лекарства в организм: таблетированные формы, мази, в/в, в/м, внутрисуставные инъекции.
Показано назначение миорелаксантов, противоотечная терапия. Важным при лечении люмбалгии является выбор вазоактивных лекарств, нормализующих микроциркуляцию. А в тяжелых случаях используются кортикостероиды коротким курсом с быстрой отменой лекарства.
Хроническая вертеброгенная люмбалгия
Хроническая вертеброгенная люмбалгия лечится таким же принципом, но подбор анальгетиков изменяется. При хроническом состоянии используются антиконвульсанты и антидепрессанты, которые оказывают тормозной эффект на спинной мозг.
Так же показано добавление антихолинэстеразных , вегетотропных лекарств. Хороший результат оказывают хондропротекторы, витамины группы В.
Важным является использование немедикаментозного лечения: массаж, иглорефлексотерапия, УВЧ, токи, ЛФК, магнито- и лазеротерапия. Особое место отводится методике вытяжения и постизометрической релаксации.
В случае постоянного обострения, не купируемом болевом синдроме, не результативности медикаментозного лечения врач должен рассмотреть вопрос о хирургическом вмешательстве.
Как избавиться от вертеброгенной люмбалгии – хронической или острой боли в поясничном отделе

Вертеброгенная люмбалгия – это хроническая или острая боль, возникающая в области поясницы.
«Люмбалгия» означает, что боль локализуется именно в поясничном отделе, а «вертеброгенный» указывает на то, что причина этого явления – патологии позвоночника.
Вертеброгенная люмбалгия может возникать после подъема тяжестей, резких наклонов и т.д.

Все движения скованы, появляется напряжение.
При острой форме симптомы заболевания явные, а при хронической важно правильно провести диагностику и исключить гинекологические проблемы, заболевания почек и другие патологические состояния.
После физической работы, переохлаждения или нахождения в неудобной позе боли усиливаются. Состояние иногда ухудшается не сразу, а через несколько дней.
Боль может появляться только с одной стороны поясницы, усиливается при длительном нахождении в одной позе. Больной люмбалгией вынужден постоянно искать удобную позу, чтобы уменьшить болевые ощущения и снять напряжение.
Боль может усиливаться по утрам и после сна, при нахождении в позе на животе или спине, на боку неприятные ощущения становятся меньше.

- переохлаждение;
- работа в неудобной позе;
- повреждения и ушибы поясничного отдела, которые возникли после резкого движения и привели к патологиям тканей и смещениям;
- острые респираторные заболевания;
- плоскостопие;
- мышечные спазмы;
- обострение инфекционных заболеваний;
- тяжелая физическая работа;
- активный и нестабильный рост организма во время полового созревания;
- поясничные остеохондрозы.
Вертебральная люмбалгия

Вертебральная люмбалгия локализована в поясничном позвоночном сегменте, протекает длительно, характеризуется слабым или умеренным болевым синдромом. Вертеброгенная люмбалгия чаще беспокоит стариков, людей средней возрастной группы, а также проявляется в пубертатном периоде у подростков. Эта патология может протекать подостро, болевой синдром выраженный, но боль терпима.
Острая форма бывает из-за процессов дистрофии, дегенерации позвоночного столба. Хроническая вертеброгенная люмбалгия характеризуется слабыми, ноющими болевыми ощущениями, человеку будет дискомфортно при физической работе, в спокойном состоянии, во время сна. Такая боль является постоянной. Часто единственным симптоматическим проявлением является ощущение напряженности поясницы. Боль в редких случаях будет интенсивной, но патология не является безобидной: КТ или МРТ покажет серьезные патологические изменения позвоночного столба.
Почему возникает?
Причины, вызывающие вертеброгенную люмбалгию:
- Травматизация (если человек травмировал поясницу при падении, резко повернулся).
- Больной регулярно переутомляется физически.
- Человек работает в нефизиологических позах.
- Он часто переохлаждается.
- Постоянно болеет ОРВИ.
- Обостряются скрытые инфекционные процессы.
- Организм подростка в пубертатном периоде растет активно, нестабильно.
- Мышцы воспалены и спазмированы.
- Наблюдаются остеохондрозные изменения поясницы. Является наиболее частой причиной.
- У больного плоская стопа.
- Существуют онкологические новообразования поясницы.
- Наличие аутоиммунных патологических процессов (при болезни Бехтерева, ревматоидном артрите).
- Скелет имеет аномальное строение.
Как проявляется?
Главным симптоматическим проявлением этой патологии является болезненность спины, она может быть более или менее интенсивной, имеет разную длительность. Болевой синдром может быть односторонним, усилиться при стоячей, лежачей позиции или если больной находится долго в любой иной позиции. Больной чувствует себя постоянно уставшим, поясница у него всегда напряжена.
Поэтому человек всегда ищет позицию, при которой болезненность с напряженностью отсутствовали или хотя бы меньше беспокоили. Часто боли беспокоят пациента утром, после того, как он поспал на животе либо на спине. Боль будет менее интенсивной, если человек будет лежать на боковой стороне. При этом патологическом состоянии расслабление мышц поясницы достигается с трудом, человек чувствует, что его поясница постоянно скованна.
Какие бывают синдромы?
Дискогенная люмбалгия характеризуется некоторыми патологическими состояниями. Эти состояния характеризуются:
- Мышечно-тоническим синдромом.
- Корешковыми нарушениями, при которых сдавливаются нервы спинного мозга.
- Повреждением участка между поясницей и крестцом — L5-S1 (при межпозвоночной грыже).
- Раздражением крестцового корешка (S1) слева. Оно вызвано ослабленными мышцами данной зоны, близлежащими нейронами.
Также происходит поражение корешков спинного мозга: вегетативных, чувствительных, двигательных нейронов. Если они раздражаются, то боль иррадиирует в разные области тела (брюшная, промежностная зона, ноги, органы репродукции). Диагностика выявит болезненность остистых отростков, двигательные и сухожильные расстройства. Люмбалгия характеризуется очагами уплотненных мышц пораженного сегмента, болевые ощущения в этих очагах наиболее интенсивны, чем в иных участках.
Поскольку такая дорсопатия возникает из-за остеохондроза позвоночного столба, то основная симптоматика связана с ним:
- Болевые ощущения иррадиируют в нижнюю конечность.
- Наблюдается мышечный гипертонус.
- Человеку трудно ходить.
- Поясничный сегмент ограничен в подвижности.
Если позвоночный столб поражен онкологическим процессом, то болевой синдром интенсивный. Его не устранят нестероидные противовоспалительные препараты, могут помочь только наркотики. Проявляются симптомы интоксикации, человек равнодушен к еде, кожа у него бледная, он резко похудел. В поясничной зоне на фоне сниженного веса можно увидеть опухоль, при пальпаторном воздействии она уплотнена, ее нельзя сдвинуть.
Формы патологии
Хроническая форма характеризуется следующим образом. Остропротекающая болезненность наблюдается чаще, но основу этой дорсопатии составляют хронические процессы дистрофии и дегенерации. Хронически протекающая патология бывает при аутоиммунных патологических процессах, грыжах, локализованных между позвонками.
Особенности хронической формы:
- Долгая ноющая боль.
- Человек нетрудоспособен минимум квартал за год.
- Лечебный результат от нестероидных средств минимален.
- Состояние пациента улучшается при гормонотерапии, лечении цитостатическими, антидепрессантными препаратами.
- Рентген покажет серьезные нарушения позвоночного столба.
Если симптоматика распространена на всю спину и ноги, то причина заключается в онкологии, аутоиммунных заболеваниях. Хронически протекает люмбалгия после травм, если был компрессионный перелом, оперативная коррекция. В этом случае лечебный эффект достигает с трудом, показано хирургическое вмешательство.
Вертебральная форма
Хронически или остропротекающая люмбалгия связана с процессами дистрофии и дегенерации. Поэтому развивается вертебральная форма данной дорсопатии со своими особенностями. Лечебный результат от нестероидных и миорелаксантных средств максимален. Боли обостряются после того, как человек поработал физически. За время заболевания наблюдается 2 или 3 приступа острой боли. МРТ и рентген покажут характерные изменения позвоночного столба. Может образоваться межпозвоночная грыжа.
Спондилогенная форма
Спондилогенная форма люмбалгии происходит при поражении межпозвоночных суставов с отростками. Возникает при аутоиммунных патологических процессах, поскольку происходит системное поражение костей и хрящей. Межпозвоночное пространство изменяется за счет того, что деформируются суставы. Поражаются корешки спинного мозга, со временем происходит поражение седалищного нерва. Иррадиация боли происходит в нижнюю конечность, ягодичную зону.
Болезненность захватывает ногу, двигательная активность нижней конечности снижается. Спондилогенный тип люмбалгии аутоиммунного генеза и ишиас проявляются:
- Сильной болезненностью ягодичной зоны и ноги.
- Резким снижением подвижности ноги.
- Субфебрильной температурой тела.
- Двусторонним поражением суставов, которое покажет МРТ или КТ.
- Наблюдаются острофазовые параметры крови.
- Больному трудно стоять в вертикальном положении.
Как диагностируют?
Чтобы диагностировать вертеброгенную люмбалгию проводят пальпацию, рентгенологическое обследование, компьютерную томографию, магнитную резонансную томографию.
Лечение вертеброгенной люмбалгии комплексное, терапия проводится лекарствами, физиотерапевтическими процедурами с массажем, иглорефлексотерапией. Дополняют лечение народными методами, все лечебные меры проводятся под врачебным контролем. Чтобы была минимальная нагрузка на позвоночник больной должен находиться на боку с согнутыми ногами, которые упираются в валик. Тогда мышцы расслабятся. Лежат следует на кровати средней жесткости.
Лечебные меры лекарственными препаратами направлены на устранение болевого синдрома, напряженного, скованного состояния мышц поясницы. Лечат больного обезболивающими, местными анестетиками, нестероидными противовоспалительными средствами, нейротропными препаратами. При сильной болезненности проводят новокаиновую блокаду.
Нетрадиционные способы лечения
Облегчат состояния больного народные способы лечения, которые дополняют основную терапию. Лечат:
- Компрессами с листками хрена, которые накладываю на поясницу.
- Аппликациями живицы, смолами хвойных деревьев, горного воска.
- Сабельниковыми припарками.
- Растираниями поясницы соком алоэ.
- Смесью из свиного жира и растительного масла. Применяют обертывание.



-0 Комментарий-