Содержание:
- 1 Стернальная пункция: показания, подготовка и проведение процедуры
- 1.1 Стернальная пункция
- 1.2 Подготовка больного и инструментов к проведению стернальной пункции, трепанобиопсии, участие в проведении
- 1.3 Для чего назначают пункцию костного мозга и как ее проводят?
- 1.4 Показания к назначению
- 1.5 Как подготовиться к процедуре
- 1.6 Техника проведения
- 1.7 Что позволяет определить диагностика
- 1.8 Возможные последствия
- 1.9 Заключение
- 1.10 Стернальная пункция
- 1.11 Стернальная пункция метод получения костного мозга для исследования гемопоэза
- 1.12 СТЕРНАЛЬНАЯ ПУНКЦИЯ ДОСТУПНА В ФИЛИАЛАХ:
- 1.13 Когда нужно сделать стернальную пункцию?
- 1.14 Техника проведения стернальной пункции
- 1.15 Показания к стернальной пункции
- 1.16 Подготовка пациента к стернальной пункции
- 1.17 Стернальная пункция: техника выполнения, показания и осложнения
- 1.18 Стернальная пункция: показания, подготовка и проведение процедуры
- 1.19 Стернальная пункция
- 1.20 Стернальная пункция – это
- 1.21 Что такое красный костный мозг?
- 1.22 Показания к стернальной пункции
- 1.23 Преимущества стернальной пункции
- 1.24 Недостатки стернальной пункции
- 1.25 Противопоказания к стернальной пункции
- 1.26 Подготовка к стернальной пункции
- 1.27 Игла для стернальной пункции
- 1.28 Принцип стернальной пункции
- 1.29 Осложнения пункции грудины
- 1.30 Выполнение стернальной пункции
- 1.31 Анализ материала из стернальной пункции
- 1.32 Подготовка пациента к стернальной пункции
- 1.33 Подготовка пациента к экскреторной урографии, методика проведения
- 1.34 УЧАСТИЕ МЕДСЕСТРЫ В ПРОВЕДЕНИИ СТЕРНАЛЬНОЙ ПУНКЦИИ
- 1.35 Стернальная пункция
- 1.36 Когда нужно делать прокол
- 1.37 Случаи, когда прокол не рекомендуется
- 1.38 Подготовительные мероприятия
- 1.39 Выполнение процедуры
- 1.40 Преимущества процедуры
- 1.41 Период реабилитации
- 1.42 Возможные риски и осложнения
Стернальная пункция: показания, подготовка и проведение процедуры
Стернальная пункция

Стернальная пункция — это один из способов исследования костного мозга, который проводится путем прокола передней стенки грудины. Костный мозг – центральный орган кроветворения, который представляет собой мягкую массу, заполняющую в костях все пространства, не занятые костной тканью.
Показания к стернальной пункции
Стернальная пункция проводится при диагностике заболеваний кровеносной системы и дает важную информацию о прогнозе болезни. Эта процедура может назначаться при подозрении на:
- лейкозы;
- анемии;
- миелодиспластические синдромы;
- болезнь Гоше;
- болезнь Крисчена—Шюллера;
- висцеральный лейшманиоз;
- метастазы опухолей в костный мозг и т.д.
Она позволяет оценить функциональное состояние костного мозга, увидеть мельчайшие изменения процесса кроветворения.
Подготовка пациента к стернальной пункции
В день проведения исследования водный и пищевой режимы пациента менять не следует. Процедура проводится не менее чем через два часа после приема пищи при опорожненном мочевом пузыре и кишечнике.
Перед проведением пункции необходимо отказаться от приема всех лекарственных препаратов, за исключением жизненно необходимых. Также в этот день отменяются любые другие лечебные и диагностические мероприятия.
Пациенту обязательно объясняется сущность и ход процедуры, предоставляется информация о возможных осложнениях. После этого для проведения пункции дается согласие пациента.
Техника стернальной пункции
Осложнения стернальной пункции
Неблагоприятными последствиями стернальной пункции могут быть сквозной прокол грудины и кровотечение из места прокола. Сквозной прокол наиболее вероятен при проведении процедуры ребенку вследствие большей эластичности грудины и непроизвольных движений ребенка. Следует соблюдать осторожность при проведении манипуляции у пациентов, длительно принимающих кортикостероиды (т.к. у них возможен остеопороз).
Подготовка больного и инструментов к проведению стернальной пункции, трепанобиопсии, участие в проведении
Стернальная пункция производится с целью получения красного костного мозга для исследования. Прокол выполняется в области рукоятки или тела грудины на уровне 3-4 ребра по средней линии. Трепанобиопсию производят на 1-2 см кзади от передней верхней ости гребешка подвздошной кости.
Показания:1) диагностика заболеваний кроветворной системы.
Оснащение рабочего места: 1) манипуляционный стол; 2) шприцы 5,0 мл; 3) игла Кассирского; 4) предметные стекла; 5) стерильные ватные шарики, стерильные салфетки; 6) антисептик; 7) йодсодержащий антисептик; 8)лейкопластырь; 9) 1-2% раствора новокаина; 10) емкости с дезинфектантом.
Подготовительный этап выполнения манипуляции.
1. Накануне провести беседу с больным о необходимости и сущности манипуляции, получить его письменное согласие.
2. Провести хирургическую антисептику рук, надеть индивидуальные средства защиты.
3. Подготовить манипуляционный столик.
4. Доставить больного в манипуляционный кабинет.
5. Предложить раздеться до пояса и лечь на спину, на кушетку.
Основной этап выполнения манипуляции.
6. Место пункции обработать йодсодержащим антисептиком.
7. Для хирургической антисептики рук гематологу подать антисептик, а затем шприц с 5,0 мл 1% раствора новокаина для местной анестезии (пункцию можно производить и без обезболивания).
8. Подать врачу иглу Кассирского (предварительно предохранитель-ограничитель установить на необходимую глубину прокола и вставить мандрен).
9. После прокола подать врачу шприц 1,0 мл.
10. Подать врачу два предметных стекла.
11. Место прокола закрыть стерильной салфеткой, закрепить пластырем.
Заключительный этап выполнения манипуляции.
12. Справиться о самочувствии больного и проводить его в палату.
13. Оформить направление.
14. Приготовленные мазки доставить в клиническую лабораторию.
Примечание: предстерилизационная очистка шприцов, инъекционных игл, иглы Кассирского и использованных шариков производится, как при любой инъекции.
Подготовка больного и сбор мочи
На общий анализ
Данный вид исследования позволяет определить органолептические свойства мочи (запах, цвет), физико-химические (прозрачность, реакцию, удельный вес) качественные реакции на сахар, белок и микроскопическое исследование осадка (эритроциты, лейкоциты, цилиндры, бактерии, соли).
Показания: 1) обследование.
Противопоказания: нет.
Оснащение: 1) продезинфицированная стеклянная емкость 250 мл, с крышкой 2) направление на исследование для амбулаторных больных, либо этикетка с указанием отделения, палаты, Ф.И.О. больного, вида исследования, даты и подписи медсестры (для стационарных больных).
Алгоритм действия:
1. Накануне (вечером) информировать больного о предстоящем исследовании, выдать направление либо подготовленную емкость с наклеенной этикеткой и обучить технике сбора мочи на исследование:
2. Утром пред сбором мочи произвести подмывание наружных половых органов
3. При мочеиспускании выделить небольшую порцию мочи в унитаз (во избежание попадания выделений из половых путей). Остальную порцию мочи собрать в емкость, закрыть крышкой.
4. Оставить в санитарной комнате в специальном ящике (в амбулаторных условиях доставить мочу в лабораторию).
5. Постовой медицинской сестре обеспечить доставку материала на исследование в лабораторию до 8 00 часов.
6. Полученные из лаборатории результаты исследований подклеить в историю болезни (амбулаторную карту).
Примечание:
1. Если больной в тяжелом состоянии или находиться на постельном режиме – подмывание больного и сбор мочи на исследование производится медицинской сестрой.
2. Если у больной в этот момент менструация, то исследование мочи переносится на другой день. В экстренных случаях взятие мочи производится катетером.
Подготовка больного и сбор мочи по Нечипоренко
Исследование мочи по методу Нечипоренко применяется для количественного определения форменных элементов в моче: лейкоцитов, эритроцитов, цилиндров.
В норме при микроскопии можно обнаружить: эритроцитов 2х106/л, лейкоцитов до 4х106/л
Показания: 1) обследование.
Противопоказания: нет.
Оснащение: 1) продезинфицированная стеклянная емкость 100 — 200 мл, с крышкой 2) направление на исследование для амбулаторных больных, либо этикетка с указанием отделения, палаты, Ф.И.О. больного, вида исследования, даты и подписи медсестры (для стационарных больных).
Алгоритм действия:
1. Накануне (вечером) информировать больного о предстоящем исследовании, выдать направление либо подготовленную емкость с наклеенной этикеткой и обучить технике сбора мочи на исследование:
Утром пред сбором мочи произвести подмывание наружных половых органов
2. Собрать среднюю порцию мочи: вначале выделить небольшую порцию мочи в унитаз, задержать мочеиспускание, затем собрать в емкость 50-100 мл мочи и остатки её выпустить в унитаз.
3. Оставить в санитарной комнате в специальном ящике (в амбулаторных условиях доставить мочу в лабораторию).
4. Постовой медицинской сестре обеспечить доставку материала на исследование в лабораторию до 8 00 часов.
5. Полученные из лаборатории результаты исследований подклеить в историю болезни (амбулаторную карту).
Примечание:
1. Если больной в тяжелом состоянии или находиться на постельном режиме – подмывание больного и сбор мочи на исследование производится медицинской сестрой.
2. Если у больной в этот момент менструация, то исследование мочи переносится на другой день. В экстренных случаях взятие мочи производится катетером.
Подготовка больного и сбор мочи
По Зимницкому
Исследование мочи по методу Зимницкого проводится в условиях обычного пищевого и питьевого режима больного.
Сбор мочи производится в течение суток в виде восьми трехчасовых порций:
Дневной диурез Ночной диурез
№1 6 00 — 9 00 № 5 18 00 — 21 00
№2 9 00 — 12 00 № 6 21 00 — 24 00
№3 12 00 — 15 00 № 7 24 00 — 3 00
№ 4 15 00 — 18 00 № 8 3 00 — 6 00
В каждой порции мочи определяется её количество и плотность. В норме дневной диурез преобладает над ночным. Относительная плотность мочи варьирует от 1,010 до 1,025, а разница между самым высоким и низким удельным весом должна быть не менее 10.
Показания: определение концентрационной и выделительной способности почек.
Противопоказания: нет
Оснащение: 1) 8 промаркированных дезинфицированных емкостей по 250 мл и две дополнительных
Алгоритм действия:
1. Накануне (вечером) информировать больного о предстоящем исследовании, порядке его проведения.
2. Подготовить емкости, наклеить на них этикетки с указанием отделения, палаты, Ф.И.О. больного, вида исследования, № порции, времени, даты сбора мочи и подписи медицинской сестры.
3. Выдать больному промаркированные емкости.
4. Сбор мочи на исследование будет производиться в течение суток:
В 6 00 больной должен выделить мочу в унитаз, так как эта моча, скопившаяся за ночь
Подмыться и в последующие 24 часа собирать мочу в отдельные банки с соответственно указанным на них номером и временем каждые 3 часа.
5. Предупредить больного, что ночью его разбудят для сбора соответствующей порции мочи.
6. В случаи несоответствия емкости количеству выделяемой мочи использовать дополнительную с указанием на этикетке «Дополнительная моча к порции № …».
7. При отсутствии мочи за временной промежуток соответствующая емкость остается пустой, на этикетке делается пометка: «Отсутствие порции» эта емкость доставляется в лабораторию вместе с остальными.
8. Постовой медицинской сестре обеспечить доставку материала на исследование в лабораторию до 8 00 часов.
9. Полученные из лаборатории результаты исследований подклеить в историю болезни.
Примечание:
1. Если больной в тяжелом состоянии или находиться на постельном режиме – подмывание больного и сбор мочи на исследование производится медицинской сестрой.
2. Если у больной в этот момент менструация, то исследование мочи переносится на другой день. В экстренных случаях взятие мочи производится катетером.

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Для чего назначают пункцию костного мозга и как ее проводят?
Анализ крови не несет достаточно точную информацию о состоянии костномозговой ткани человека и ее деятельности. В крови присутствуют зрелые клетки, выявить морфологические особенности которых не представляется возможным простым анализом крови.
Определить характер кроветворения помогает стернальная пункция, или трепанобиопсия гребешка подвздошной кости, с помощью которой врач получает образец костного мозга.

Показания к назначению
Процедура проводится для диагностирования:
- гематологических заболеваний;
- при необходимости пересадки костного мозга;
- при некоторых инфекционных патологиях.
Также поводом для ее проведения являются изменения в развернутом анализе крови: повышенное или пониженное количество эритроцитов, тромбоцитов, лейкоцитов и гемоглобина.
Эта методика используется перед началом и после химиотерапии при нейробластоме, лимфоме, лейкозе, при увеличении лимфатического узла с подозрением на злокачественное заболевание, при гистиоцитозах.
Как подготовиться к процедуре
Процедура забора костномозговой жидкости не требует тщательной подготовки. Для пациента нет специальных рекомендаций приема пищи. Отменяется прием всех лекарственных средств, кроме жизненно важных.
Категорически нельзя принимать перед операцией лекарства, имеющие в составе гепарин. Он разжижает кровь и может вызвать кровотечение после пункции.
Не рекомендуется в день проведения процедуры осуществлять другие инвазивные, диагностические действия. Начинают процедуру при опорожненном мочевом пузыре и кишечнике.
Кроме того, существует психологическая подготовка перед проведением этой процедуры. Пациенту объясняется предназначение анализа и его пользы для установления точного диагноза.
У больного контролируется артериальное давление, сердечный ритм и наличие нормального дыхания. Психологически пациент с помощью беседы с врачом нацеливается на благополучный исход процедуры.
Техника проведения
 Операция проводится с помощью прокалывания грудины или подвздошной кости иглой Кассирского. Для начала место прокола обрабатывается медицинским спиртом и йодным раствором. После этого пациенту вводится обезболивающее с помощью иглы однократного применения в район будущего прокола. Обезболивающим является лидокаин или новокаин. Через 5–10 минут, после начала действия лекарства, начинают операцию.
Операция проводится с помощью прокалывания грудины или подвздошной кости иглой Кассирского. Для начала место прокола обрабатывается медицинским спиртом и йодным раствором. После этого пациенту вводится обезболивающее с помощью иглы однократного применения в район будущего прокола. Обезболивающим является лидокаин или новокаин. Через 5–10 минут, после начала действия лекарства, начинают операцию.
Прокол делается между 3 и 4 ребрами быстрыми вращательными движениями. Так как берут анализ из костномозгового пространства, требуется достичь хирургическим инструментом полости в грудине или повздошной кости. При вхождении иглы в костномозговой слой, пациент ощущает кратковременную боль, а хирург — провал под хирургическим инструментом. После введения в костномозговую ткань игла сама удерживается на месте за счет давления кости на нее.
После проникновения инструмента в костномозговую жидкость мандрен удаляется и на его место прикрепляется шприц, с помощью которого извлекается материал для анализа. Забирается 0,2–2,0 мл жидкости. После этого хирургический инструмент вынимается из груди.

Место прокола обрабатывается антисептиком, на него накладывается слой стерилизованной марли, которая закрепляется пластырем. Содержимое шприца выдавливается на лабораторное стекло, делается мазок и отправляется на исследование. Продолжительность процедуры — 15–20 минут.
После окончания процедуры состояние пациента контролируется врачом. Проводится еще раз краткая психологическая беседа, и больной отправляется в палату или домой, если пункция осуществлялась амбулаторно.
Что позволяет определить диагностика
Задача диагностики — определить качественный и количественный состав костномозговой ткани, для чего и делают этот анализ. При имеющемся патологическом процессе в организме в костном мозге человека нарушается соотношение кроветворной и жировой тканей. Кроме того, наличие заболеваний показывает клеточный состав, состояние стромы и строение костной ткани. Материал для анализа отправляется на морфологическое, цитологическое и гистологическое исследование.
На основе исследования мазков костномозговой ткани составляется миелограмма. Она помогает определить количество клеток с ядром и гигантских клеток в анализе. После этого подсчитывается процентное соотношение клеток на разном уровне созревания.
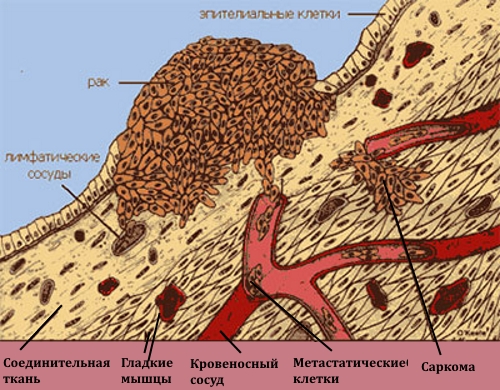
Отклонения от нормы позволяют диагностировать у пациента лейкоз. При любом виде лейкоза опухолевые клетки преобладают в костном мозге. При усиленном росте патологических клеток подавляется созревание и размножение эритроцитов и тромбоцитов. Информацию, достаточную для точной диагностики заболевания, удастся получить только с помощью этого метода (трепанобиопсии гребешка подвздошной кости).
Лабораторный анализ костномозговой ткани выявляет, кроме лейкоза, анемию, наличие опухолей, апластические состояния кроветворения, наличие метастазов и другие заболевания. Из всех диагностических процедур только результаты гистологического исследования стволовых клеток костномозговой ткани помогают составить наиболее точную картину.
Возможные последствия
 Самые тяжелые осложнения после пункции — сквозной прокол и кровотечение. Наибольшая вероятность негативных последствий после проведения процедуры существует у детей и пациентов, долгое время принимающих кортикостероиды. У детей грудина в силу возраста достаточно эластичная и мягкая. Поэтому имеется опасность прокола грудной клетки насквозь.
Самые тяжелые осложнения после пункции — сквозной прокол и кровотечение. Наибольшая вероятность негативных последствий после проведения процедуры существует у детей и пациентов, долгое время принимающих кортикостероиды. У детей грудина в силу возраста достаточно эластичная и мягкая. Поэтому имеется опасность прокола грудной клетки насквозь.
У людей, принимающих кортикостероиды, имеется вероятность развития остеопороза. Костная ткань у этих пациентов хрупкая, пористая, что тоже может вызвать осложнения при проходе иглы через кость грудины. Кроме того, пациенты перед процедурой обязательно сдают анализ на свертываемость крови, для исключения кровотечения после пункции.
 Процедура биопсии неопасна и проходит без тяжелых последствий. Имеется риск инфицирования раны после пункции, поэтому 3 дня после биопсии не рекомендуется принимать душ, рана должна оставаться полностью сухой. Область прокола ежедневно обрабатывается дезинфицирующим средством, рекомендуемым врачом.
Процедура биопсии неопасна и проходит без тяжелых последствий. Имеется риск инфицирования раны после пункции, поэтому 3 дня после биопсии не рекомендуется принимать душ, рана должна оставаться полностью сухой. Область прокола ежедневно обрабатывается дезинфицирующим средством, рекомендуемым врачом.
Кроме того, в месте прокола некоторое время после операции болит грудь Если пациенту больно двигаться, выполнять ежедневную работу, рекомендуется на 2–3 дня домашний режим и воздержание от вождения автомобиля и других транспортных средств.
Заключение
Для точного диагноза пункцию проводят в комплексе с биохимическим анализом крови и другими исследованиями. Существует наличие противопоказаний для проведения процедуры. Так, операцию не назначают при тяжелых нарушениях свертываемости крови.
Пожилым пациентам (при имеющейся альтернативе данной процедуре) также делают пункцию редко. Не проводится пункция при воспалительных процессах в месте предполагаемого прокола.
Если у пациента имеются тяжелые заболевания в стадии декомпенсации, пункция проводится только после решения врача, индивидуально в каждом случае.
Без психологической подготовки, разъяснительной беседы человеку сложно решиться на такого рода процедуру. Поэтому бывают случаи отказа от пункции по личным мотивам, из боязни. Однако следует понимать, что биопсия — это иногда единственно возможный метод вовремя поставить правильный диагноз и спасти или существенно продлить больному жизнь.
Стернальная пункция
Стернальная пункция метод получения костного мозга для исследования гемопоэза
В практике работы врача гематолога очень важно получить полное, достоверное и ясное представление о состоянии кровеносной системы. Обычный анализ крови в этом помочь не сможет. Для получения этих сведений нужно изучить состояние костного мозга, того места, где происходит гемопоэз или развитие клеток крови. Для получения вещества костного мозга необходимо выполнить стернальную пункцию, специальную процедуру или манипуляцию, используемую гематологами в своей практике, иначе называемую — забор костного мозга
СТЕРНАЛЬНАЯ ПУНКЦИЯ ДОСТУПНА В ФИЛИАЛАХ:




Стернальная пункция или, если перевести с латинского языка, «прокол грудины» впервые была предложена в СССР академиком М.И. Аркиным и в настоящее время широко используется гематологами во всем мире.
Когда нужно сделать стернальную пункцию?
Кровь – это одна из самых важных составляющих нашего организма. Без крови жить нельзя. Без крови не будет работать сердце, не будет поступать кислород к клеткам, не будут разноситься питательные вещества, не будет иммунитета, не будет .- в общем, даже одного из этих не будет достаточно, чтобы понять насколько важна кровь.

Как и любой другая система человеческого организма, сердечно-сосудистая или дыхательная, система крови также подвержена ряду заболеваний, многие из которых, к сожалению, серьезные и трудноизлечимые. Стернальная пункция используется в гематологической практике для оценки состояния костного мозга и диагностики и течения заболеваний системы крови, влияния проводимого лечения заболеваний крови (например, анемий, лейкозов, миелодиспластических синдромов, метастазов опухолей и других заболеваний).
Стернальная пункция относится к разряду врачебных манипуляций и должна проводится только опытным врачом – гематологом, способным выявить противопоказания к выполняемой процедуре и правильно интерпретировать результаты.
В медицинском центре «Династия» стернальную пунцию выполняет доктор Романенко Николай Александрович, врач высшей квалификационной категории, кандидат медицинских наук, член Общества гематологов Санкт-Петербурга, в совершенстве владеющий как техникой выполнения стернальной пункции, так и чтения результатов миелограмм и других исследований стернального пунктата.
Техника проведения стернальной пункции

Манипуляция выполняется под местной анестезией , в положении на спине. Кожные покровы в проекции прокола обрабатываются антисептическим раствором. Пункцию проводят специальной иглой. После обработки кожи и обычной местной анестезии кожи, подкожной клетчатки и надкостницы, гематолог делает прокол по средней линии грудины на уровне 3-4 межреберья перпендикулярно грудине до ощущения «провала», возникающего при проколе передней пластины грудины. После введения иглы к ней присоединяют 10–20-граммовый шприц, с помощью которого «вытягивают» небольшое количество вещества костного мозга. Его необходимо до 0,5мл. После изъятия иглы место прокола заклеивается стерильной салфеткой. Пациент остается под наблюдением в течение получаса после процедуры в дневном стационаре. Содержимое иглы и шприца наносят на предметное стекло и готовят мазки.
Полученное вещество костного мозга или пунктат направляется на исследование. Это исследование называется миелограмма, позволяющее оценить соотношение различных клеток и форм клеток костного мозга. Кроме того, возможно выполнения ряда других, более специфических исследований, позволяющих поставить прецизионный, т.е. абсолютно точный диагноз.

Показания к стернальной пункции
- анемии
- лейкозы;
- миелодиспластические синдромы;
- болезнь Гоше;
- болезнь Крисчена—Шюллера;
- висцеральный лейшманиоз;
- метастазы опухолей в костный мозг и т.д.
Подготовка пациента к стернальной пункции
В день проведения стернальной пункции обычный режим можно не менять, но пункция выполняется не менее чем через два часа после приема пищи при опорожненном мочевом пузыре и кишечнике. Обязательно наличие у пациента результата развернутого анализа крови давностью не более 5 дней.!
Перед проведением стернальной пункции необходимо отказаться от приема всех лекарственных препаратов, за исключением жизненно необходимых. Также в этот день отменяются любые другие лечебные и диагностические мероприятия.
Пациенту обязательно объясняется сущность и ход стернальной пункции, предоставляется информация о возможных осложнениях. Только после этого пациент подписывает информированное согласие на проведение исследования.
Стернальная пункция: техника выполнения, показания и осложнения
Стернальная пункция — это метод исследования костного мозга. Данный метод заключается в костномозговой пункции передней стенки грудины с помощью специальной иглы. Стернальная пункция выполняется как в госпитальных, так и в амбулаторных условиях. Неважно, где осуществляется пункция, главное, чтобы соблюдались во время нее правила асептики и антисептики.
Оснащение

Подготовка пациента
Данная процедура не требует особой подготовки. Пациент накануне и в день проведения пункции находится на обычном пищевом режиме. Пункция проводится через два-три часа после еды. Отменяются все препараты, за исключением тех, которые необходимы по жизненным показаниям. Также обязательно необходимо отменить препараты, содержащие гепарин. В день проведения запрещается проводить другие диагностические, хирургические процедуры. Желательно перед процедурой опорожнить мочевой пузырь и кишечник.
Проведение стернальной пункции
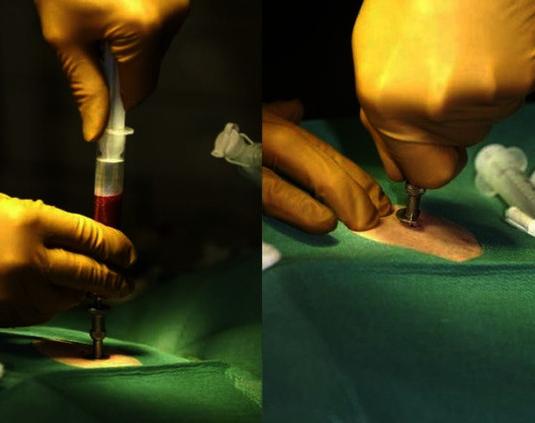
Осложнения. Показания к стернальной пункции
Главными осложнениями являются сквозной прокол и кровотечение. В костном мозге происходит образование клеточных элементов крови, то есть кроветворение. Стернальная пункция необходима для подтверждения диагноза многих заболеваний: анемии, лейкопении или лейкоцитоза, тромбоцитоза или тромбопении, а также функциональной недостаточности костного мозга. Получив результат, можно безошибочно оценить активность процесса кроветворения, состояние и структурные изменения клеток. Стернальная пункция также проводится больным при подозрении на злокачественные новообразования и метастазирование.
Стернальная пункция: показания, подготовка и проведение процедуры
МАНИПУЛЯЦИЯ. Подготовка и проведение стернальной пункции
Пункция грудины (стернальная пункция) производится для диагностики заболеваний крови. Она выполняется в стационаре в условиях процедурного кабинета или малой операционной при помощи специальной иглы (Кассирского).
Касс и рского игл а (И.А. Кассирский, 1898—1971, советский терапевт и гематолог) — короткая прочная трубчатая игла, снабженная гайкой для ограничения глубины погружения, мандреном и съемной рукояткой, облегчающей прокол.
Пункцию производит врач. Он же объясняет пациенту ход процедуры, информирует о возможных осложнениях, убеждает в её необходимости и получает согласие пациента.
Оснащение: 70º этанол, 5% спиртовой раствор йода, 2% раствор новокаина, шприц на 10-20 мл, стерильные салфетки, лейкопластырь, игла Кассирского.
Подготовка пациента: пациент в день исследования находится на обычном водном и пищевом режиме. Исследование проводится через 2 часа после еды. Исключаются все лекарственные препараты, кроме необходимых по жизненным показаниям. В день проведения пункции отменяются все другие лечебные и диагностические процедуры. Перед исследованием необходимо опорожнить кишечник и мочевой пузырь.
Роль медсестры: 1. убедиться, что согласие пациента получено, 2. подготовить кабинет, инструменты, перевязку, дезсредства, 3. оформить направление, 4. пригласить лаборанта для приготовления мазков костного мозга, 5. транспортировать или сопровождать больного в кабинет и обратно, 6. продезинфицировать и простерилизовать инструменты, соприкасающиеся с кровью, по окончании процедуры, 7. наблюдать за состоянием пациента после обследования в течение суток, об ухудшении состояния доложить врачу, 8. результат исследования поместить в историю болезни.
Осложнения: кровотечения из места прокола.
Техника проведения пункции. Место пункции обрабатывают этиловым спиртом и спиртовым раствором йода. Проводят анестезию кожи 2% раствором новокаина. Грудину прокалывают иглой Кассирского на уровне прикрепления III—IV ребра по срединной линии или пунктируют рукоятку грудины. Иглу вводят быстрым вращательным движением. При прохождении её через слой коркового (компактного) вещества и попадании в губчатое (костномозговое пространство) появляется ощущение провала. После извлечения мандрена к игле присоединяют шприц и насасывают не более 0,2—0,3 мл костномозговой взвеси. Затем иглу извлекают из грудины. На место прокола накладывают стерильную салфетку и закрепляют лейкопластырем.
Содержимое шприца выдавливают в чашку Петри и готовят мазки на предметном стекле. Мазки высушивают, фиксируют, окрашивают по Романовскому и изучают под микроскопом.
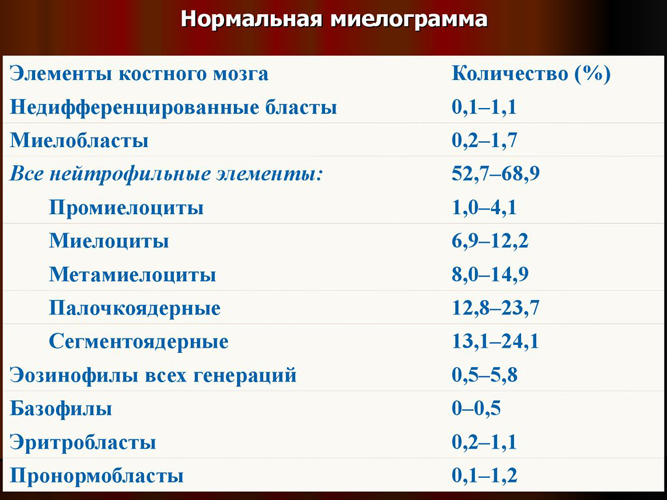
Исследование костного мозга. Изучение морфологии и подсчёт относительного числа (в %) клеток костного мозга под микроскопом – миелограмма.
Миелограмма здоровых взрослых людей
Стернальная пункция

Стернальная пункция – методика получения костного мозга из грудной кости для диагностики заболеваний крови.
Синонимы: пункция костного мозга, аспирация костного мозга, взятие костного мозга из грудной кости
Стернальная пункция – это
процедура взятия незначительного количества образца красного костного мозга для исследования. Название происходит от латинского названия грудины – sternum (стернум), пункция значит прокол.
Что такое красный костный мозг?
Костный мозг – это мягкая ткань в которой происходит образование клеток крови – эритроцитов, лейкоцитов и тромбоцитов. Находится в полости костей.
Костный мозг состоит из стромы – сети поддерживающих клеток и стволовых клеток, которые или находятся в состоянии покоя или делятся, давая жизнь новым клеткам крови.
У детей до 5-ти лет красный костный мозг находится во всех костях тела, но с возрастом он перемещается в большие трубчатые кости (бедренная, берцовые), в плоские (череп, грудина, ребра, кости таза) и некоторые малые кости (позвонки). В процессе старения костный мозг все активнее заменяется желтым костным мозгом – жировой тканью, в которой кроветворение не происходит.
Показания к стернальной пункции
- изменения в общем анализе крови или лейкоцитарной формуле
- тяжелая анемия – низкий гемоглобин и/или эритроциты, не поддающиеся на стандартное лечение
- повышенное число эритроцитов и гемоглобина в крови
- повышенное или пониженное число лейкоцитов
- повышенное или пониженное число тромбоцитов
- диагностика заболеваний системы кроветворения при наличии симптомов — потливость, повышенная температура, снижение веса, частые инфекционные заболевания, сыпь в ротовой полости, увеличение лимфатических узлов и прочие
- перед началом химиотерапии (при лейкозе, лимфоме, нейробластоме), после окончания и для оценки успешности лечения
- диагностика тезаурисмозов – болезней накопления, когда дефицит фермента, приводит к накоплению того или иного вещества в организме
- заболевания макрофагальной системы – гистиоцитозы
- увеличение лимфатического узла при невозможности его исследования и подозрении на лимфому
- длительно повышенная температура тела при сниженном иммунитете
Преимущества стернальной пункции
- простая
- доступная
- информативная
- не требует специальной подготовки
- не несет большой нагрузки для пациента
Недостатки стернальной пункции
Исследуются клетки костного мозга, поскольку при аспирации структура ткани разрушается и невозможно оценить соотношение между стромальными и стволовыми клетками. Для этой цели проводится трепанобиопсия из заднего гребня подвздошной кости.
Противопоказания к стернальной пункции
Абсолютных противопоказаний (полностью запрещающих показаний) к проведению стернальной пункции нет.
Относительные противопоказания
- старший возраст – процедура принесет моральные страдания, а польза от диагноза минимальна (например миелопролиферативное заболевание у пациента старше 80 лет)
- результат пункции не окажет влияния на лечение и не улучшит качество жизни
- воспалительные заболевания кожи в месте потенциального прокола
- тяжелые сопутствующие заболевания (тяжелая сердечная недостаточность, некомпенсированный сахарный диабет и прочие)
- отказ пациента (или уполномоченного лица)
Подготовка к стернальной пункции
- за несколько дней до планируемого срока проводят общий анализ крови с лейкоцитарной формулой и анализ на свертываемость крови
- необходимо сообщить врачу о наличии аллергии на лекарственные препараты (особенно на местные обезболивающие), о принимаемых лекарствах (варфарин, ацетилсалициловая кислота и прочие) и о наличии нарушений в системе свертываемости крови
- укажите также о наличии остеопороза и проведенных хирургических вмешательствах в области грудной кости
Утром в день процедуры можно съесть легкий завтрак.
Игла для стернальной пункции
Игла для стернальной пункции имеет стержень для закрытия просвета иглы, прокручивающий элемент и ограничитель. Предварительно врач настраивает иглу на приблизительную длину около 3 -4 см у взрослых, 2 см у более старших и 1 см у младших детей. Блокатор служит для предотвращения нежелательного сильно глубокого проникновения. Существуют различные «размеры» игл для проведения стернальной пункции.
Принцип стернальной пункции
Во время стернальной пункции специальной иглой проникают в полость грудины, где находится костный мозг. Шприцом аспирируют (отсасывают) незначительный объем костного мозга, из которого готовят препараты – мазки на предметных стеклах для исследования под микроскопом.
Осложнения пункции грудины
Встречаются редко, зависят от соблюдения правил подготовки и ухода за местом прокола.
- местное кровотечение
- инфицирование раны
- боль в месте пункции
Выполнение стернальной пункции
Пунктирование грудины длится 15-20 минут. За 30 минут для начала пунктирования пациент принимает обезболивающий препарат и седативное.
Пациент раздевается до половины тела, ложится спиной на кушетку. У мужчин предварительно необходимо брить область пункции.
Врач проводит дезинфекцию места пункции в области верхней трети грудины на уровне 2-3 межреберного пространства, в подкожную клетчатку вводит обезболивающий препарат. Через 3-4 минуты проверяет чувствительность кожи. Иглой для стернальной пункции вращательными, мягкими движениями при умеренном давлении игла проникает в полость грудины. Сопротивление кости после попадания в полость снижается. Игла сама держится в кости. Пациент должен чувствовать давление, но не боль.
Достает стержень и аспирирует костный мозг (2 мл) в шприц (объемом 20 мл), что может сопровождаться неприятной слабой болью. Костный мозг внешне не отличается от крови. Вынимает иглу, место прокола дезинфицирует и покрывает стерильной повязкой.
Непосредственно после аспирации врач наносит полученный костный мозг на подготовленное обезжиренное предметное стекло и делает мазки на 5-10 стеклах (до 30-ти). Для иммунологического и цитогенетического исследования нужно аспировать больше костного мозга и поместить его в пробирки с противосвертывающими веществами.
Процедура проводится как в амбулаторном режиме, так и при госпитализации. Спустя 30 минут после процедуры пациент может идти домой. Нельзя садиться за руль автомобиля, поэтому лучше приехать в больницу в сопровождении родственника или друга. Запрещено 3 суток принимать ванну и мочить место пункции.
Результат можно получить через 2 часа при эктремальной потребности, до 1 месяца, если пробирки или мазки исследуют в другом лечебном заведении.
Анализ материала из стернальной пункции
Полученный аспират костного мозга исследуют под микроскопом (морфологическое исследование, цитология) для оценки степени развития различных линий клеточных элементов крови и для дифференциального подсчета клеток после специальной окраски.
Часть материала помещают в пробирки для специального исследования — гистохимического анализа для определения активности ферментов или PAS-на содержание гликогена, иммунофенотипизации (наличие СD-антигенов на поверхности белых клеток крови), цитогенетического исследования.
Подготовка пациента к стернальной пункции
3. Метастазы опухолей.
1. Приступ удушья.
3. Инфаркт миокарда.
4. Гипертонический криз.
5. Острые нарушения мозгового кровообращения.
3. Стерильный бинт.
4. Спиртовой раствор йода.
1.Объяснить пациенту ход манипуляции, безопасность процедуры.
2.Нацелить на четкие выполнения указаний врача и медсестры.
3. Место пункции обрабатывают этиловым спиртом и спиртовым раствором йода.
1. Наблюдение за пациентом.
2. На место прокола после исследования накладывают повязку
Возможные осложнения: инфицирование.
Примечания: количественный анализ костномозгового пунктата проводят по правилам исследования крови. Определяют абсолютное количество ядросодержащих клеток костного мозга.
— объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения.
— спросить пациента не кружится ли у него голова, не затруднено ли дыхание, нет ли болей в сердце, измерить АД.
— установить с пациентом психологический контакт, успокоить.
— наблюдать за состоянием пациента.
— спросить о неприятных ощущениях.
— после исследования желательно проводить пациента в палату.
— обнадежить пациента в благоприятном исходе.
Подготовка пациента к экскреторной урографии, методика проведения
Показания: заболевания почек и мочевыводящей системы.
1. Олигоурия и анурия.
2. Индивидуальная чувствительность пациента к йодсодержащим препаратам.
3. Тяжелое состояние пациента.
1. Кружку Эсмарха с резиновой трубкой (1,5 м).
2. Штатив для подвешивания кружки Эсмарха.
3. Кипяченую воду 1 -1,5 л (t = 20 0 C, при атоническом запоре t 12 — 15 градусов, при спастическом запоре 39 — 42 0 С).
6. Стерильный наконечник.
8. Подкладное судно, таз.
9. Клеенчатый фартук.
10. Стерильные перчатки, маску.
11. Кушетка или кровать.
13. Водный термометр.
15. Емкость с дезинфицирующим раствором.
17. Стерильные марлевые салфетки.
1.За 2 – 3 дня до исследования из диеты исключаются продукты, способствующие газообразованию (цельное молоко, бобовые, черный хлеб и др.).
2.При метеоризме назначается карболен (1 таблетка 4 раза в день).
3.Накануне исследования со второй половины дня рекомендуется ограничить приём жидкости, последний приём пищи должен быть в 18часов.
4.Накануне вечером в 22 часа и утром за 2 часа до исследования необходимо поставить глубокую очистительную клизму до чистых промывных вод.
5.Провести пробу с контрастным веществом
1. Пригласить пациента в рентгеновский кабинет.
2. В рентгеновском кабинете проводится рентгенограмма почек.
3. Затем внутривенно медленно вводится контрастное вещество (60 -76% раствор верографина или урографина из расчета не более 1мл на 1 кг веса пациента).
4. Медсестра контролирует пульс, оценивает состояние пациента, делается повторный снимок (или серия снимков).
1.Проводить пациента в палату.
2.Обеспечить физический и психический покой.
1.Повышенная чувствительность к рентгеноконрастному веществу.
2.Шок и коллапс на введение рентгеноконтрастного вещества.
1.После введения рентгеноконтрастного вещества выполняют ряд рентгеновских снимков. Количество снимков и время их выполнения варьирует в зависимости от характера заболевания и цели исследования.
2. С помощью экскреторной урографии можно судить об анатомическом строении и функциональном состоянии органов мочевой системы и оценить моторную функцию мочевых путей. 3.Метод имеет большую диагностическую ценность при мочекаменной болезни, гидронефрозе, туберкулезе почек, опухолях, кистах, закрытых травмах почек
— объяснить пациенту, что исследование необходимо для более точной диагностики и контроля за эффективностью лечения.
— спросить пациента, переносит ли он йодсодержащие препараты.
УЧАСТИЕ МЕДСЕСТРЫ В ПРОВЕДЕНИИ СТЕРНАЛЬНОЙ ПУНКЦИИ
Цель: диагностическая.
Показания:заболевания крови и кроветворных органов,
Оснащение: стерильные перчатки, игла Кассирского, йод, 0,5 % раствор новокаина, стерильные и иглы, 70 % раствор спирта, перевязочный материал, лейкопластырь или клеол, емкости ицирующим раствором, нашатырный спирт, стерильные пеленки, бланки направлений,
Противопоказания: определяет врач,
Примечание: в манипуляции, как правило, участвуют процедурная и палатная медсестры.
Подготовка к процедуре Собрать информацию о пациенте до встречи с ним. Объяснить цель и последовательность проведения предстоящей процедуры. Получить согласие на проведение процедуры (если пациент в сознании)( Палатная медсестра )Психологическая подготовка пациента к процедуре.
2. Вымыть и осушить руки. Надеть перчатки Обеспечение инфекционной безопасности
3. Накрыть стерильный стол и подготовить необходимое оснащение
4. Помочь врачу подготовиться к процедуре (обработка рук, надевание стерильной одежды)
П. Выполнение процедуры 1. Провести по назначению врача премеди-кацию
2. Доставить пациента в процедурный кабинет на каталке
3. Уложить пациента на кушетку (операционный стол) на спину без подушки
4. Ассистировать врачу при проведении пункции (обработка операционного поля, проведение анестезии, подача инструментария)
5. Следить за состоянием пациента во время процедуры
6. Наложить стерильную повязку после проведения процедуры
7. Сделать мазок костного мозга на стекле как можно быстрее
8. Транспортировать пациента в палату на каталке. Обеспечить наблюдение за состоянием пациента в течение 2—3 ч после пункции
III. Окончание процедуры 1. Провести дезинфекцию использованного инструментария с последующей утилизацией одноразовых предметов медицинского назначения. Вымыть и осушить руки
2. Доставить мазки с направлением в лабораторию.
УЧАСТИЕ МЕДСЕСТРЫ В ПРОВЕДЕНИИ АБДОМИНАЛЬНОЙ ПУНКЦИИ
Цель: лечебная и диагностическая.
Показания: асцит.
Оснащение: стерильные перчатки, йод, 0,5 % раствор новокаина, 70 % раствор спирта, стерильные шприцы и иглы, ножницы, пинцет, 2 зажима, троакар, резиновый катетер, иглодержатель, реющая игла, шелк, перевязочный материал, лейкопластырь или клеол, 1—2 пробирки, клеенчатый фартук, полотенце или простыня, емкость для сбора асцитической жидкости, емкости с дезинфицирующим раствором, нашатырный спирт, бланки направлений.
Противопоказания: определяет врач.
Примечание: в манипуляции, как правило, участвуют процедурная и палатная медсестры.
Подготовка к процедуре в день перед манипуляцией Собрать информацию о пациенте до встречи с ним.
Получить согласие на проведение процедуры (если пациент в сознании) Психологическая подготовка пациента к процедуре. Соблюдение прав пациента на информацию Палатная медсестра
Вечером поставить пациенту очистительную клизму
Подготовка к процедуре в день манипуляции Вымыть и осушить руки. Надеть перчатки
Накрыть стерильный стол и подготовить необходимое оснащение
Помочь врачу подготовиться к процедуре (обработка рук, надевание стерильной одежды)
Обеспечить опорожнение мочевого пузыря пациента перед процедурой
Выполнение процедуры Доставить пациента в процедурный кабинет на каталке Обеспечение физической безопасности пациента Помочь пациенту сесть на стул таким образом, чтобы его спина плотно прижимаюсь к стенке стула (если пациент не может сидеть, пункция проводится в положении лежа на правом боку). Поставить между ног пациента емкость для сбора асцитической жидкости
Премедикация(1 мл 2% раствора промедола и 0,1 % раствора атропина подкожно).
Закрыть ноги пациента клеенчатым фар-ком, конец которого опустить в таз
5. Ассистировать врачу при проведении пункции (обработка операционного поля, проведение анестезии, прокол брюшной полости, сбор материала на исследование, наложение швов и асептической повязки)
6. Следить за состоянием пациента во время процедуры
7. После начала выведения жидкости положить на живот больного выше места прокола сложенную в длину простыню (большое полотенце) и завязать ее за спиной пациента. По мере выведения жидкости постепенно стягивать простыню вокруг живота пациента
Профилактика развития коллаптоидного состояния
8. Наложить стерильную повязку после проведения процедуры
9. Транспортировать пациента в палату на каталке в положении лежа на спине с зафиксированной простыней или полотенцем. Обеспечить в течение дня соблюдение пациентом строгого постельного режима. Следить за состоянием повязки
Профилактика осложнений Палатная медсестра
IV. Окончание процедуры 1. Провести дезинфекцию использованного инструментария с последующей утилизацией одноразовых предметов медицинского назначения. Вымыть и осушить руки
2. Доставить пробирку с материалом и направлением в лабораторию
3. Сделать запись в медицинских документах о выполнении процедуры и реакции пациента
«Подготовка пациента к ультразвуковым исследованиям».
| Последовательность действий | Обоснование |
| 1. Записать пациента на назначенное исследование, при необходимости оформить направление по форме. | Обеспечивается получение быстрого результата. |
| 2. Объяснить пациенту цель исследования, сущность исследования, необходимость его проведения и получить согласие пациента. | Обеспечение права пациента на информацию. |
| 3. Объяснить пациенту кто будет проводить исследования, сколько примерно времени оно займет, возможные субъективные ощущения пациента во время исследования и после него, характер подготовки. | Обеспечивается достоверность результата и осознанное участие пациента в процедуре. |
| 4. Обратить внимание на самые важные аспекты подготовки. Попросить, чтобы пациент повторил основные пункты и всю полученную информацию. | Условие эффективности обучения. |
| 5. Провести подготовку пациента к исследованию. | |
| 6. В день исследования убедиться, что пациент всё выполнил правильно и сопроводить (транспортировать) с историей болезни в эндоскопический кабинет. | |
| 7. Транспортировать пациента после исследования в отделение. Следить за состоянием пациента. | Безопасность пациента. |
| 1. Объяснить цель исследования и получить согласие пациента. | Обеспечение права пациента на информацию. |
| 2. Оформить направление по форме. | Обеспечение точных сведений о пациенте и сокращении поисков как лаборатории, так и документации пациента. |
| 3. Объяснить пациенту кто будет проводить исследования, сколько примерно времени оно займет. | |
| 4. Обучить пациента и/или его родственников подготовке к исследованию и правильной технике. При необходимости дать памятку. | |
| 5. Объяснить пациенту и/или его родственникам, куда и в какое время прийти с направлением. | |
| 6. Попросить пациента повторить всю полученную от вас информацию. | Условие эффективности обучения. |
Примечание: необходимо предупредить пациента, что каждый вид исследования проводится в определенном положении и важно принять правильно это положение, а также стараться ориентировать пациента на то, что во время исследования он должен лежать спокойно и терпеливо.
Дата добавления: 2018-05-12 ; просмотров: 2490 ;
Стернальная пункция
Костный мозг – важный орган кровеносной системы человека (наряду с лимфатическими узлами и селезёнкой), представляющий мягкую губчатую массу внутри трубчатых и плоских костей.
Основная его задача – создавать клетки крови на замену тех, которые погибли. Ещё костный мозг играет первостепенную роль в созревании иммунной системы на клеточном уровне и костеобразовании.
Для оценки деятельности костного мозга производится стернальная пункция. Это прокол передней части грудины специальной иглой Кассирского. Вследствие процедуры осуществляется забор образцов костномозговой ткани для дальнейшего исследования.
Данная диагностика позволяет выявить различные патологии кроветворной системы, степень их развития и помочь в назначении правильного способа лечения.
Когда нужно делать прокол
Пункция костного мозга назначается онкологом или гематологом для прогноза развития имеющихся заболеваний кровеносной системы.
Особенно актуально проведение процедуры пациентам со следующими патологиями:
- Снижение веса;
- Анемия
- Лейкозы и прочие новообразования кроветворной системы: парапротеинемии, миелодиспластический синдром,
- Болезнь Гоше;
- Увеличение лимфатических узлов,
- Висцеральный лейшманиоз;
- Болезнь Крисчена-Шюллера;
- Инфекции костного мозга;
- Опухолевые метастазы в костном мозге;
- Метастазирование рака других органов.
Помимо перечисленных симптомов биопсия назначается:
- Для анализа годности кроветворной ткани при трансплантации донору.
- При необходимости внутрикостного введения лекарства.
- Для оценки состояния организма перед курсом химиотерапии, а также после неё для определения эффективности лечения.
Случаи, когда прокол не рекомендуется
Биопсия костного мозга, как любое медицинское вмешательство в организм, имеет ряд противопоказаний. Они бывают абсолютные и относительные. К первым относится тяжёлая форма симптоматического геморрагического диатеза.
- Воспаление либо гнойные процессы на месте предполагаемого прокола.
- Нарушенное кровообращение мозга.
- Острый инфаркт миокарда.
- Признаки остеопороза в пожилом возрасте.
- Декомпенсированная патология внутренних органов.
- Инфекционные заболевания.
Пациент вправе отказаться от назначенной процедуры, если врачом не была обоснована важность её проведения.

Подготовительные мероприятия
Особенностей подготовки пациента к биопсии костного мозга нет. Первым делом врач объясняет суть процедуры и важность её проведения, а также даёт информацию о вероятных осложнениях. Согласие на проведение операции необходимо оформлять в письменном виде.
Перед процедурой сдаётся анализ крови на лейкоцитарную формулу и на свёртываемость. Хирург должен быть осведомлён о возможной аллергии на медицинские препараты и на лекарства, принимаемые больным в настоящий момент.
В день операции противопоказаны другие диагностические и лечебные мероприятия. Процедуру нужно проводить не раньше двух часов после приём пищи и жидкости. Необходимое условие – опорожнение кишечника и мочевого пузыря.
Выполнение процедуры
Пункция костного мозга производится в амбулаторных условиях и занимает по времени примерно 30 минут.
Основные этапы работы с пациентом:
- За полчаса до пункции пациент принимает обезболивающий препарат и успокоительное для снятия тревожности.
- В ходе основных манипуляций больной должен лежать на спине.
- Грудная клетка обеззараживается йодом или спиртовым раствором.
- Делается местный наркоз.
- Прокол иглой Кассирского делается со вставленным мандреном, закрывающим стержень иглы. Место определяется в средней линии грудины в промежутке второго-четвёртого ребра. Наличие на игле гайки для ограничения глубины прокола предотвращает возможное повреждение органов средостения. Во время погружения иглы в губчатую ткань пациент может испытать кратковременную боль и ощутить давление в этом месте.
- Когда игла находится на месте, мандрен извлекается и прикрепляется шприц, которым производится аспирация костной ткани не больше 0,2 мл.
- Игла достаётся, рана обеззараживается и закрывается стерильной марлевой повязкой как минимум на 6 часов.
- Взятые образцы помещают в чашку Петри, готовятся мазки для исследований под микроскопом.
Пункция считается наиболее эффективным способом диагностики тканей костного мозга. Благодаря результатам проведённых исследований специалисты воссоздают реальную клиническую картину и подбирают методы лечения.
В отличие от зрелого человека, у ребёнка костный мозг находится во всех костях до пяти лет. Затем он остаётся в трубчатых костях (бедренные, берцовые), в позвонках и в плоских костях – это рёбра, грудина, тазовые кости и череп.
Стернальная пункция в детском возрасте имеет свои особенности:
- До двух лет забор образцов делают из большеберцовой кости. После двух можно брать анализ из грудины.
- Предпочтение стоит отдавать общему наркозу, особенно у самых маленьких пациентов.
- Размер иглы определяется возрастом пациента.
- Для проведения исследований у ребёнка набирают 0,5-1 мл костного мозга.
Преимущества процедуры
Пункция из грудной клетки является менее травматичным медицинским вмешательством в отличие от хирургических манипуляций.
Эта процедура более информативна, проста в выполнении и не требует специальных подготовительных мероприятий. Доступность операции не умаляет её эффективности в диагностировании патологий кровеносной системе.
Период реабилитации
После взятия пункции больной нуждается в отдыхе:
- Необходимо исключить всевозможные физические нагрузки.
- Обычно врачом назначаются успокоительные препараты, поэтому лучше воздержаться от вождения автомобиля как минимум в течение суток.
- День-два не рекомендуется мочить повязку, наложенную на место введения.
Возможные риски и осложнения
Редко у пациентов после операции наблюдается выделение крови на месте введения иглы.
Возможны и другие симптомы, требующие консультации врача:
- Тошнота и рвота;
- Покраснение и болевые ощущения на месте прокола;
- Боль в грудном отделе, отдышка и кашель;
- Высокая температура тела, лихорадка;
- Боль в суставах;
- Усталость, скованность;
- Сыпь.
Неблагоприятных последствий биопсия костного мозга, как правило, не вызывает. В зону риска попадают пациенты с остеопорозом, при котором кости становятся хрупкими, и вмешательство иглой может вызвать их перелом.
Особой осторожности требует процедура у маленьких детей, которые совершают непроизвольные движения. К тому же их ткани эластичнее взрослых, что приводит к вероятности сквозного прокола.



-0 Комментарий-