Содержание:
- 1 Синдром Зудека: симптомы, стадии, лечение и фото
- 1.1 Синдром Зудека
- 1.2 Механизм развития
- 1.3 Стадии синдрома Зудека
- 1.4 Синдром Зудека: симптомы, стадии, лечение и фото
- 1.5 Синдром Зудека
- 1.6 Что такое синдром Зудека?
- 1.7 Признаки и симптомы
- 1.8 Причины и факторы риска
- 1.9 Патофизиология
- 1.10 Диагностика
- 1.11 Профилактика
- 1.12 Синдром Зудека-Турнера
- 1.13 Причины, симптомы и лечение синдрома Зудека
- 1.14 Исторический экскурс
- 1.15 Патогенез и причины заболевания
- 1.16 Классификация стадий
- 1.17 Симптоматика заболевания
- 1.18 Диагностические критерии
- 1.19 Оказание медицинской помощи
- 1.20 Превентивные мероприятия
- 1.21 Как лечат синдром Зудека
- 1.22 Что такое синдром Зудека
- 1.23 Причины возникновения
- 1.24 Стадии развития
- 1.25 Методы диагностики
- 1.26 Осложнения и последствия
- 1.27 Профилактические меры
- 1.28 Заключение
- 1.29 Синдром Зудека
- 1.30 Что это такое – синдром Зудека
- 1.31 Симптомы и последствия
- 1.32 Методы диагностики
- 1.33 Лечение синдрома Зудека
- 1.34 Синдром Зудека: симптомы и лечение
- 1.35 История болезни
- 1.36 Возникновение синдрома Зудека
- 1.37 Синдром Зудека: симптомы
- 1.38 Диагностика
- 1.39 Синдром Зудека: лечение
- 1.40 Как лечат синдром Зудека
- 1.41 Что такое синдром Зудека
- 1.42 Причины возникновения
- 1.43 Стадии развития
- 1.44 Методы диагностики
- 1.45 Осложнения и последствия
- 1.46 Профилактические меры
- 1.47 Заключение
- 1.48 Синдром Зудека — болевой синдром, возникающий после травм конечностей
- 1.49 Причины заболевания
- 1.50 Клиническая картина
- 1.51 Методы терапии
- 1.52 Профилактические меры
Синдром Зудека: симптомы, стадии, лечение и фото
Синдром Зудека
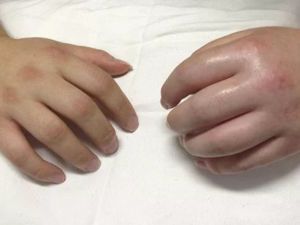
Синдром Зудека описывает трофоневротические изменения в костях и суставах, сопровождаемые выраженным болевым синдромом. Причиной его развития является травма – сильный ушиб или перелом. Чаще всего поражается лучевая кость, почти в два раза реже – кости нижних конечностей, в единичных случаях данный синдром наблюдается в плечевых костях.
Вплоть до 1966 года синдром, или дистрофия Зудека имела несколько названий – болезнь Зудека, алгонейродистрофия, казуалгия, синдром плечо-кисть, рефлекторная симпатическая дистрофия, посттравматическая дистрофия руки. Впоследствии, согласно решению международной ассоциации по изучению болей (IASP), все эти понятия были заменены общим термином КРБС – комплексный регионарный болевой синдром.
Синдром Зудека – это не самостоятельное заболевание, а осложнение, которое развивается преимущественно после перелома лучевой кости руки. В подавляющем большинстве случаев перелом осложняется в результате некорректного лечения повреждения, несоблюдения основных принципов реабилитации, неправильной иммобилизации верхней конечности.
Причиной может быть слишком тугая повязка, из-за которой рука отекала и немела, болезненное вправление перелома или грубые действия медперсонала при оказании первой помощи. Фиксация руки в нефизиологичном положении, слишком раннее снятие гипса, преждевременные активные движения – все это способствует развитию и сохранению вазомоторных и трофических нарушений в течение длительного времени.
Сильнейшие боли вызывает проведение тепловых процедур, массажа и грубая «реабилитация» пассивными движениями, когда руку пациента разрабатывает врач или массажист. С другой стороны, отсутствие иммобилизации и лечения также бывает причиной синдрома Зудека. В этом случае вместо перелома ошибочно диагностируется обычный ушиб, растяжение или разрыв связок.
Иногда такое осложнение может быть связано с системными заболеваниями эндокринной, нервной системы, а также с онкологическими процессами в организме, что существенно затрудняет диагностику. Большое влияние оказывает также психологическое состояние пациента – люди с различными фобиями и страхами сталкиваются с синдромом Зудека гораздо чаще.
Механизм развития
Любая травма в той или иной степени отрицательно влияет на работу вегетативной нервной системы. При условии правильного лечения, своевременных и последовательных реабилитационных мероприятий наступает полное выздоровление. Так происходит благодаря адаптационным возможностям организма.
Если внешний раздражитель действует в течение продолжительного времени, функция вегетативной нервной системы не успевает восстановиться. В результате непрекращающейся боли, отечности и инфекции симпатический нерв находится в состоянии гипертонуса, который становится постоянным и уже не зависит от первопричины раздражения. Мелкие капилляры сужаются, кровоток замедляется, ткани испытывают нехватку кислорода.
Из-за нарушения внутритканевого обмена дегенеративные процессы начинают преобладать над восстановительными, а соединительная ткань разрастается. Соединительно-тканные рубцы еще больше раздражают нерв, создавая замкнутый круг.
Прогресс патологического процесса приводит к разрежению костной ткани, фиброзному перерождению сухожилий, тугоподвижности суставов и стойкому нарушению трофики – клеточного питания.
Стадии синдрома Зудека
Заболевание развивается в три стадии:
- 1 стадия – острая, или воспалительная. Наблюдаются типичные признаки воспаления – боль, покраснение и повышение температуры кожи над поврежденным участком;
- 2 стадия – дистрофическая. Вследствие спазма мелких капилляров повышается тонус крупных сосудов, вызывая застойные явления. Поступление крови и питания к мягким тканям снижается. Продолжительный застой приводит к образованию кровяных сгустков – тромбов и обширному отеку. Кожа может приобретать бледно-голубой, синюшный или багровый оттенок;
- 3 стадия – атрофическая. Из-за длительного нарушения иннервации и кровоснабжения восстановительные процессы прекращаются, происходит масштабное разрастание соединительной ткани. Мышечно-сухожильные волокна и кожа рубцуются, и развивается контрактура. Это означает, что сустав уже не может полностью согнуться или разогнуться, и не исключено абсолютное анкилозирование – сращение костей в суставе.
Клиника синдрома Зудека включает достаточно интенсивные боли, которые нарастают при любом движении или прикосновении. Из-за болезненности ограничивается двигательная способность. Характерно, что после снятия гипса боль не исчезает, а отек становится все больше.
Симптоматика развивается в соответствии со стадиями и особенно ярко проявляется со стороны кожных покровов. На стадии воспаления они горячие и покрасневшие, дистрофическая стадия сопровождается побледнением и похолоданием кожи.
По завершении патологического процесса, на стадии атрофии, кожа приобретает мраморный оттенок и характерный блеск, а также утрачивает складчатое строение. Болевые ощущения несколько стихают, но при смене погоды напоминают о себе вновь.
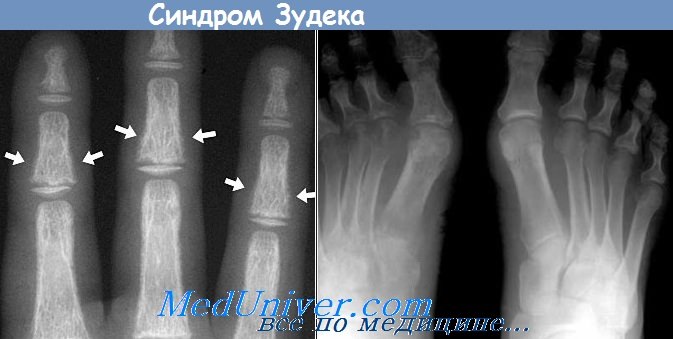
Появляются и другие симптомы: истончаются ногти и волосы, атрофируются мышцы и подкожно-жировая клетчатка. На пораженной конечности усиливается рост волос, на рентгеновском снимке можно увидеть очаговый (пятнистый) остеопороз – участки пониженной плотности кости.
Нужно отметить, что первые признаки дистрофии пациенты зачастую принимают за естественные последствия травмы. Если после наложения гипса или перевязки рука сильно болит и отекает, к тому же становится горячей на ощупь, необходимо обратиться к врачу.
На 1–2 стадии болезнь успешно лечится, в дальнейшем лечить синдром Зудека гораздо труднее. Случаи выздоровления бывают, однако чаще всего больным грозит инвалидность.
Успех терапии напрямую зависит от времени обращения за медицинской помощью. В большинстве случаев лечение проводится консервативными методами. Если они оказываются неэффективны, делают симпатэктомию – иссечение поврежденного нервного ствола, новокаиновые блокады (введение Новокаина в нерв), инфильтрационную анестезию.
Метод инфильтрационной анестезии подразумевает местное обезболивание, при котором ткани буквально пропитываются анестетиком, блокирующим нервные импульсы. В тяжелых случаях проводят артродез суставов, остеотомию лучевой кости.
В острой стадии больным назначаются обезболивающие препараты – Анальгин, Брал – и противовоспалительные средства – Диклофенак, Кетанов, Кеторол. Применяются также сосудорасширяющие лекарства, миорелаксанты, витамины группы В и анаболические гормоны.
Прием анаболиков позволяет ускорить срастание перелома и нарастить мышечную массу, что в конечном итоге существенно улучшает самочувствие пациента. В некоторых случаях требуется консультация психотерапевта, успокоительные и стероидные средства.
Синдром Зудека: симптомы, стадии, лечение и фото
Заболевание разделено Зудеком на три стадии в первую очередь на основании рентгеновских изменений:
1. острая стадия (Зудек I),
2. дистрофия (Зудек II),
3. атрофия (Зудек III).
Стадия Зудек I (острая). При этом характерно отсутствие клинических симптомов улучшения (уменьшение боли, гиперемия, уменьшение припухлости, сморщивание кожи и т. д.), которые в нормальных условиях появляются уже в конце первой недели после повреждения. Отек не только не уменьшается, но даже увеличивается, кожа гиперемирована, боли усиливаются, ночной покой больного нарушен.
Боли не уменьшаются ни при иммобилизации, ни при поднятом положении конечности. Прикосновение к этому отделу конечности, особенно надавливание на мышщы, вызывает боль. К концу второй недели красный цвет кожи может переходить в синюшный, отмечается атрофия мускулатуры. Активные движения в суставах кисти ограничены, болезненны. На четвертой неделе рентгенограмма костей показывает неравномерное затенение.
Если имеется рентгенограмма обеих кистей и предплечья, то признаки остеопороза наиболее рано выявляются в дистальных эпифизах пястных костей.
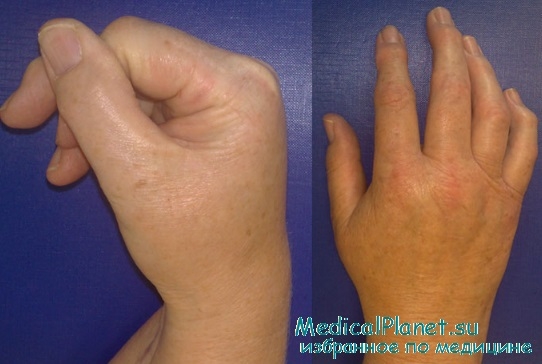
Стадия Зудек II (дистрофия). Боли держатся. Суставы неподвижны, попытки пассивного движения вызывают боль. Кожа цианотична, холодна, часто отмечается сильное потоотделение. На рентгенограмме неравномерное затенение выражено не так ясно, как в 1-ой стадии. Рисунок принимает облачный характер, ба-лочки губчатой кости исчезают, кортикальный слой суживается. Контуры кости выявляются так ясно, будто бы они очерчены карандашом.
Стадия Зудек III (атрофия). В отдельных случаях, несмотря на лечение, патологический процесс не улучшается и в течение полутора-двух лет доходит до конечной стадии. Кисть атрофична, холодна, суставы неподвижны. Ногти показывают трофические расстройства. Боли прекращаются. Дифференцированные скользящие ткани кисти замещаются соединительной тканью. В стадии атрофии на рентгенограмме выявляется бедность костей известью, и помимо этого хорошо видны оставшиеся балки губчатой кости (остеопороз).
В течение первой стадии процесс в любой момент может остановиться, и если это наступает в течение первых четырех недель, то возможно полное восстановление. Во второй стадии также имеется возможность восстановления. Кисть может снова функционировать, но прежняя мышечная сила не возвращается.
Третья стадия заболевания является стадией необратимых изменений. Ввиду того, что провести резкую границу между отдельными стадиями не представляется возможным (особенно трудно распознать I стадию), многие авторы считают более целесообразным различать острую и хроническую стадию заболевания (Блумензаат). Течение болезни Зудека в главных чертах приведено на схеме Шмитта.
Стадии синдрома Зудека по Шмитту
| Стадия заболевания | Физиологический и патологический процесс и его клинические признаки |
| Нет болезни | |
| Зудек I (острая стадия) | |
| Зудек II (хроническая стадия) | |
| Зудек III | конечная стадия с атрофией всех тканевых элементов |
Профилактика повреждений кисти, опасных с точки зрения наступления болезни Зудека: улучшение условий регенерации, необходимых для излечения, с созданием покоя для конечности. Кроме квалифицированной первичной обработки ран, чрезвычайно важна профилактика раневых инфекций, а также борьба с ними, так как случаи, осложненные инфекцией, протекают чрезвычайно тяжело.
Иммобилизация конечности в соответствующем положении очень важна не только при наличии переломов, но и при нагноительных заболеваниях, ушибах и растяжениях кисти.
Очень важно, если имеется возможность, избегать тех способов лечения, которые неминуемо сопровождаются болями, — репозиция, смена повязок. Неправильное стояние отломков, смена гипсовой повязки, а также вытяжение увеличивают опасность заболевания. Нельзя забывать о том, что лучшей профилактикой синдрома Зудека, наступающего в связи с операциями на кисти, являются атравматичная техника и оставление в ране по возможности минимального количества инородного материала.
Ранняя диагностика заболевания важна потому, что своевременно начатое лечение может спасти конечность. Ранний диагноз устанавливается на основании болей и физикальных данных, описанных при характеристике I стадии. Рентген при этом дает очень мало.
Лечение меняется соответственно стадиям. В первой стадии требуется постельный режим! Больной нуждается как в физическом, так и в психическом покое. Поврежденная конечность освобождается от всякой повязки, в том числе и от циркулярной гипсовой. Ей придается поднятое положение (при помощи гипсовой шины, подставки Кондон—Коша или же подушки). Из лекарственных средств даются сосудорасширяющие, болеутоляющие средства. В острой стадии заболевания любое вмешательство — репозиция, операция, пассивные движения, массаж — строго запрещено!
Создание покоя является решающим фактором. Из лекарственных средств можно применять средства, действующие на вегетативную нервную систему, транквилланты, поливитамины, витамин Д, фолликулярный гормон (андаксин, редерган, севенал, легатин, полибе, поливитамин-8 и т. д.). Особенно важны сосудорасширяющие средства (васкулат, толазолин). Внуттриартериальное введение прокаина на верхней конечности не нашло широкого применения по техническим причинам.
Однако новокаиновая блокада звездчатого узла, по нашему опыту, является чрезвычайно эффективной. Эта процедура повторяется через 2—4 дня в условиях стационара. Она производится по способу Гегста.
Активные движения могут быть начаты только после исчезновения отека и болей! Уменьшение гипергидроза является благоприятным признаком, но очень часто только преходящим, поэтому не следует рано прекращать лечение. Оставлять больного на произвол судьбы не следует даже в конечной стадии заболевания. Продолжительное функциональное лечение все же может восстановить хотя бы минимальную функцию конечности.
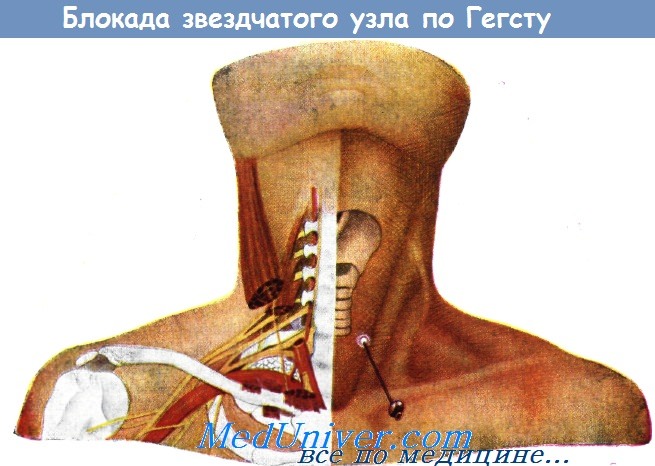 Блокада звездчатого узла по способу Гегста. Слева видно положение звездчатого узла над головкой I ребра.
Блокада звездчатого узла по способу Гегста. Слева видно положение звездчатого узла над головкой I ребра.
Медиально расположена трахея, а латерально — плевра и большие сосуды.
Справа указано место вкалывания иглы (обозначено белым кружком). Это место расположено по медиальному краю грудинноключичнососковой мышцы, по середине расстояния между верхним краем грудинноключичного сочленения и нижним краем кольцевидного хряща.
Синдром Зудека
Что такое синдром Зудека?
Синдром Зудека — заболевание, приводящая к постепенному истощению (атрофии) мышц и потере костной массы. Если не лечить вовремя, заболевание может привести к ухудшению состояния больной части тела и дальнейшей инвалидности. Его развитие в первую очередь подвергается воздействию людей после переломов костей, травм суставов или обморожения. Синдром чаще встречается у женщин.
Признаки и симптомы
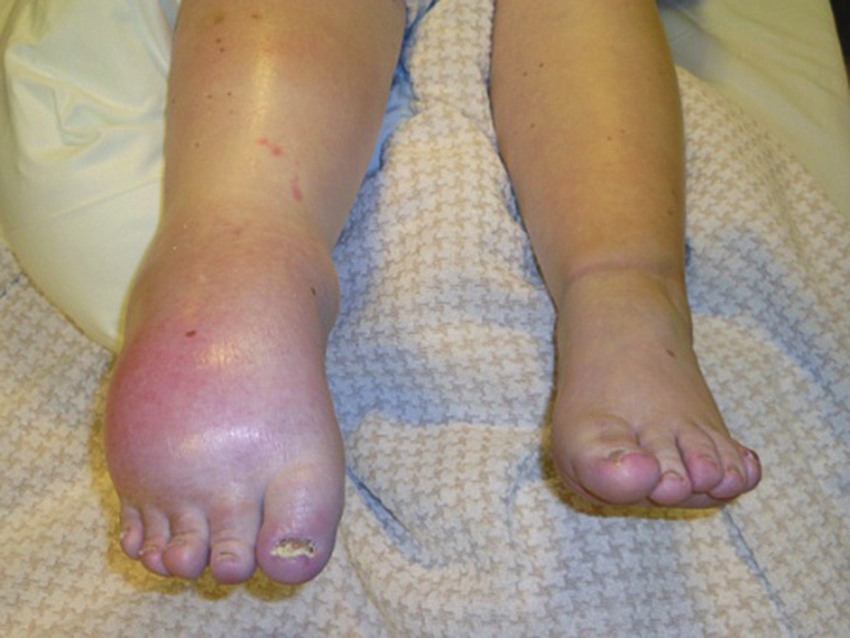
Симптомы обычно возникают примерно через 3-4 недели и включают:
- Значительные изменения цвета (от красного до фиолетового) и температуры кожи в конечности (кожа в пораженной области может быть, как теплее, чем кожа вокруг, так и холоднее).
- Сильная, жгучая, непрерывная боль, повышенная чувствительность кожи руки, наблюдается потоотделение, визуализируется отек.
- Изменения текстуры кожи: она блестит, становиться тоньше.
- Наблюдается скованность поврежденных суставов, мышечная слабость.
- Нарушается рост волос и ногтей: волосы растут медленнее, ногти расслаиваются.
- Снижается способности совершать движения рукой.
Симптомы изменчивы и проявляются по-разному от пациента к пациенту. Основные симптомы начинаются с генерализованной жгучей боли; обычно это сопровождается изменениями состояния кожи, которые могут стать блестящими. В тяжелых случаях пораженная часть тела может набухать, и из-за дисфункции симпатической нервной системы часть тела может потеть больше, чем обычно. Из-за боли пациент может не захотеть двигать поврежденную часть. Это приводит к мышечному истощению и вязкому циклу, когда жесткость и боль усиливаются. Если состояние сохраняется, могут быть неблагоприятные изменения в состоянии основной кости.
Причины и факторы риска
Синдром Зудека представляет собой заболевание, которое имеет много определений: комплексный регионарный болевой синдром, альгодистрофический синдром, синдром рефлекторной симпатической дистрофии. Его суть — прогрессирующее мышечное и костное истощение и скованность суставов. Однако, чтобы отличить синдром Зудека от других заболеваний, при которых возникает дистрофия, необходимо распознать пять признаков: спонтанную боль, болезненность при давлении, физические симптомы нарушений местного кровообращения, повышенную потливость и местный остеопороз. Не известно точно, что вызывает синдром Зудека, считается, что при заболевании нарушается ненормальная деятельность симпатических нервов, которые иннервируют поврежденную часть тела.
Однако факторы риска развития заболевания известны. Синдром Зудек развивается чаще всего после переломов костей, травм суставов, ушибов мягких тканей, обморожений, ожогов, а также повреждения нервов. Заболевание обычно поражает голеностопный сустав и кости запястья и кисти — особенно после перелома дистального основания лучевой кости, растяжения связок запястья и ушиба кончиков пальцев. Фактором, способствующим развитию заболевания, является неправильно и слишком плотно нанесенная повязка, которая фиксирует конечность в неподвижном и неправильном положении.
Патофизиология
Каждая травма в большей или меньшей степени вызывает нарушение вегетативной нервной системы и сосудодвигательного механизма. Однако благодаря компенсаторным механизмам организма, правильному лечению и успешным восстановительным мероприятиям эти явления проходят, и наступает целесообразная реакция излечения. При длительно действующих раздражителях — боль, инфекция или отёк — нарушение приобретает постоянный характер. Повышенный тонус симпатического нерва фиксируется, становится независимым от первоисточника раздражения (и вызывает сужение мелких кровеносных сосудов). Наступает стаз и кислородное голодание. Нарушается обмен тканей. Возникает ацидоз тканей.
Процессы дегенерации преобладают над процессами регенерации, что и приводит к разрастанию соединительной ткани. Все это дополнительно раздражает симпатический нерв. Создается порочный круг. Вскоре все элементы порочного круга приобретают самостоятельное значение и влияют друг на друга. Поражение охватывает и костную систему, где застой вызывает известную пятнистую костную атрофию. Таким образом наступают тяжелые анатомические и функциональные расстройства, выраженные в фиброзировании скользящего аппарата сухожилий, затвердевании суставов, рарефикации костей и нарушениях трофики.
Диагностика
Диагноз ставится на основании характерной клинической картины. Для подтверждения диагноза назначаются дополнительные диагностические процедуры, в первую очередь рентгенографическое исследование проблемной области, которое позволяет выявить анкилозирование сустава и остеопороз.
Информативно исследование с помощью тепловизора, указывающее на разницу в температуре различных областей пораженной конечности. Кроме того, возможно проведение ультразвукового исследования, которое предоставляет сведения о состоянии кровеносных сосудов. Правильная комплексная диагностика дает возможность провести качественное лечение.
Поскольку есть некоторые свидетельства того, что настроение пациента влияет на это состояние, терапия должна быть комплексной (т.е. терапия должна учитывать психологические и эмоциональные потребности пациента). Как и физиотерапия, для успешной реабилитации пациентов с синдромом Зудека часто требуются анестезиолог и психолог. Под наблюдением врача лекарственное лечение синдрома Зудека может включать трициклические антидепрессанты, нестероидные противовоспалительные препараты (НПВП) и/или кортикостероиды. Полезным дополнением к лекарственной терапии является использование чрескожной электрической стимуляции нерва. При терапии специальное устройство вырабатывает низкочастотный электрический ток, который очень эффективен для облегчения боли. Блок устройства питается от 1,5-вольтовой батареи, обеспечивающая током, который передается по проводам на электроды, которые размещены на коже пациента.
После того, как эти процедуры оказали положительное влияние на признаки и симптомы болезни, может начаться мягкая реабилитация. Целью этого лечения является восстановление сустава, диапазона движений и мышечной силы, так как нормальная функция восстанавливается, состояние кожи и проблемы с потоотделением постепенно улучшаются. Важно не быть слишком агрессивным, и следует избегать повышенных физических нагрузок. Гидротерапевтические упражнения в воде идеальны, если затронуты плечо, локоть, запястье, колено или лодыжка. Постепенно это может перейти к занятиям с отягощениями, за которыми следуют функциональные и спортивные занятия.
Несмотря на постоянное развитие методов лечения нейропатий, синдром Зудека продолжает оставаться сложной патологией. Для успеха лечения очень важно своевременно попасть к квалифицированному специалисту.
Хороший успех в лечении может быть достигнут, если лечение начинается на ранней стадии, в идеале в течение трех месяцев с момента появления первых симптомов. Однако, если лечение затягивается, заболевание может быстро распространиться на всю конечность, и изменения в костях, нервах и мышцах могут стать необратимыми.
Профилактика
Витамин С может быть полезен для профилактики синдрома после перелома предплечья или стопы и голеностопного сустава.
Синдром Зудека-Турнера






Что это такое
Синдром не является отдельным заболеванием, а возникает как осложнение после травм верхних и нижних конечностей. Патологический процесс представляет собой трофоневротические и дистрофические изменения, развивающиеся в суставах, костях и мышцах, кровеносных сосудов и нервах.
Виды и причины возникновения
Нейродистрофический синдром Зудека связан с нарушением питания тканей, хрупкостью костей. Чаще всего выявляется патология после перелома лучевой кости, запястья, кисти, щиколотки или стопы и других заболеваний опорно-двигательного аппарата. На практике синдром Зудека встречается чаще после перелома лучевой кости верхней конечности, реже при повреждении нижних конечностей.
Причин развития несколько:
- несоблюдение правил реабилитации после перелома, непродолжительная реабилитация,
- преждевременная нагрузка после снятия гипса,
- чрезмерная подвижность конечности в остром периоде болезни,
- преждевременное снятие гипса или, наоборот, длительное ношение гипса,
- наложение слишком тугой давящей повязки,
- несвоевременное обращение за медицинской помощью. Зачастую пациенты принимают перелом за растяжение связок, думая, что боль пройдет, и не спешат к врачу.
Зачастую пациенты игнорируют физиотерапевтическое лечение и сеансы лечебной гимнастики для разработки поврежденной конечности в период реабилитации, что также становится еще одной причиной развития синдрома.
При травме ускоряется синтез соединительной ткани, раздражается симпатический нерв. На фоне этого процесса окружающие ткани атрофируются, суставы твердеют и сковываются, кости становятся хрупкими.
Первые признаки развития патологии связаны с вазомоторными нарушениями. Длительность первой стадии – около полугода. В эту группу входят следующие проявления:
- конечность отекает,
- сосуды вокруг пораженного участка переполняются кровью, поэтому кожа гиперемированная,
- амплитуда движений сокращается,
- при прикосновении чувствуется жар,
- при движении конечности отзываются резкой болью. По мере прогрессирования боль не прекращается даже в состоянии покоя.
Зачастую пациенты не придают вышеперечисленным признакам большого значения, считая их отголосками травмы. Постепенно клиническая картина усугубляется, в течение шести месяцев наблюдаются дистрофические и трофические нарушения:
- мышцы спазмируются,
- кожа вокруг пораженного участка синеет,
- отек усиливается,
- окружающие мышцы атрофируются,
- кожа натянута, сильно блестит, а на ощупь холодная.
 Обычно больные именно на этом этапе обращаются за помощью, но иногда боль купируют спазмолитиками, а синдром развивается дальше – конечность уменьшается, а боль мешает обычному ритму жизни.
Обычно больные именно на этом этапе обращаются за помощью, но иногда боль купируют спазмолитиками, а синдром развивается дальше – конечность уменьшается, а боль мешает обычному ритму жизни.
Третий этап синдрома Зудека – это хроническое декомпенсированное течение. Мышцы уже атрофированы, суставы неподвижны, подкожно-жировая клетчатка истончена. Развиваются контрактуры, мышечная ткань отсутствует, кости становятся хрупкими и тонкими. Симптоматика нарастает в течение одного года.
К какому врачу обращаться при синдромеЗудека-Турнера
Требуется консультация ортопеда и невролога. Он осмотрит конечность, назначат обследование, которое можно пройти в нашей клинике, а затем разработают тактику терапии.
Методы лечения
Лечебная терапия зависит от стадии, на которой выявлен синдром. Так, на начальной стадии достаточно приема медикаментов – витаминных комплексов, гомеопатических препаратов, миорелаксантов, сосудорасширяющих и противовоспалительных средств, нейролептиков, а также выполняется массаж, и прикладываются холодные компрессы.
На второй стадии патологии помимо приема лекарственных средств, полезен прием кальцийсодержащих препаратов, блокаторов альфа-адренорецепторов, кортикостероидов. Кроме того, назначаются сеансы иглоукалывания, кинезиотерапии, ультразвука, магнитной и лазерной терапии, циклы ЛФК. При неэффективности перорального приема медикаментов приступают к симпатической блокаде нервных стволов.
Третья стадия устраняется только с помощью оперативного вмешательства. Хирургический путь лечения заключается в пресечении нервных волокон, остеотомии лучевой кости, растяжении пораженного участка, артродезе сустава.
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности.
Результаты
 На начальной стадии функциональность поврежденной конечности полностью восстанавливается за 5-6 месяцев. Авторские методики лечения не допускают распространения патологии на окружающие ткани. Если диагностируется третья хроническая стадия, то положительная динамика заключается в частичном восстановлении подвижности сустава.
На начальной стадии функциональность поврежденной конечности полностью восстанавливается за 5-6 месяцев. Авторские методики лечения не допускают распространения патологии на окружающие ткани. Если диагностируется третья хроническая стадия, то положительная динамика заключается в частичном восстановлении подвижности сустава.
Реабилитация и восстановление образа жизни
Отличительная черта лечения – нельзя ограничивать подвижность. Нужно больше двигаться, разрабатывать амплитуду движений конечности. Рекомендуется больше гулять и наступать на травмированную ногу. Поврежденной рукой следует крутить мяч.
Сеансы ЛФК проводят только под контролем опытного инструктора. Он контролирует правильность выполнения упражнений, т.к. неправильная техника гимнастики негативно сказывается на пораженном суставе.
Причины, симптомы и лечение синдрома Зудека
 Синдром Зудека (Morbus Sudeck) иначе называют атрофией или альгонейродистрофией.
Синдром Зудека (Morbus Sudeck) иначе называют атрофией или альгонейродистрофией.
Под этим заболеванием подразумевают болевые ощущения, которые развиваются в результате травмирования верхних конечностей. Изредка возникает при перенапряжении.
Исторический экскурс
P.H.M. Sudeck, хирург из Германии, в 1900 году изучил типичные рентген-признаки, характерные ряду воспалительных костных и суставных заболеваний, отличающихся быстротой возникновения костной атрофии.
Зудек дал этому феномену название острой трофоневротической атрофии кости. Оно, по мнению хирурга, и было причиной нарушения вегетативных функций местного порядка. Кроме немецкого доктора данное явление было позже описано и изучено хирургическим врачом Р. Леришем (Франция).
Международная ассоциация изучения боли в 1996 году приняла решение синдром Зудека и порядок аналогичных терминов — каузалгия, посттравматическая дистрофия, синдром «кисть-плечо», рефлекторная симпатическая дистрофия, заместить на наименование CRPS (комплексный регионарный болевой синдром, КРБС).
Патогенез и причины заболевания
Основные причины возникновения синдрома КРБС:
- травмированная кость испытала серьезную нагрузку, давление;
- произошло сдавливание поврежденных материй при неправильном наложении повязки;
- рубцы, затормаживающие правильное кровообращение;
- психологическая составляющая – синдром часто возникает у людей, страдающих рядом фобий.
Из-за нарушения сосудистой и нервной регуляции возникает местная дисфункция обмена веществ, заметно проявленное воспаление мягких тканей и кости травмированной конечности. В свою очередь, это вызывает раздражение ноцирецептивных аксонов – получается «замкнутый круг».
Местом поражения, в первую очередь, являются кисть, область предплечья, реже – стопа и голень. Средний возраст пациентов – 40-60 лет.
Синдром начинает развиваться в период от одного дня до двух месяцев после травмы. При этом степень ее тяжести почти не влияет на степень тяжести течения нейродистрофии.
Чаще всего рефлекторная симпатическая дистрофия имеет место быть при неверном лечении после перелома лучевой кости руки и(или) отсутствии навыков реабилитации при травме, неправильном обездвиживании конечности.
Также к формированию нейродистрофического синдрома ведут и болезненные процедуры при терапии пациента, некачественные повязки, допущение вероятности появления отека, преждевременная активность после травмы.
Очень большая вероятность проявления синдрома при проведении горячих лечебных процедур, грубого массажа, резких движений.
Классификация стадий
Развитие синдрома Зудека включает в себя три стадии:
- Воспаление – болезненные изменения и нарушения функций (0-3 месяца).
- Дистрофия – начало патологических изменений морфологического типа (3-12 мес). На данной стадии восстановить функцию конечности еще можно.
- Атрофия – процесс доходит до тотальной утраты функций движения. На этой стадии дегенеративные процессы трансформаций необратимы.
Симптоматика заболевания
Возникновение тех или иных симптомов, помимо всего прочего, говорит о стадии развития синдрома Зудека у пациента:
- «Красная» — покраснение кожных покровов; возникают болевые ощущения при воздействии холода, при нарушении состояния покоя («глубокие», острые); ночные болезненные ощущения; суставная мобильность узка; отек тестовидной формы, сглаживающий складочки кожи; сама кожа глянцевитая и теплая на ощупь; быстрый рост ногтей; гипертрихоз; гипергидроз.
- «Голубая» — в отличие от первой стадии в данном случае кожа, наоборот, бледная и прохладная, но также блестящая; наблюдается потеря суставной подвижности; начало атрофии и фиброза; мягкие ткани начинают сморщиваться.
- «Белая» — кожные покровы напряженные, цианотические: конечность не функционирует – следствие атрофии мышц и суставов; сморщивание сухожилий и мягких тканей; отсутствие болевых ощущений; зависимость обострений от погоды.
Для всех этапов развития нейродистрофии характерны нарушения движений, сенсорики и автономных функций.
Диагностические критерии
С целью клинического обследования проводится замер и последующее сравнение температуры пораженной и здоровой конечности, термография, нингидририновое исследование (на потливость).
Рентгенография по фазам:
- В первые полмесяца изменения не наблюдаются, далее – отдельные пятна дискретной деминерализации спонгиозы в непосредственной близости от сустава.
- Прогрессирование деминерализации, разрушение кортикального слоя.
- «Стеклянная кость» — остеопения, утончение кортикального слоя. Рекомендуется проведение КТ или МРТ.
На первой стадии рекомендуется сцинтиграфия в трехфазной технике.
Дифференциальная диагностика необходима со следующими заболеваниями и нарушениями: иммобилизационная остеопения, как причина болей после травмирования конечности, а также воспалительные процессы в мягких и суставных тканях, опухоли, артрозы, некрозы костной ткани, кристалловые артропатии, переломы, причиной которых было перенапряжение.

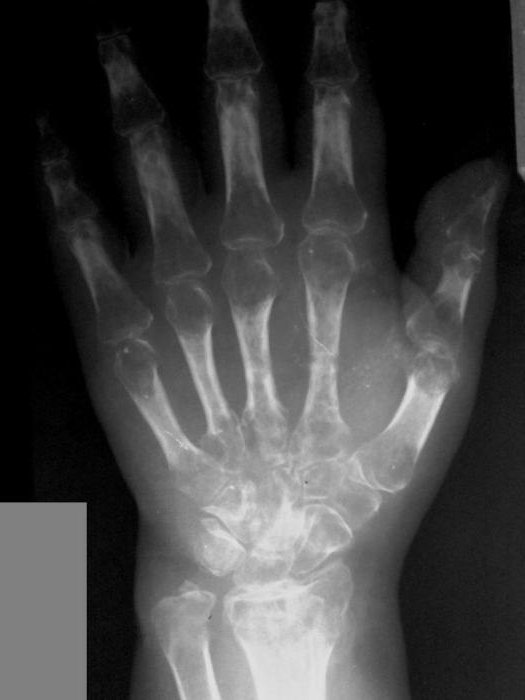
На фото типичная картина, наблюдаемая на рентгене при синдроме Зудека
Оказание медицинской помощи
Терапии, в основном, поддаются первые две стадии заболевания. Поэтому важно вовремя направиться за помощью к неврологу или травматологу. Лечение синдрома Зудека в основном проводится консервативным методом, в превалирующем количестве случаев без хирургии.
Начинается терапия с постановки точного диагноза и определения стадии болезни.
Прежде всего назначаются сильнодействующие обезболивающие средства — Анальгин, Брал, Диклофенак, Кетанов, Кеторол, т.к. пациент при заболевании испытывает интенсивные боли даже при самом незначительном движении. Также предполагается иммобилизация конечности на протяжении двух недель, придание ей возвышенного положения, прикладывание холода.
Против альгонейродистрофии борются с помощью сосудорасширяющих, миорелаксантов, витаминов класса В. Активно используется физиотерапия:
- лазерная терапия;
- иглоукалывание;
- криотерапия;
- ультразвук;
- интерференц-процедуры;
- массаж;
- лечебная физкультура.
Иногда пациенту требуется психологическая помощь и назначение антидепрессантов, нейролептиков.
 На последней стадии, характеризующейся прогрессированием остеопороза, цель лечения – замедлить и остановить костное разрушение с помощью препаратов, содержащих магний, кальций и прочие минералы.
На последней стадии, характеризующейся прогрессированием остеопороза, цель лечения – замедлить и остановить костное разрушение с помощью препаратов, содержащих магний, кальций и прочие минералы.
К хирургическому вмешательству прибегают только тогда, когда все вышеперечисленные способы не принесли никакой пользы.
На продолжительность лечения напрямую влияет стадия синдрома, возраст больного, степень запущенности состояния. В среднем же оно занимает от 6 до 12 месяцев.
Полезный комплекс упражнений, который поможет восстановиться после перелома руки быстро и безболезненно:
Превентивные мероприятия
Увы, определенных действенных профилактических мероприятий не существует.
Рекомендуется внимательное отношение к повторным травмам, соблюдение рекомендованных сроков фиксации поврежденной конечности, использование физиотерапии на ранних сроках, небольшой уровень нагрузки. При диагностировании типичных симптомов нейродистрофии необходимо как можно скорее обратиться к специалисту.
В реабилитационный период пациент должен избегать интенсивных тепловых процедуры, грубого массажа.
Лучше всего проводить санаторно-курортное оздоровление с принятием радоновых ванн, занятия лечебной гимнастикой, гравитационную терапию.
Как лечат синдром Зудека
Синдром Зудека не является часто диагностируемой патологией. Несмотря на это, необходимо знать причины появления заболевания, меры профилактики. Это поможет начать терапию вовремя и избежать неприятных осложнений.
Что такое синдром Зудека
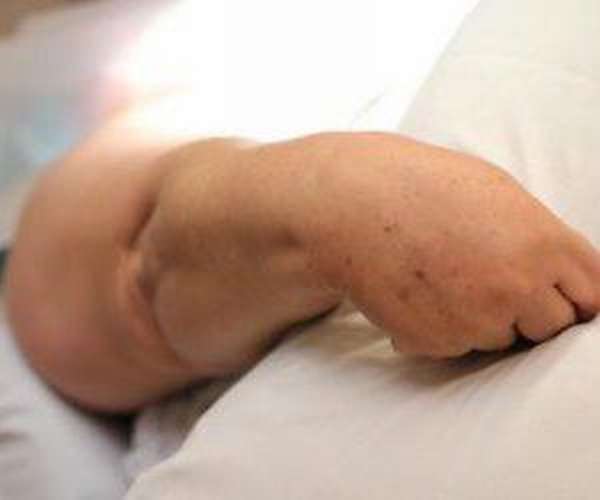
Под данной патологией подразумевают состояние, которое развивается вследствие перенесенных травм верхней конечности.
Во время лечения, как правило, активность движений ограничена либо они полностью отсутствуют. Это является пусковым фактором для развития синдрома (атрофии) Зудека.
Механизм заболевания заключается в возникновении воспалительного процесса всех структур руки. Отмечается, что пациенты более старшего возраста страдают этой патологией чаще.
Причины возникновения
Заболевание развивается вследствие различных травм. Синдром Зудека после перелома лучевой кости руки появляется чаще всего. Значение имеет также повреждения локтевой кости. Если процесс лечения происходит неправильно или в неполном объеме, это приведет к появлению синдрома Зудека.
Имеет значение неверное осуществление иммобилизации, ранее снятие гипсовой лонгеты, невыполнение рекомендаций врачей, проведение нерациональной реабилитации (быстрое назначение тепловых процедур и массажа).
Эти факторы ведут к нарушению метаболических процессов в поврежденной конечности. Происходит усиление застойных процессов в зоне патологии, функционирование нервов и сосудов не восстанавливается.
Нормальная ткань замещается фиброзной, которая дополнительно усиливает течение патологического процесса, который постепенно охватывает все большее количество областей.
Помимо травм, к возникновению симптомов синдрома Зудека способны привести некоторые нарушения гормонального обмена. Иногда патология выступает как проявление невроза или онкологической опухоли.
Стадии развития
В течении заболевания выделяют 3 стадии. Классификация основывается на рентгенологических изменениях и клинических признаках. Выглядит это следующим образом:
- Начальная стадия синдрома Зудека называется острой, характеризуется тем, что больные не отмечают улучшения состояния спустя 7 дней после получения травмы. Пациенты предъявляют жалобы на выраженный болевой синдром, отечность и покраснение кожного покрова, локальное повышение температуры. Любое движение и пальпация способствуют усилению симптоматики, даже иммобилизация не в состоянии помочь. Постепенно кожа может становиться синюшной, мышцы атрофируются. Амплитуда движений значительно ограничена. При рентгенологическом исследовании диагностируется затенение патологической области неравномерного характера.
Вторая стадия синдрома Зудека носит название дистрофии. В этот период пациенты предъявляют жалобы на продолжающийся болевой синдром, неподвижность суставов. Кожный покров холодный на ощупь, синеватого оттенка, мышцы начинают постепенно атрофироваться. На снимках диагностируются облачные затенения, структуры костной ткани истончаются.
Как видно, патологию лучше распознать и начать лечить как можно раньше, иначе это грозит полной потерей подвижности верхней конечности.
Узнайте, как лечат суставы плазмолифтингом.
При нормальном заживлении руки после получения какой-либо травмы, интенсивность болевого синдрома снижается после наложения иммобилизации, отечность исчезает, кожный покров теплый.

При синдроме Зудека пациенты отмечают, что данная симптоматика не исчезает, а только усиливается.
Болевой синдром становится более выраженным, отечность также нарастает, кожа теплая, даже горячая на ощупь, гиперемированная.
Спустя 14 дней боль беспокоит только при пальпации, но происходит ограничение объема движений, мышцы понемногу начинают атрофироваться. Гиперемия кожного покрова замещается синюшностью.
В случае неполного лечения симптомов синдрома Зудека, заболевание постепенно прогрессирует, хронизируется. Кожный покров в области кисти и предплечья бледный, атрофия мышечной ткани становится более выраженной.
Объем движений серьезно ограничен, поскольку это вызывает появление сильных болей. Если патологию не лечить в данный период, то это чревато атрофическими изменениями всех структур верхней конечности, о чем говорят фото рук пациентов с далеко зашедшим течением синдрома Зудека.
Методы диагностики
Выставлением диагноза может заниматься невролог, травматолог, хирург. Врачу требуется тщательно провести осмотр, собрать анамнез, проанализировать жалобы пациента. Больным назначаются общеклинические исследования – общий анализ крови и мочи, биохимический анализ крови. Данные методики помогают выявить воспалительный процесс, его выраженность.
Обязательно проводится рентгенологическое исследование верхней конечности для определения стадии и с целью слежения за динамикой процесса. Если необходимо уточнить границы локализации патологии, пациентам назначается компьютерная или магнитно-резонансная томография.
Лечение синдрома Зудека определяется индивидуально, в зависимости от стадии заболевания. Довольно успешная терапия острого и дистрофичного периодов возможна с помощью применения консервативных методов.
Консервативное
Главное, что делает врач, —, проводит обезболивание. Для этого используются нестероидные противовоспалительные средства (кетопрофен, нимесулид) или метамизол натрия (Анальгин).
Верхняя конечность должна быть иммобилизована в данный период.
Также пациентам назначаются препараты для улучшения периферического кровообращения (пентоксифиллин), миорелаксанты (толперизон), витамины группы В (Мильгамма).
Обязательно посещение сеансов физиотерапии —, иглорефлексо- и лазеротерапии, криолечения. Полезна лечебная физкультура и массаж. Важно отметить, данные методики применяются только после того, как удалось избавиться от болевого синдрома.
На начальных стадиях патологии при тщательном лечении можно выздороветь с минимальными потерями для двигательной активности верхней конечности. В случае, когда была зафиксирована атрофия, речь идет только о хирургическом лечении синдрома Зудека.
Как делать электрофорез с эуфиллином детям?
Узнайте, помогают ли уколы дипроспана в сустав.
Хирургическое
Ход оперативного вмешательства определяется индивидуально.
В процессе могут иссекаться поврежденные нервы, фиброзная ткань или участки костей, нередко требуется проведение пластики верхней конечности, замена некоторых суставов.
Как видно, при любом раскладе хирургическое лечение приведет к тому, что рука не будет функционировать в полном объеме.
Осложнения и последствия
Главное осложнение синдрома Зудека – потеря двигательной активности поврежденной руки. Пациентов может постоянно беспокоить боль в зоне патологии, конечность становится хрупкой, существует высокий риск переломов.
Профилактические меры
Для предупреждения развития заболевания важно правильно лечить травмы верхних конечностей, грамотно проводить реабилитационные мероприятия. Нагрузка на поврежденную руку должна наращиваться постепенно. Важно избегать дальнейшей травматизации верхней конечности.
Что дает магнитотерапия для суставов?
Заключение
Синдром Зудека требует ранней диагностики, тщательного лечения и профилактики. Пациентам важно быть внимательными в отношении своих рук, это поможет избежать появления серьезных осложнений в будущем.
Синдром Зудека

Такая патология, как синдром Зудека, в последние годы привлекает все больше внимания специалистов в области травматологии и ортопедии. Такой интерес, в первую очередь, обусловлен значительным ростом частоты этого недуга, а также высокой степенью инвалидизации пациентов. Данное нарушение в медицинской литературе еще можно встретить под названием альгодистрофии, болезни Зудека, посттравматического остеопороза, рефлекторной симпатической дистрофии (РСД) конечности, вегетативно-ирритативного или нейродистрофического синдрома.
На данный момент доказано, что РСД может возникать после целого ряда заболеваний и травм опорно-двигательного аппарата, но чаще всего это нарушение диагностируется у тех пациентов, которые пострадали от перелома рук или ног. Если обратиться к современным статистическим данным, то можно увидеть, что синдром Зудека развивается в 62% после перелома лучевой кости руки, в 30% – при повреждении нижних конечностей, и в 8% патология наблюдается при переломах плечевой кости.
Что это такое – синдром Зудека
Четкого определения синдрома Зудека на сегодняшний день не существует, но большинство специалистов под этим термином подразумевают патологический процесс дистрофического характера, который затрагивает кости, суставы, мягкие ткани, кровеносные сосуды и нервы, развивается вследствие травматического повреждения конечностей (чаще всего из-за перелома костей). То есть, РСД – это не отдельное заболевание, а только осложнение травмы.
Патология носит прогрессирующий характер, сопровождается хроническим болевым синдромом, нарушением функции конечности, ее постепенной деформацией, трофическими расстройствами, развитием остеопороза и прочих дегенеративных изменений, тугоподвижностью в расположенных рядом суставах и, как следствие описанных изменений, инвалидизацией пациента.
Важно запомнить, что сам перелом не является причиной синдрома Зудека. В большинстве случаев такие травмы успешно лечат без каких-либо осложнений и последствий. И спустя какое-то время, требующееся на терапию и восстановление, человек приступает к обычной повседневной и профессиональной деятельности. Но в случаях, когда лечение не было оказано в нужном объеме или его не было вообще, реабилитация не проводилась или она была некачественной, если пациент пренебрегал советами лечащего врача, могут развиваться различные осложнения, среди которых и синдром Зудека.
Факторы риска развития альгодистрофии конечности:
- неправильно оказанная врачебная помощь при репозиции перелома кости, при иммобилизации;
- слишком тугая гипсовая повязка;
- раннее снятие гипса;
- чрезмерная активность конечностью в первые дни после снятия гипса;
- несоблюдение рекомендаций специалиста;
- отсутствие реабилитации или ее непродолжительность;
- неправильное применение лечебной физкультуры, физиотерапии и кинезиолечения;
- неправильный диагноз, когда перелом принимают за ушиб или вывих;
- непрофессиональное выполнения лечебного массажа или его отсутствие;
- недостаточная анестезия на этапе репозиции и иммобилизации отломков костей;
- слишком длительное ношение гипсовой повязки.
Таким образом, факторов, которые увеличивают риск развития синдрома Зудека, очень много. Но как утверждают специалисты в этой области, в 75% случаев патология дебютирует из-за отсутствия необходимого физио- и кинезиотерапевтического лечения. Поэтому ни в коем случае нельзя пренебрегать такими процедурами, так как от них и зависит полнота восстановления после травмы и ее исход.
Точный механизм развития заболевания еще не установлен, но все исследователи сходятся во мнении, что основное значение в развитии недуга отводится нарушениям функции вегетативной нервной системы. Вовлечение нервных волокон в процесс воспаления при переломе приводит к нарушению регуляции тонуса сосудов. Из-за этого меняется нормальная проницаемость стенки капилляров, развивается нарушение процесса микроциркуляции, гипоксия мягких тканей и костей.
Расстройства местного кровообращения приобретают стойкий характер, дегенеративные процессы начинают превалировать над восстановлением тканей, начинается разрастание соединительной ткани, дистрофические и атрофические изменения в костях и мягких тканях, что со временем негативно сказывается на функции конечности в целом и приводит к инвалидизации.
Симптомы и последствия
Клинические проявления синдрома Зудека весьма демонстративны и зависят от фазы течения патологического процесса:
- Первая фаза, или начало болезни. При этом максимально выражен болевой синдром и вазомоторные нарушения.
- Вторая фаза, разгар заболевания. В этот момент более активно проходят дистрофические процессы и максимально выражены трофические нарушения.
- Третья фаза, или исход. Ее еще называют стадией атрофии и устойчивой декомпенсации, то есть в данном периоде заболевание подходит ко своему логическому завершению с формированием дефекта различной степени выраженности.
Итак, для первой стадии синдрома Зудека характерны следующие симптомы:
- ненормальный цвет кожных покровов травмированной конечности (покраснение);
- выраженный отек мягких тканей, который выходит за пределы нормы при данной травме;
- ощущение жара в травмированной конечности, повышение местной температуры;
- выраженная диффузная боль, которая выходит за границы повреждения, усиливается при любых движениях, также беспокоит пациента и в состоянии покоя;
- нарушение двигательной активности в поврежденной конечности.
Появление описанных признаков в реабилитационном периоде после перелома должны насторожить пациента и его врача. Это позволит диагностировать РСД в самом начале развития, что непосредственно скажется на успехе лечения. Очень часто ни пострадавшие, ни их доктора не придают внимания описанным симптомам, так как считают их нормальной реакцией организма на травму, а тем временем патология прогрессирует и переходит во вторую стадию.
Во второй фазе кожа приобретает синюшный или фиолетовый оттенок, отек уплотняется и увеличивает свою площадь, появляются болезненный мышечные спазмы, кожа на ощупь становится холодной. По мере прогрессирования болезни кожный покров истончается, становится гладким и блестящим (атрофия кожи), истончаются мышцы и подкожная клетчатка, развиваются проблемы с волосами и ногтями на пораженной конечности. Рентгенография и денситометрия позволяют выявить остеопороз костей на этой стадии.
Если прогрессирование недуга не остановить на второй стадии, патологической процесс переходит в третью фазу, при которой дистрофические процессы заканчиваются атрофией. Пораженная конечность заметно меньше здоровой, практически отсутствует мышечная и жировая ткань, кости тонкие и хрупкие. Все это сопровождается постоянной хронической болью. Развиваются различные контрактуры, которые становятся причиной потери функции руки или ноги.
Методы диагностики
Диагностика РСД основывается на данных анамнеза (наличие травмы у пациента, история его болезни и перечень применяемых методик лечения и реабилитации), а также характерных клинических симптомах. На второй стадии полезным для подтверждения диагноза окажется рентгенография, с помощью которой выявляется пятнистый остеопороз костей.
В некоторых случаях прибегают к дополнительным диагностическим процедурам, например, к термографии, УЗИ, допплерографии сосудов, нейровазографии, миографии, радиоизотопному сканированию, долориметрии, артроциркометрии, динамометрии гониометрии и пр.
Лечение синдрома Зудека
Лечением синдрома Зудека занимается врач травматолог-ортопед. Оно может быть консервативным и хирургическим. Терапия должна быть комплексной и включает следующие мероприятия:
- обездвиживание пораженной конечности;
- применение холодных компрессов;
- лечебные упражнения, кинезиотерапия;
- иглоукалывание;
- физиотерапия (ультразвук, магнит и пр.);
- медикаментозное лечение (анальгетики, противовоспалительные средства, сосудорасширяющие, витамины, миорелаксанты, блокаторы альфа-адренорецепторов, антагонисты кальция, кортикостероиды, нейролептики, антидепрессанты).
Если консервативное лечение оказалось неэффективным, пациенту могут предложить операцию, которая заключается в симпатической блокаде нервных окончаний пораженной конечности. В тяжелых случаях может понадобиться артродез суставов, хирургическое растяжение больного участка, остеотомия лучевой кости и другие оперативные вмешательства.
К сожалению, эффективных профилактических мероприятий синдрома Зудека не существует. Поэтому, чтобы избежать такого неприятного и опасного осложнения перелома, необходимо четко выполнять все врачебные предписания и ни в коем случае не пренебрегать реабилитационной программой после травмы.
Синдром Зудека: симптомы и лечение
Синдром Зудека — довольно опасное заболевание, которое может возникнуть после травмы конечности. Для того чтобы избежать осложнений, необходимо вовремя обнаружить симптомы данного синдрома и обратиться к врачу. В этой статье мы подробно рассмотрим это заболевание. Помимо описания симптомов, мы расскажем о причинах возникновения синдрома Зудека и методах лечения. Заинтересованы? Тогда читайте данную статью.
История болезни
Впервые синдром Зудека был представлен в 1900 году. Тогда знаменитый немецкий хирург П. Зудек представил четкое описание рентгенологических признаков (если говорить конкретнее, то прозрачность костного рисунка), которые происходили при определенных воспалительных реакциях с суставами и костной тканью (при этом наступала очень быстрая атрофия). Таким образом Зудек смог доказать, что ведущую роль играют нарушение местных вегетативных реакций. Благодаря этому открытию мир ортопедии и травматологии заметно преобразился.
Возникновение синдрома Зудека
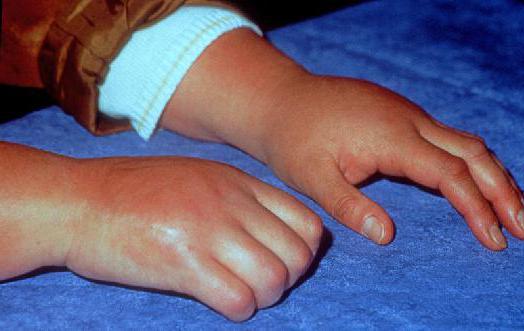
Как уже упоминалось выше, основная причина заболевания — травмы конечностей, которые сопровождаются различными нарушениями трофического и вазомоторного характера. Довольно часто причиной возникновения синдрома Зудека является неправильное или же попросту ошибочное лечение поврежденной кости, банальное незнание азов реабилитации костных тканей, неправильная иммобилизация (закрепление кости в неподвижном положении) и т. д. После проведения процесса иммобилизации отягощающими факторами могут стать различные горячие процедуры и так называемая грубая реабилитация, которая осуществляется посредством пассивных движений и непрофессионального массажа.
Также есть закономерная связь между сломанной костью и вероятностью получить синдром Зудека. После перелома лучевой кости руки, например, вероятность приобретения данной болезни составляет что-то около 60%. Помимо этого довольно часто возбудителем синдрома Зудека может стать заболевание позвоночника.
Синдром Зудека: симптомы
Развитие симптомов при синдроме Зудека происходит в три основных стадии:
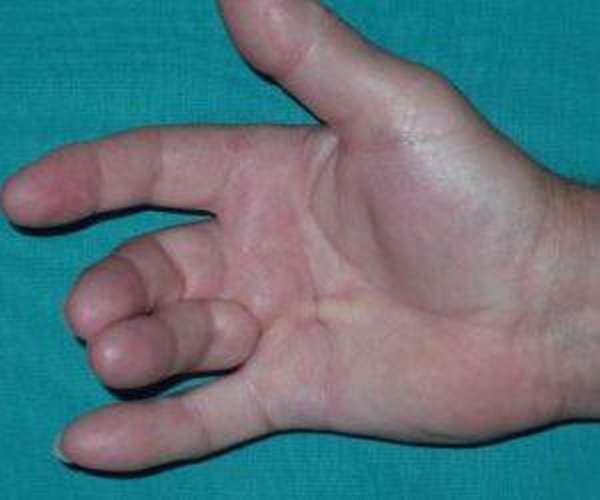
- Первая стадия. Изначально на коже появляется небольшой отек и покраснение. Пациента беспокоит боль в поврежденном участке. Кисть, в свою очередь, имеет ограниченную подвижность, а кожа около нее горяча на ощупь. Как правило, большинство людей игнорируют вышеперечисленные и считают их вполне естественными после получения травмы.
- Вторая стадия. Отек начинает увеличиваться, а кожа приобретает характерный синеватый оттенок. Появляются мышечные спазмы, увеличивается тонус мышц. Постепенно атрофируется мышечная ткань и кожа. Начиная с этой стадии, на рентгеновском снимке можно отчетливо увидеть специфические пятна, которые расположены около костей.
- Третья стадия. Мышцы и кожа начинают еще быстрее атрофироваться, вследствие чего происходит разрежение костной ткани. Конечность полностью теряет свою подвижность, а боль начинает нарастать и становится трудновыносимой. На данной стадии заболевание уже переходит в хроническую форму.
Диагностика
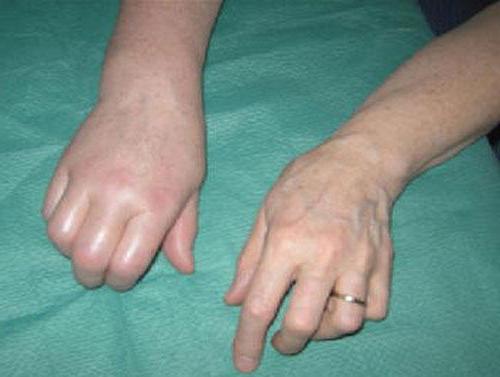
Диагностика синдрома Зудека происходит на основе оценки клинических симптомов. Помимо этого, в расчет берутся дополнительные процедуры. При рентгене проблемной кости очень четко и ясно определяется остеопороз кости и анкилозы суставов. Это позволяет диагностировать синдром Зудека со стопроцентной вероятностью. Также довольно часто прибегают к обследованию тепловизором. Он определяет температурную разницу между тканями. Таким образом выясняют, на какой стадии находится болезнь. Помимо этого врач может назначить ультразвуковую диагностику. Она позволяет узнать больше о состоянии кровеносных сосудов в поврежденной области. Благодаря этой информации врач сможет назначить более точное лечение.
Синдром Зудека: лечение
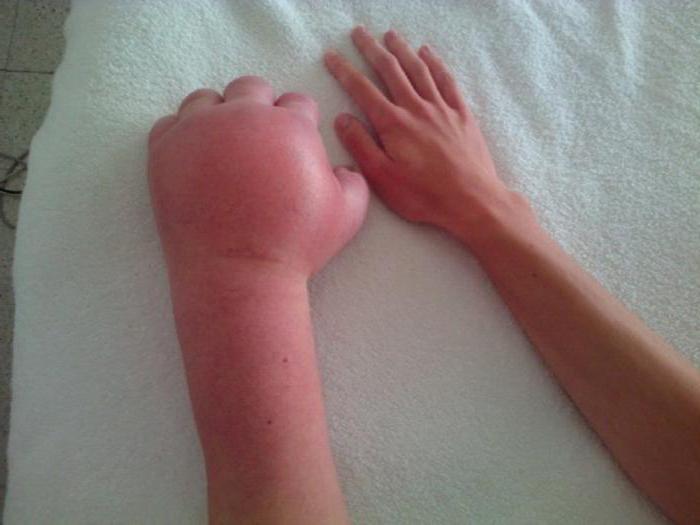
Лечение назначается на основе пройденных исследований. Синдром Зудека хорошо поддается купированию на первой и второй стадии. Для лечения необходимо провести обезболивающую и медикаментозную терапию. Вторая включает в себя прием витаминов группы B, сосудорасширяющие препараты и миорелаксанты (лекарства, которые предназначены для расслабления мышечной ткани). В особых случаях может потребоваться хирургическое вмешательство.
Для третьей стадии заболевания характерно уменьшение размеров кисти (атрофия). Атрофия необратимо поражает ткани и сустав, поэтому даже после лечения синдрома Зудека может появиться синдром дистрофии кисти. В таком случае помимо стандартного медикаментозного лечения пациент вдобавок получает специальную гимнастику, лечебный массаж и специальные физиопроцедуры. Все эти процедуры помогают не только вылечить синдром Зудека, но и провести профилактику.
Однако стоит помнить что надежной профилактики данного заболевания просто не существует. Поэтому для того чтобы избежать обострения синдрома Зудека, необходимо соблюдать осторожность к травмам кисти. А в случае малейшего подозрения на обострение нужно как можно скорее обратиться к своему лечащему врачу. Избежать рецидива поможет только грамотное и своевременное лечение.
Как лечат синдром Зудека
Синдром Зудека не является часто диагностируемой патологией. Несмотря на это, необходимо знать причины появления заболевания, меры профилактики. Это поможет начать терапию вовремя и избежать неприятных осложнений.
Что такое синдром Зудека
 Под данной патологией подразумевают состояние, которое развивается вследствие перенесенных травм верхней конечности.
Под данной патологией подразумевают состояние, которое развивается вследствие перенесенных травм верхней конечности.
Во время лечения, как правило, активность движений ограничена либо они полностью отсутствуют. Это является пусковым фактором для развития синдрома (атрофии) Зудека.
Механизм заболевания заключается в возникновении воспалительного процесса всех структур руки. Отмечается, что пациенты более старшего возраста страдают этой патологией чаще.
Причины возникновения
Заболевание развивается вследствие различных травм. Синдром Зудека после перелома лучевой кости руки появляется чаще всего. Значение имеет также повреждения локтевой кости. Если процесс лечения происходит неправильно или в неполном объеме, это приведет к появлению синдрома Зудека.
Имеет значение неверное осуществление иммобилизации, ранее снятие гипсовой лонгеты, невыполнение рекомендаций врачей, проведение нерациональной реабилитации (быстрое назначение тепловых процедур и массажа).
Эти факторы ведут к нарушению метаболических процессов в поврежденной конечности. Происходит усиление застойных процессов в зоне патологии, функционирование нервов и сосудов не восстанавливается.
Нормальная ткань замещается фиброзной, которая дополнительно усиливает течение патологического процесса, который постепенно охватывает все большее количество областей.
Помимо травм, к возникновению симптомов синдрома Зудека способны привести некоторые нарушения гормонального обмена. Иногда патология выступает как проявление невроза или онкологической опухоли.
Стадии развития
В течении заболевания выделяют 3 стадии. Классификация основывается на рентгенологических изменениях и клинических признаках. Выглядит это следующим образом:
- Начальная стадия синдрома Зудека называется острой, характеризуется тем, что больные не отмечают улучшения состояния спустя 7 дней после получения травмы. Пациенты предъявляют жалобы на выраженный болевой синдром, отечность и покраснение кожного покрова, локальное повышение температуры. Любое движение и пальпация способствуют усилению симптоматики, даже иммобилизация не в состоянии помочь. Постепенно кожа может становиться синюшной, мышцы атрофируются. Амплитуда движений значительно ограничена. При рентгенологическом исследовании диагностируется затенение патологической области неравномерного характера.
 Вторая стадия синдрома Зудека носит название дистрофии. В этот период пациенты предъявляют жалобы на продолжающийся болевой синдром, неподвижность суставов. Кожный покров холодный на ощупь, синеватого оттенка, мышцы начинают постепенно атрофироваться. На снимках диагностируются облачные затенения, структуры костной ткани истончаются.
Вторая стадия синдрома Зудека носит название дистрофии. В этот период пациенты предъявляют жалобы на продолжающийся болевой синдром, неподвижность суставов. Кожный покров холодный на ощупь, синеватого оттенка, мышцы начинают постепенно атрофироваться. На снимках диагностируются облачные затенения, структуры костной ткани истончаются.- Последняя стадия, или атрофия, является конечной в течении заболевания. Обычно развивается спустя приблизительно 2 года от получения травмы. В верхней конечности происходят необратимые изменения, помочь пациентам может только хирургическое лечение синдрома Зудека. Визуально отмечается наличие атрофии руки, суставы не функционируют полностью, кожный покров холодный на ощупь. Соединительная ткань замещает нормальную. При рентгенологическом исследовании отмечаются признаки остеопороза.
Как видно, патологию лучше распознать и начать лечить как можно раньше, иначе это грозит полной потерей подвижности верхней конечности.
Узнайте, как лечат суставы плазмолифтингом.
При нормальном заживлении руки после получения какой-либо травмы, интенсивность болевого синдрома снижается после наложения иммобилизации, отечность исчезает, кожный покров теплый.
 При синдроме Зудека пациенты отмечают, что данная симптоматика не исчезает, а только усиливается.
При синдроме Зудека пациенты отмечают, что данная симптоматика не исчезает, а только усиливается.
Болевой синдром становится более выраженным, отечность также нарастает, кожа теплая, даже горячая на ощупь, гиперемированная.
Спустя 14 дней боль беспокоит только при пальпации, но происходит ограничение объема движений, мышцы понемногу начинают атрофироваться. Гиперемия кожного покрова замещается синюшностью.
В случае неполного лечения симптомов синдрома Зудека, заболевание постепенно прогрессирует, хронизируется. Кожный покров в области кисти и предплечья бледный, атрофия мышечной ткани становится более выраженной.
Объем движений серьезно ограничен, поскольку это вызывает появление сильных болей. Если патологию не лечить в данный период, то это чревато атрофическими изменениями всех структур верхней конечности, о чем говорят фото рук пациентов с далеко зашедшим течением синдрома Зудека.
Методы диагностики
Выставлением диагноза может заниматься невролог, травматолог, хирург. Врачу требуется тщательно провести осмотр, собрать анамнез, проанализировать жалобы пациента. Больным назначаются общеклинические исследования – общий анализ крови и мочи, биохимический анализ крови. Данные методики помогают выявить воспалительный процесс, его выраженность.
Обязательно проводится рентгенологическое исследование верхней конечности для определения стадии и с целью слежения за динамикой процесса. Если необходимо уточнить границы локализации патологии, пациентам назначается компьютерная или магнитно-резонансная томография.
Лечение синдрома Зудека определяется индивидуально, в зависимости от стадии заболевания. Довольно успешная терапия острого и дистрофичного периодов возможна с помощью применения консервативных методов.
Консервативное
 Главное, что делает врач, — проводит обезболивание. Для этого используются нестероидные противовоспалительные средства (кетопрофен, нимесулид) или метамизол натрия (Анальгин).
Главное, что делает врач, — проводит обезболивание. Для этого используются нестероидные противовоспалительные средства (кетопрофен, нимесулид) или метамизол натрия (Анальгин).
Верхняя конечность должна быть иммобилизована в данный период.
Также пациентам назначаются препараты для улучшения периферического кровообращения (пентоксифиллин), миорелаксанты (толперизон), витамины группы В (Мильгамма).
Обязательно посещение сеансов физиотерапии — иглорефлексо- и лазеротерапии, криолечения. Полезна лечебная физкультура и массаж. Важно отметить, данные методики применяются только после того, как удалось избавиться от болевого синдрома.
На начальных стадиях патологии при тщательном лечении можно выздороветь с минимальными потерями для двигательной активности верхней конечности. В случае, когда была зафиксирована атрофия, речь идет только о хирургическом лечении синдрома Зудека.
Узнайте, помогают ли уколы дипроспана в сустав.
Хирургическое
 Ход оперативного вмешательства определяется индивидуально.
Ход оперативного вмешательства определяется индивидуально.
В процессе могут иссекаться поврежденные нервы, фиброзная ткань или участки костей, нередко требуется проведение пластики верхней конечности, замена некоторых суставов.
Как видно, при любом раскладе хирургическое лечение приведет к тому, что рука не будет функционировать в полном объеме.
Осложнения и последствия
Главное осложнение синдрома Зудека – потеря двигательной активности поврежденной руки. Пациентов может постоянно беспокоить боль в зоне патологии, конечность становится хрупкой, существует высокий риск переломов.
Профилактические меры
Для предупреждения развития заболевания важно правильно лечить травмы верхних конечностей, грамотно проводить реабилитационные мероприятия. Нагрузка на поврежденную руку должна наращиваться постепенно. Важно избегать дальнейшей травматизации верхней конечности.
Заключение
Синдром Зудека требует ранней диагностики, тщательного лечения и профилактики. Пациентам важно быть внимательными в отношении своих рук, это поможет избежать появления серьезных осложнений в будущем.
Синдром Зудека — болевой синдром, возникающий после травм конечностей
 Синдром Зудека – разновидность нейропатического болевого синдрома, патологическое состояние, вызванное повреждением мягких тканей, нервов, суставов или костей.
Синдром Зудека – разновидность нейропатического болевого синдрома, патологическое состояние, вызванное повреждением мягких тканей, нервов, суставов или костей.
Заболевание сопровождается остеопорозом (костной атрофией), ограничениями подвижности в суставе, нарушениями кровотока и связанные с ним трофические последствия.
Впервые заболевание было представлено и охарактеризовано немецким хирургом П. Зудеком в 1900 г.
Он отметил, что на рентгенологических снимках при некоторых воспалительных процессах в костях и суставах с последующей атрофией присутствует прозрачность костного рисунка, назвав это явление острой трофоневротической атрофией.
Причины заболевания
Наиболее частой причиной развития болезни является осложнения после травмы или перелома конечности, неправильного лечения или иммобилизации кисти (обеспечение полного покоя), при повреждении нервов или симпатических нервных узлов.
Некачественное наложение повязок, болезненные манипуляции, допускание отеков, неподвижность сустава – все это может постепенно привести к развитию синдрома Зудека.
Определенное место в формировании пограничного состояния оказывают вегето- сосудистые расстройства, гормональные нарушения и онкозаболевания. Чаще страдают женщины после 40 лет, хотя нередки случаи развития синдрома и у мужчин.
Причиной появления патологического состояния называют также переломы:
Пожилые и люди среднего возраста чаще страдают синдромом верхних конечностей, а дети – нижних.
Клиническая картина
Любая травма сопровождается нарушениями сосудодвигательного механизма и вегетативной нервной системы.
При правильном лечении все негативные проявления постепенно проходят, и наступает процесс излечения.
В противном случае боь усиливается при малейшем движении или прикосновении.
Различают три клинических стадии синдрома Зудека, для каждой из которых характерны свои симптомы:
- I – острая форма. Характеризуется интенсивной, жгучей болью, развивается отек поврежденный конечности. Болевой синдром не снимается традиционными анальгетиками. Повышается температура в месте травмы, суставы тугоподвижны. Длительность – до 6 месяцев;
- II – дистрофическая стадия. Температура постепенно снижается, отек также немного спадает. Боль носит постоянную форму, но меньшей интенсивности. Сухожилия уплотняются, начинает развиваться остеопороз.
- III – атрофическая стадия. Кожа приобретает цианотичную окраску (мраморная), становится холодной, сильно истончается. Дистрофия мягких тканей и остеопороз приводят к атрофии тканей. Боль в этом периоде практически отсутствует. Поражение постепенно охватывает костную систему, что выражается в затвердевании суставов, фиброзировании скользящего аппарата сухожилий, рарефикации костей. Продолжительность – от 6 до 12 месяцев после травмы.
Методы терапии
Болезнь на I и II стадии развития легко купировать и больной может пойти на поправку достаточно быстро.
III степень является хронической и характеризуется атрофией тканей, что затрудняет процесс выздоровления.
При правильном лечении подвижность сустава восстанавливается только частично.
Лечение синдрома Зудека в острой стадии включает в себя:
- обездвиживание конечности на 12 -14 дней по показаниям врача;
- прикладывание холода к пораженному месту;
- иглоукалывание в сочетании с ультразвуком рефлекторных зон конечности;
- магнитотерапия;
- интерференц –терапия.
 Медикаментозное лечение обычно консервативное. Специалист назначает сосудорасширяющие и анальгезирующие препараты, витамины группы В, антагонисты Са, миорелаксанты, α – адреноблокаторы.
Медикаментозное лечение обычно консервативное. Специалист назначает сосудорасширяющие и анальгезирующие препараты, витамины группы В, антагонисты Са, миорелаксанты, α – адреноблокаторы.
В более серьезных случаях может потребоваться профессиональная помощь психолога. По показаниям проводится короткий курс нейролептиков и антидепрессантов, кортикостероидов.
Если патогенетическое лечение не приносит результата, интенсивность болевого синдрома сохраняется, больному предлагают хирургическое вмешательство. Операция подразумевает симпатическую блокаду: введение в нерв внутривенно регионарных, прокаиновых лекарств, а также инфильтрационную анестезию.
В запущенных случаях показан артродез суставов, медленное растяжение больного участка, остеотомия дистального метаэпифиза лучевой кости и другие операции.
Терапия требует длительного и комплексного подхода. Сроки лечения зависят от стадии и сложности заболевания, возраста пациента, эффективности проводимых лечебных мер и составляют от 6 месяцев до года.
На I и II стадии болезни, в первые недели от развития осложнения, прогноз достаточно благоприятный.
III стадия характеризуется более сложным прогнозом, при прогрессировании болезни зачастую он неблагоприятный, так как в тканях начались необратимые нарушения.
Несмотря на широкий арсенал мероприятий по лечению, синдром Зудека остается сложным заболеванием с невыясненным до конца патогенетическим механизмом, что затрудняет лечение.
Полное выздоровление возможно при раннем обращении к специалистам и наступает, как правило, через 6 месяцев после начала терапии. У некоторых больных может сохраняться достаточно долго легкие ограничения движения, нарушения рабочих функций конечности.
Профилактические меры
Конкретных профилактических мер при альгонейродистрофии не существует. Специалисты советуют внимательнее относиться к своему здоровью, не откладывать визит к врачу и при первых признаках недомогания обращаться за помощью.
Во время реабилитации необходимо с осторожностью относиться к интенсивным тепловым процедурам, избегать грубых массажных  мероприятиях. Допускается ЛФК, санаторно-курортное лечение с радоновыми ваннами, гравитационная терапия.
мероприятиях. Допускается ЛФК, санаторно-курортное лечение с радоновыми ваннами, гравитационная терапия.
Развитие патологического синдрома может быть прервано на любой стадии, но частый исход заболевания – фиброзный анкилоз в устойчивой декомпенсации, который приводит в большинстве случаев к нарушению нормальной жизнедеятельности и к инвалидности.
Полное выздоровление наступает лишь при своевременном обращении к специалисту и соблюдении всех лечебных мероприятий, направленных на регенерацию кости, снятие болевого синдрома и профилактику прогрессирования атрофии.



-0 Комментарий-