Содержание:
- 1 Прививки при артрите — особенности вакцинации при заболевании
- 1.1 Ревматоидный артрит и прививки
- 1.2 Общие рекомендации: можно ли делать прививки при артрите?
- 1.3 Достоинства и недостатки прививок при ревматоидном артрите
- 1.4 Какие вакцины разрешены, а какие нет?
- 1.5 Какие прививки при артрите можно делать больному?
- 1.6 Особенности заболевания
- 1.7 Является ли артрит противопоказанием для вакцинации?
- 1.8 Вакцина против ревматоидного артрита
- 1.9 Заключение
- 1.10 Вакцинация при ревматоидном артрите и её особенности
- 1.11 Почему важно вакцинироваться при ревматоидном артрите
- 1.12 Какие вакцины рекомендуются при ревматоидном артрите?
- 1.13 Как ставить прививки при ревматоидном артрите
- 1.14 Совместимость с лекарствами
- 1.15 Вакцинация при ревматических заболеваниях: актуальность и перспективы
- 1.16 Поствакцинальные артриты
- 1.17 Живем здорово 2.0
- 1.18 Блог о здоровом образе жизни, правильном питании и стиле
- 1.19 Вакцинация при ревматоидном артрите
- 1.20 артрит от прививки?
- 1.21 Артрит после гриппа или вакцинации: причины, симптомы и методы лечения
- 1.22 Причины развития артрита после гриппа
- 1.23 Специфика артрита после гриппа
- 1.24 Как распознать осложнение?
- 1.25 Методы лечения
- 1.26 Артрит после вакцинации
- 1.27 Возможные осложнения
- 1.28 ACIP CDC уточнил противопоказания и меры предосторожности при вакцинации
- 1.29 Вакцинация онкологических больных: можно ли делать прививки и какие растворы разрешается использовать?
- 1.30 Можно ли онкобольным делать прививки?
- 1.31 От каких заболеваний и какими вакцинами можно прививаться?
- 1.32 Возможные осложнения
- 1.33 Особенности вакцинации онкологических больных от гриппа
- 1.34 Видео по теме
Прививки при артрите — особенности вакцинации при заболевании
Ревматоидный артрит и прививки
Прививки с неживыми вирусами, не вызывают поствакцинальный артрит у детей. Само же вакцинирование при ревматоидном артрите — распространенная практика в мире, которой пациенты в странах СНГ пренебрегают по причине неосведомленности. У пациентов с этим заболеванием двойной риск развития инфекционных осложнений по сравнению с популяцией. Поэтому используют рекомендации по вакцинации таких больных для защиты от некоторых инфекций, в том числе против инфекций и пневмонии. Пациенты с таким видом артрита реже приходят на процедуры против гриппа и пневмококковой инфекции, а у этих людей вероятнее при сменах сезонов появляются вирусные и простудные заболевания.

Общие рекомендации: можно ли делать прививки при артрите?
Делать профилактику инфекционных заболеваний важно людям с пониженной функцией иммунитета. Ревматоидный артрит и назначенные для его лечения препараты сильно увеличивают вероятность появления инфекционных осложнений и воспалительных процессов. Вакцина не может вызвать вирусное заболевание. Заболеть можно, только если человек был заражен вирусом уже во время прививания.
Ревматоидный артрит — аутоиммунное заболевание, которое направляет иммунную систему человека не против внешних раздражителей, а против собственного тела, разрушая сустав и околосуставные ткани. Поэтому для поддержки иммунитета важно своевременно прививаться.
Все прививки делаются неживыми бактериями с частицами белка разных видов гриппа. На эти частицы реагирует организм и вырабатывает необходимые для человека антитела. Однако вирус гриппа может изменяться и образовывать все новые и новые штаммы. Поэтому каждый год врачи и вирусологи делают новые вакцины с учетом изменений вируса. Соответственно врачами рекомендовано прививаться раз в год, особенно пациентам с пониженным иммунитетом на фоне ревматоидного артрита.
Достоинства и недостатки прививок при ревматоидном артрите
У больных ревматоидным артритом появляются сомнения по поводу вакцины. Это касается побочных эффектов и общей неэффективности препаратов, но большинство согласным с тем, что этот укол способен предотвратить заражение инфекционными заболеваниями. Противогриппозные вакцины имеют положительные стороны, такие как:
- При перемене сезона снижается риск заболевание гриппом и подобными инфекциями.
- Отсутствие возможности появления осложнений;большой спектр вводимых препаратов.
- Снижение заболевания гриппом у детей до 90%.
- Выработанные антитела также защищают организм от возникновения простудных явлений.
- Адекватная цена, в отличие от курсов из таблеток.
- Возможность делать прививки за счет государства.
Недостатки у вакцинации также присутствуют. Основной недостаток вакцинации — побочные эффекты. Чтобы их избежать существуют правила. Во-первых, вакцина должна соответствовать штамму гриппа и делаться квалифицированным врачом. Во-вторых, организм обязан быть подготовлен к принятию вируса. Пациент не должен быть с температурой, ослабленной иммунной системой. Важно купировать острую форму или обострение ревматоидного артрита. Запрещено делать прививки кормящим и беременным женщинам. И в-третьих, даже у здорового человека вакцина может вызывать недомогание, головные боли и покраснение места укола. Однако все это проходит на 2—3-й день. Если место укола покраснело, то нужно смазать его оксолиновой мазью и перевязать марлей на одни сутки.
Какие вакцины разрешены, а какие нет?
Так как большинство хронических патологий, в частности тех, что имеют аутоиммунную природу, а именно ревматоидный артрит, основная масса врачей рассматривает как противопоказание к вакцинации. Однако ряд проведенный исследований показывает, что прививание является активной мерой защиты ослабленного организма от опасных патогенов инфекционной природы, таких как грипп, коклюш, корь и т. п. Главное — ставить прививку после купирования острой фазы болезни, а сама вакцина должна быть качественной.
Какие прививки при артрите можно делать больному?
Прививки при артрите предупреждают летальный исход при патологиях соединительной ткани. Больные полиартритом в 1,5 раза чаще сталкиваются с инфекционными заболеваниями и осложнениями: остеомиелитом, пневмонией.

Особенности заболевания
Прививки при ревматоидном артрите назначают для укрепления иммунитета и борьбы с опасными инфекционными процессами. Введение вакцины нередко провоцирует обострение воспаления.
Развитию ревматических процессов способствуют неспецифические факторы:
- травмы;
- инфекции;
- роды;
- аборты;
- генетическая предрасположенность.
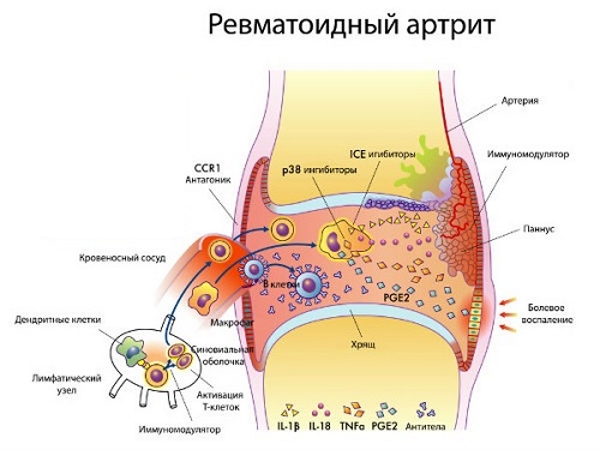
В процессе развития РА (ревматоидного артрита) активизируются Т–лимфоциты (Т–хелперы). В иммунном процессе принимают участие цитокины, интрелейкин–1 (ИЛ–1), интерлейкин–6 (ИЛ–6).
При ревматоидном артрите клетки иммунной системы атакуют суставную ткань.
У пациента появляются следующие симптомы:
- скованность в суставах в утреннее время;
- появление жидкости в околосуставной сумке;
- припухлость лучезапястных соединений;
- симметричность поражения суставов.
Появляются ревматоидные специфические образования–узелки. Они располагаются рядом с локтевым суставом. Характерный признак болезни — положительный ревматоидный фактор (РФ), на рентгенограмме определяют нарушения, характерные для РА.
Припухлость во многих суставах носит устойчивый характер, усиливается при осмотре. Хроническая форма РА сопровождается поражением всех видов соединений, что приводит к обездвиженности пациента.
Ревматоидный артрит — системное заболевание.
У пациента наблюдается:
- полинейропатия;
- васкулит;
- онемение;
- жжение;
- зябкость;
- повышение кожной чувствительности;
- двигательные нарушения.
Нередко появляются невриты, язвы в нижней части голени, дигитальный артериит. Врач диагностирует у больного плеврит или перикардит, узелковую патологию легких (синдром Каплана).
В запущенных случаях развивается ревматоидное поражение сердца:
У больного может появиться лимфаденопатия, увеличивается в размерах селезенка, возникает лихорадка.
Если болезнь запущена, развивается синдром Шегрена:
- сухой кератоконъюнктивит;
- воспаление слюнных желез.
Амилоидоз почек (осложнение РА) приводит к появлению ХПН.
Причины летального исхода при РА: инфаркт миокарда, ишемический инсульт.
Является ли артрит противопоказанием для вакцинации?
Ставить от дифтерии прививку разрешено при соблюдении следующего правила: вакцинацию назначают через 1 месяц после начала ремиссии. Перед проведением процедуры пациенту вводят дозу иммуносупрессивного препарата.
Ревакцинацию осуществляют медикаментом АДС–М. Детям рекомендуют после введения вакцины принимать общеукрепляющие средства.
Осложнения после прививки от дифтерии:
- развитие реактивного артрита и васкулита;
- кардиогенный шок.
Нередко у детей повышается температура до +38˚С. Некоторым пациентам делают прививку АДС–М на фоне лечения НПВП, Метотрексатом, Преднизолоном, Делагилом.
 Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Перед началом вакцинации детей с ревматизмом проводят противовоспалительное лечение в течение 15 суток. Прививка от гриппа необходима пациентам с ревматическими процессами, т. к. у них инфекция протекает тяжело и дети часто умирают от гриппа.
Прививку делают в период ремиссии. Пациенту назначают иммуносупрессивные препараты (Метотрексат, анти–TNF–лечение, кортикостероиды).
Укол делают в/м в дозе 0,5 мл. Одновременно вакцинации подвергаются родственники, окружающие больного.
У пациента с ревматическим заболеванием часто обостряется артрит, васкулит после прививки от гриппа.
Лечение иммуносупрессивными средствами является противопоказание к введению необходимого вещества, вакцинация не проводится, если пациент получал лечение Преднизолоном в дозе 2 мг/кг или курс терапии превышал 7 суток.
Больному не ставят прививку от кори на фоне лечения препаратами:
- Метотрексат;
- Азатиоприн;
- Циклоспорин А;
- Циклофосфамид;
- Хлорамбуцил.
Необходимо ввести вакцину всем членам семьи больного. После прививки от кори дети получают НПВП, Метотрексат в дозе 5–12,5 мг в течение 7 суток, Сульфасалазин, Купренил, но обострения суставного синдрома не наблюдается.

Вакцину против эпидемического паротита вводят на фоне лечения Метотрексатом в дозе 12,5 мг, Сульфасалазином в количестве 1 г в сутки. Дети вакцинируются в период ремиссии и во время приема НПВП. У них имеются защитные титры антител.
После вакцинации у пациентов с ювенальным артритом, получавшим лечение Метотрексатом и Этанерцептом, не возникло ни одного случая заболевания корью. У пациентов, привитых против гриппа, смертность снизилась на 48%.

Вакцина против ревматоидного артрита
Прививка от ревматоидного артрита способна восстановить иммунную систему. Ученые воспользовались дендритными клетками, соединив их с противовоспалительными препаратами и пептидом больного сустава. Полученный состав вводили в кровеносное русло больным артритом.
Дендритные клетки позволяют иммунитету распознавать белки, а затем запускать Т–лимфоциты для атаки болезнетворного агента.
Т–клеточная вакцинация затратна по времени. Методика может применяться для терапии аутоиммунных процессов (диабета I типа, рассеянного склероза).
Иммунизация больных ревматоидным артритом предусматривала введение Т–клеточной вакцины п/к 6 раз в течение 12 месяцев. У многих пациентов улучшалось состояние здоровья.
Суставы меньше опухали у 73,3% больных, исчезла болезненность у 55,3% пациентов. В сыворотке крови не обнаружили маркеры воспаления, восстановились показатели СОЭ, С–реактивного белка, ревматоидного фактора.
В состав биологически активного вещества входили синовиальные Т-лимфоциты. Состав вакцины определяли CD 4+Т–регуляторные и CD8+цитотоксичные Т–клетки.
После прививки возрастал уровень экспрессии в CD4+T–клетках.
Вакцина против артрита необходима пациентам, страдающим болезнью Крона, аутоиммунными заболеваниями, раком. Ревматоидный артрит — хроническое заболевание, сопровождающееся обострением и периодом ремиссии. Не все пациенты могут пройти курс Т–клеточной вакцинации.
Выделена поливалентная Т–клеточная система, состоящая из клеток иммунной памяти, отвечающих за формирование аутоиммунного процесса.
Этот вариант прививки эффективен у пациентов, страдающих следующей патологией:
Если защитные силы организма ослаблены, Т–клеточная прививка не сможет запустить реакции, уничтожающие аутоиммунные лейкоциты.
Пациент готовится заранее для проведения процедуры.
В процесс индивидуальной подготовки входят:
- лечение хронических заболеваний;
- курс гемокоррекции, снижающий количество иммуносупрессивных препаратов или предусматривающий полный отказ от их применения.

Любые медикаменты уменьшают эффект от Т–клеточной вакцины. Подготовительный процесс включает такие процедуры:
- криоплазмаферез;
- экстракорпоральное антибактериальное лечение;
- иммунофармакотерапию (соединение лейкоцитарной массы и иммуномодуляторов) для увеличения противовирусной защиты и устранения аутоиммунного воспаления.
Заключение
Вакцинация при ревматическом артрите предотвращает летальный исход в случае развития инфекционных болезней.
В ревматологии введены в практику генно–инженерные медикаменты, которые вызывают нарастание риска развития болезни. Пациенты с артритом восприимчивы к инфекционным заболеваниям, факторами риска являются интерлейкины 1 и 6, В и Т–лимфоциты.
26–валентная вакцина, содержащая эпитиопы М-протеинов штаммов бета-гемолитического стрептококка, не взаимодействует с антигенами организма человека. Вакцинация способна защитить больного от стрептококковых штаммов вида А, вызывающих некротический фасцит.
Вакцина против гриппа у пациентов с РА дает хороший результат, обострения заболевания не обнаружено.Назначение живых вакцин пациентам с полиартритом противопоказано.
Вакцинацию против гриппа проводят за 4 недели до начала лечения генно-инженерными биологическими препаратами.
Вакцинация при ревматоидном артрите и её особенности
Пациенты с воспалительными аутоиммунными заболеваниями всегда в группе риска по инфекциям. Отчасти потому что вынуждены пить иммунносупрессоры, отчасти из-за дисфункции иммунитета. Остается вопрос: можно ли делать прививки при ревматоидном артрите и прочих ему подобных болезней иммунной системы?
Эта статья написана по материалам обзорного материала ученых Гарвардской медицинской школы.
Почему важно вакцинироваться при ревматоидном артрите
Несмотря на то, что многие заболевания контролируются путем массовой вакцинации, очень многие пациенты с аутоиммунными заболеваниями стараются её избегать. Например, в этом международном исследовании среди 3920 больных РА более половины никогда не прививались от сезонного гриппа и пневмококковой инфекции. Лишь менее трети прошли вакцинацию должным образом.
Почему же при ревматоидном артрите так важно вакцинироваться? Все объясняется сниженной иммунной функцией.
В условиях пандемии коронавирусной инфекции COVID-2019 это особенно актуально. Вакцинация станет вашим шансом перенести болезнь без серьезных последствий.
Исследования, которые непосредственно оценивают эффективность прививок для больных с РА, ограничены. Но несмотря на это, данных достаточно, чтобы сделать вывод об их пользе и оправданности.
Какие вакцины рекомендуются при ревматоидном артрите?
Как правило, пациентам с аутоиммунными заболеваниями нужно выбирать время между курсами иммунодепрессантов для прививок. При этом врачебные стандарты предписывают выбирать инактивированные (неживые) вакцины.
К таковым относятся:
13-валентная пневмококковая вакцина (PCV13), за которой примерно через 8 недель следует 23-валентная вакцина (PPSV23);
Любые обязательные живые вакцины (например, против кори или ветряной оспы) в идеале должны быть введены за 4 недели до начала курса иммунодепрессантов. Тем не менее, могут быть сделаны некоторые исключения для пациентов со слабой иммуносупрессией в случае прививки от ветрянки.
Как ставить прививки при ревматоидном артрите
Чтобы вакцина сработала максимально эффективно, ставить её следует за несколько недель до приема сильнодействующих лекарств. Это повысит вероятность развития иммунного ответа. В частности, противоопухолевый препарат ритуксимаб существенно снижает гуморальный иммунитет – любая вакцина в сочетании с ним будет бесполезной.
Некоторые исследования полагают, что временное удержание иммуносупрессии может усилить ответ на прививку, однако, нельзя утверждать с уверенностью, что это повлечет за собой клиническую пользу.
Совместимость с лекарствами
Большинство пациентов с ревматоидным артритом принимают обычные синтетические противоревматические препараты в сочетании с глюкокортикостероидами. Все они в той или иной степени будут снижать иммунный ответ на прививки.
В целом, наибольший эффект дает ритуксимаб, на втором месте метотрексат, на третьем – абатацепт.
Ингибиторы фактора некроза опухоли, как правило, не влияют на иммунную реакцию – за исключением прививки против гепатита B.
Лучше всего изучена совместимость вакцин против гриппа и пневмококка и лекарств от РА. Девять клинических исследований показали , что в целом эффективность вакцин не слишком страдает при приеме метотрексата, тоцилизумаба, тофацитиниба.
Так или иначе, если вы вынуждены принимать любые антиревматоидные препараты, соблюдайте сроки вакцинации, о которых было сказано выше.
Пациенты с ревматоидным артритом находятся в группе риска по любым вирусным и бактериальным инфекциям. Степень опасности зависит от того, насколько тяжелы симптомы основного заболевания. Однозначно: прививки при ревматоидном артрите делать не только можно, но и нужно.
-
Выбирайте инактивированные вакцины;
Соблюдайте сроки между курсами иммуннодепрессантов (от 2 до 4 недель);
Не ставьте прививки в период обострения болезни;
Обязательно проконсультируйтесь со своим ревматологом насчет схем вакцинации и своих индивидуальных противопоказаний.
Вакцинация при ревматических заболеваниях: актуальность и перспективы
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
На протяжении всей истории человечества инфекционные болезни представляли наибольшую угрозу для здоровья людей. Известны многочисленные мифы и легенды, свидетельствующие о страхе, который испытывали люди при возникновении и распространении эпидемий «повальных» болезней. Именно этот страх заставлял людей предпринимать особые меры (сжигание трупов умерших, их одежды и жилища, «закрытие» городов и т.д.), явившиеся прообразом современных противоэпидемических мероприятий.
На протяжении всей истории человечества инфекционные болезни представляли наибольшую угрозу для здоровья людей. Известны многочисленные мифы и легенды, свидетельствующие о страхе, который испытывали люди при возникновении и распространении эпидемий «повальных» болезней. Именно этот страх заставлял людей предпринимать особые меры (сжигание трупов умерших, их одежды и жилища, «закрытие» городов и т.д.), явившиеся прообразом современных противоэпидемических мероприятий.
В наступившем XXI веке инфекционные заболевания по–прежнему остаются актуальной социальной и медицинской проблемой. Они распространены значительно шире их официальной регистрации. Инфекция является одной из ведущих причин смерти в странах с различным уровнем экономического развития. По данным ВОЗ, на долю инфекционных болезней приходится около 25% всех смертей в мире, а в развивающихся странах этот показатель возрастает до 45%. Казалось бы, что в эпоху вакцин и антибиотиков контроль над этими болезнями вполне реален, однако материалы статистики свидетельствуют о том, что в глобальном масштабе ситуация мало меняется к лучшему.
В современной ревматологии коморбидные инфекции (КИ) оказывают значительное влияние на морбидность и летальность, особенно при системных болезнях соединительной ткани. По нашим данным, в 2002–2005 гг. частота КИ у стационарного контингента больных ревматическими заболеваниями (РЗ) составила 9,7%. При этом частота вторичных инфекций была максимальной у стационарных больных ревматоидным артритом (РА) и системной красной волчанкой (СКВ) и составила 38,1 и 19,7%, соответственно [1].
О высокой частоте КИ, осложняющих течение РА, известно в течение последних 40 лет. КИ у больных РА развиваются в 1,5 раза чаще, чем в популяции, и являются второй по частоте (после активности болезни) причиной смерти пациентов [2].
В соответствии с результатами когортного исследования к наиболее частым инфекционным осложнениям РА относятся (в порядке убывания): септический артрит, остеомиелит, инфекции кожи и мягких тканей, пневмония [3]. По данным этих же авторов, основными предикторами развития КИ при РА являются хронические заболевания легких, лейкопения, внесуставные проявления болезни, наличие РФ, ускоренная СОЭ, а также лечение глюкокортикоидами (ГК) [4].
В ходе годового проспективного исследования показано, что применение метотрексата (МТ) у больных РА (n=77) по сравнению с контрольной группой таких же пациентов, не получавших цитостатики (n=151), приводило к достоверному повышению общего числа вторичных КИ (62 и 47% соответственно, p 10 мг или азатиоприном (но не МТ). В целом по группе частота сероконверсии в зависимости от вирусного штамма колебалась от 37,5 до 62,5% [58–60].
В исследованиях голландских авторов наблюдаемое у больных СКВ снижение Т–клеточного иммунного ответа на противогриппозную вакцину ассоциировалось с терапией преднизолоном и/или азатиоприном [61]. Повторная (бустерная) вакцинация вела к нарастанию показателей сероконверсии и среднего геометрического титра (СГТ) поствакцинальных антител только у больных СКВ, которые не были вакцинированы в течение предыдущего года [62].
В 1984 г. S. Croft и соавт. продемонстрировали серологическую безопасность (отсутствие поствакцинальной поликлональной В–клеточной активации) у 18 больных СКВ, иммунизированных 23–валентной пневмококковой полисахаридной вакциной. Иммуногенность вакцины у пациентов была близкой к таковой в здоровом контроле, т.е. 83 и 100% соответственно [63].
Из 73 больных СКВ, иммунизированных вышеуказанной вакциной, удвоение титров специфического антипневмококкового IgG наблюдалось в 85,7% случаев; в течение 3 месяцев наблюдения обострений заболевания или иных побочных эффектов не наблюдалось [64].
Как отмечается в редакционной статье журнала «Journal of Rheumatology», «…безопасность и иммуногенность вакцин против пневмококка и вируса гриппа, о которых впервые сообщалось в конце 1970–х гг., теперь при СКВ подтверждена. Доказательства обострения болезни отсутствуют. У больных СКВ формируются протективные антитела, несмотря на активность болезни и применение иммуносупрессоров. Интересно, что гуморальный иммунный ответ на эти вакцины является антиген–специфическим и не зависит от продукции анти–ДНК–антител, а индукция аутоиммунного феномена является редким событием» [65].
В ходе рандомизированного двойного слепого плацебо–контролируемого исследования изучали иммуногенность и безопасность трехвалентной противогриппозной вакцины у 126 больных РА. Частота обострений у иммунизированных РА–пациентов была аналогичной таковой у больных без вакцинации, а параметры нарастания титров специфических антител были сопоставимы со здоровым контролем. Показатели сероконверсии у иммунизированных больных РА составили 77, 50 и 37% для А/Н3–, А/Н1– и В–антигенов вакцины соответственно [66].
В настоящее время активно изучается иммуногенность и безопасность вакцинации у больных РА, получающих как БПВП, так и ГИБП. Показано, что у больных РА трехвалентная сплит–вакцина против гриппа генерирует хороший гуморальный ответ, хотя и меньший, чем в здоровом контроле. Лечение преднизолоном, МТ, инфликсимабом или этанерцептом не оказывает существенного влияния на уровень поствакцинального ответа. Через 6 недель после вакцинации показатели сероконверсии были следующими: 67% для В–антигена, 53% для А/Н3– и А/Н1–антигенов. Обострение РА не отмечено ни в одном случае в течение 6 месяцев периода наблюдения [67].
В исследование, выполненное японскими авторами, были включены 63 больных РА, из которых 27 получали иФНО–α (11–инфликсимаб, 16 – этанерцепт), 36 – БПВП, а также 52 здоровых лица (контрольная группа). Через 4–6 недель после иммунизации трехвалентной противогриппозной вакциной более высокие показатели сероконверсии наблюдались среди пациентов, получавших иФНО–α, и составили для А/Н1 и А/Н3 по 44,4%, В–антигена – 26,6%, в то время как при лечении БПВП – 22,2, 33,3 и 22,2% соответственно [68]. В проспективном когортном исследовании, выполненном L. Gelinck и соавт. [69], протективный уровень антител в ответ на вакцинацию против гриппа сохранялся у 80% больных, получавших иФНО–α, у 82–93% – прочие БПВП и 89–94% – в здоровом контроле.
В многоцентровом двойном слепом исследовании [70] после назначения противогриппозной вакцины протективный уровень антител у больных РА, получавших адалимумаб, не отличался от такового в плацебо–контроле (98% и 94,55% соответственно). По данным этих же авторов, протективные уровни антител после введения 23–валентной полисахаридной пневмококковой вакцины также были аналогичными в указанных группах (85,9% и 81,7% соответственно). В работе M. Kapetanovic и соавт. [71], включавшей 149 больных РА, максимальный поствакцинальный ответ на пневмококковые антигены 23F и 6B зарегистрирован у пациентов, которым проводилась терапия биологическими агентами (инфликсимаб, этанерцепт), по сравнению с группами, получавшими комбинированное лечение (р=0,037) или МТ в отдельности (р 1 Показатель сероконверсии определяется как: а) доля больных (в %) с 4–кратным по сравнению с исходным нарастанием титров антител к гемагглютинину вируса гриппа после вакцинации или б) доля больных (в %) с титром после вакцинации >1:40 среди имевших исходный титр 40% или >30% для лиц в возрасте 18–60 лет или старше 60 лет соответственно
Поствакцинальные артриты
В некоторых случаях после вакцинами может развиться иммунный синовит, напоминающий по своей клинической картине реактивный артрит. Такой синовит называют поствакцинальным артритом (ПА). К возникновению ПА могут приводить вакцины БЦЖ, АКДС, против краснухи, кори, ветряной оспы, вирусных гепатитов А и В, эпидемического паротита.
Поствакцинальный артрит начинает клинически проявляться спустя 2 – 4 недели после того, как сделана прививка. Процесс обычно не носит симметричного характера и протекает в виде моноартрита или олигоартрита. Но у небольшого числа пациентов поствакцинальный артрит локализуется в мелких суставах кисти, что требует проведения дифференциальной диагностики между этой формой артрита и началом ревматоидного артрита. Поражения суставного аппарата при поствакцинальном артрите нередко сочетаются с симптомами кожного васкулита.
Прогноз при поствакцинальном артрите благоприятный, обычно в течение 10 – 14 дней наблюдается полное выздоровление.
Наиболее часто к развитию поствакцинальных артритов приводит вакцина БЦЖ, которая используется для защиты от туберкулеза, а также при раке мочевого пузыря для повышения у больного противоопухолевого иммунитета. Для профилактики туберкулеза вакцину БЦЖ вводят внутрикожно. При таком способе выполнения инъекции вакцина может вызвать поствакцинальный артрит, который по своей клинической картине очень схож с проявлениями ревматоидного артрита (поражение мелких суставов кистей рук, симметричность, чаще наблюдается у женщин).
Если же вакцина вводится в мочевой пузырь пациента, то в таком случае она тоже может индуцировать развитие поствакцинального артрита, для которого характерно втягивание в патологический процесс 1 – 3 суставов (олигоартрит), с преимущественной локализацией воспаления в суставах нижних конечностей. Данная форма поствакцинального артрита чаще всего поражает мужчин.
Введение вакцины БЦЖ в полость мочевого пузыря может привести к болезни Рейтара, которую нельзя объяснить инфицированием пациента хламидиями или другой мочеполовой флорой.
Как показали результаты научных исследований, риск развития поствакцинального артрита существенно увеличивается у носителей антигена HLA-B27.
Диагностика поствакцинальных артритов проводится на основании имеющегося воспаления суставов. Также исследования нужны, если при сборе анамнеза были получены сведения о профилактических прививках, перенесенных в течение месяца до начала заболевания.
Лечение поствакцинальных артритов проводится нестероидными противовоспалительными средствами. После стихания воспалительного процесса рекомендуются курсы физиотерапии, занятия ЛФК.
Живем здорово 2.0
Блог о здоровом образе жизни, правильном питании и стиле
Вакцинация при ревматоидном артрите
Причины РА еще не полностью поняты, но исследования продолжаются в этой области. Ученые знают, что РА является аутоиммунным заболеванием. Нормальная роль иммунной системы организма заключается в том, чтобы бороться и защищать людей от инфекций. Однако, когда у человека аутоиммунная болезнь, то его же иммунная система разрушает собственные, здоровые ткани организма, а не посторонние вещества, как инфекция.
В случае РА иммунная система нацелена на подкладку суставов, называемую синовиальной мембраной, вызывая воспаление и повреждение суставов.
Характерное набухание происходит, когда соединение создает слишком много смазывающей (синовиальной) жидкости в ответ на воспаление. Иногда также могут быть затронуты другие части тела, такие как легкие и глаза.
Некоторые люди могут быть более подвержены риску развития РА из-за факторов наследственности. Что именно заставляет иммунную систему организма атаковать суставы — пока остается неизвестным.
Воспаление заставляет суставы становиться болезненными, горячими и опухшими, а движение ограничено. Воспаление, вызванное РА, может привести к повреждению суставов, особенно если их не лечить. РА может возникать в любом возрасте, но обычно возникает между 35 и 64 годами. Это вторая наиболее распространенная форма артрита в мире. По оценкам, 57% людей с РА, составляют женщины.
Наиболее распространенными симптомами РА являются:
- Отек, боль и тепло в суставах. Обычно, поражаются меньшие суставы, например, в руках или ногах.
- Стойкая усталость.
- Трудности со сном, из-за боли.
- Слабые мышцы.
- Чувство жажды и потливость.
Курс и тяжесть РА варьируются от человека к человеку, и нет двух одинаковых случаев. Симптомы могут меняться каждый день. Могут быть случаи, когда болезнь активна и прогрессирует, а в другое время болезнь неактивна.
Боль в суставах можно снять или минимизировать, существенно облегчив болезненное состояние. Меновазин – одно из лучших лекарств, способных оказать сильное обезболивающее воздействие. Оно проверено временем и как раз рекомендовано при лечении РА.
Другие лекарства, используемые для лечения людей, болеющих на РА, могут увеличить риск развития инфекций. Вакцинация может помочь предотвратить появление некоторых из этих инфекций.
Аутоиммунное заболевание, РА возникает, когда иммунная система человека ошибочно атакует свою собственную ткань. В то время, как РА в первую очередь влияет на тканевую подкладку суставов, он также может влиять на легкие, сердце, почки и глаза.
Ревматоидные препараты от артрита работают, подавляя иммунную систему больного. Однако, нежелательным побочным эффектом этого подавления является повышенный риск заражения, особенно в легких.
Вакцинация может значительно уменьшить риск заражения. Но, если у больного ослабленная иммунная система, следует избегать таких вакцин, которые содержат живые вирусы. Эти типы вакцинации могут вызвать инфекцию у людей с подавленной иммунной системой.
Врачи рекомендуют для больных, страдающих РА, чтобы они получали ежегодную вакцинацию от респираторного гриппа, также известную как прививка от гриппа.
Версия для назального спрея содержит живой вирус, поэтому он не рекомендуется для людей, у которых иммунная система ослаблена.
В больнице также могут рекомендовать вакцину против пневмонии.
Следует поговорить со своим лечащим врачом о том, какие прививки могут пригодиться, и когда в ходе лечения будет наилучшее время для их получения.
артрит от прививки?
дочке подруги сделали прививку (корь, паротит, краснуха..), делали вроде планово ну или чуть задержали, сдавали анализы осматривали ребенка, вроде как здорова была малышка
сразу после прививки заболела пиелонефритом-пролечили, через некоторое время начала жаловаться на боль в ноге, прошло более года пока добрались до больницы (педиатрическая при первом меде кажется), там сказали о том, что с большой вероятностью это именно последствие той прививки и поставили диагноз — артрит!
девочке 2года 3месяца года.
помниЦа были темы про артрит, мамы откликнитесь! ну или может кто сталкивался с этой проблемой. что как? в той больнице прописали лечение, но я хочу посоветовать показать ребенка еще специалистам, где есть хорошие врачи конкретно по этой проблеме?
так ребенок жалуется на боли уже около года! . + про связь с прививкой сказала доктор, мама даже не думала на эту тему. просто стали разбираЦа с причинами и вот что им сказали..
конкретно какой у них диагноз я не знаю, не выясняла точную формулировку
может вы подскажете с кем можно еще проконсультироваться?
я думала вы контакт какой-то подскажете, не может же она подходить к врачу и спрашивать «вы приличный, уважающий себя специалист? глупости постесняетесь говорить?»  ))
))
а как же пост выше о том, что сам производитель не отрицает артрит в качестве последствия прививки? + сейчас нашла несколько подобных тем в сети, что ребенок заболел артритом после прививки ккп. я не спец, просто вижу два противоположных мнения и интересуюсь
вам порассуждать на тему «ах, ети вредные прививки» или вы по делу интересуетесь?
Перечитайте пост первый мой, там достаточный ответ Осложнение в виде транзистороного артрита, который проходит сам по себе в течении 10-12 дней, случается у подростоков в 0.05% случаев, а у женщин до 15%.
Ваш ребенок НЕ подросток и более того ему менее 5 лет, дети такого возраста вообще артритом, у которого возбудителем является GABS(стрептококк) обычно не болеют, а если все таки не повезло и заболели то должно просто ну очень не повезти, что бы было осложнение в виде артрита, риск крайне мал, тем паче получения возбудителя от вакцины невероятен!
Ювенильный ревматоидный артрит НИКАК не связан с вакцинацией вообще и ММР в частности и GABS также. Это заболевание редко встречается у детей преимушественно девочек, но и мальчиков, в возрасте одного-трех лет!
Куда обратится за консултацией я написала, там же можете поинтересоваться в какую именно клинику обратится или врачу
Артрит после гриппа или вакцинации: причины, симптомы и методы лечения
Грипп – это опасное заболевание, которое может привести к развитию осложнений, в случае неправильного или запоздалого лечения. Одним из тяжелых осложнений является артрит после гриппа. Воспалительное заболевание в суставах развивается из-за нарушений в работе иммунной системы, протекает в острой форме и требует срочного лечения.
Причины развития артрита после гриппа

При неправильном лечении грипп может привести к развитию артрита
Грипп приводит к сильному снижению иммунной защиты организма. Во многом это обусловлено приемом специальных противовирусных препаратов, которые назначаются для борьбы с вирусом гриппа. Из-за действия некоторых лекарств, иммунная система перестает нормально реагировать на потенциально опасные микробы. При этом выделение антител для подавления инфекции продолжается.
По не выясненным причинам, антитела, вырабатываемые для борьбы с возбудителем гриппа и ОРВИ, начинают атаковать коллагеновые волокна, расположенные в суставах и хрящевой ткани. Это приводит к развитию асептического воспаления в суставной сумке.
Артрит после гриппа у детей может проявиться в любом возрасте. При этом различают два типа заболевания – ревматоидный и реактивный артрит. Обе патологии характеризуются асептическим воспалением, то есть патогенных микробов непосредственно в полости сустава не обнаруживается.
Специфика артрита после гриппа
Реактивный артрит после гриппа – это осложнение, которое причиняет серьезный дискомфорт и развивается впоследствии как самостоятельное заболевание. После излечения от гриппа необходимо пройти длительный курс медикаментозной терапии реактивного артрита.
Ревматоидный артрит – это аутоиммунная патология, связанная с неправильной реакцией иммунитета на собственные клетки. Результатом такого нарушения является повышенный ревматоидный фактор в крови, обуславливающий выделение специфических антител, разрушающих суставы. Ревматоидный артрит проявляется в любом возрасте, и может быть последствием осложненного ОРВЗ или осложнением гриппа.
С равной вероятностью ревматоидный артрит развивается и без видимых причин. Это заболевание отличается хроническим течением и не поддается полному излечению. Терапия позволяет снять обострение и нормализовать двигательную функцию сустава, но со временем артрит снова обостряется. Грипп при ревматоидном артрите – это один из факторов, обуславливающих начало внеочередного обострения. При этом ОРВИ может привести к быстрому прогрессированию ревматоидного артрита и развитию системной формы заболевания, при которой в воспалительный процесс вовлекаются все мелкие суставы.
Как распознать осложнение?
Артрит, возникший после перенесенного гриппа, проявляется так же, как и другие формы воспаления в суставе.
Характерные симптомы ревматоидного артрита:
- ноющие боли в суставах;
- отек крупных суставов;
- симметричное поражение сочленений;
- скованность в суставах по утрам.
Ревматоидный артрит, впервые проявляющийся после гриппа, начинается с поражения мелких суставах на пальцах ног или рук. При этом заболевание достаточно быстро прогрессирует, и уже через несколько недель дискомфорт постепенно распространяется на голеностопный или коленный сустав.
Реактивный артрит после гриппа всегда начинается с воспаления суставов ног. В патологический процесс вовлекается либо колено, либо голеностоп. Для этой формы заболевания характерно ассиметричное поражение суставов, поэтому симптомы затрагивают только одну ногу. Признаки реактивного артрита:
- выраженный отек колена или голеностопа;
- сильная боль, уменьшающаяся при ходьбе;
- скованность движений после длительного бездействия или сна;
- общее недомогание;
- повышение температуры кожи и покраснение вокруг пораженного сустава.
Реактивный артрит приобретает симметричность примерно через 2-3 недели после начала его развития. Это проявляется воспалением парного сустава: если было поражено колено правой ноги, спустя 15-20 дней отмечается отечность и левого сустава.
В тяжелых случаях к специфическим симптомам присоединяются внесуставные проявления заболевания:
- сыпь, похожая на псориаз (характерно для ревматоидного артрита);
- афтозный стоматит;
- воспаление конъюнктивы;
- поражения сердца (миокардит);
- воспаление наружных половых органов.
Артриту после перенесенного вирусного или инфекционного заболевания в большей мере подвержены дети, а не взрослые. Это связано с особенностями работы иммунной системы. При аутоиммунной природе болезни появляются симптомы системного поражения соединительной ткани, заметные на коже и слизистых оболочках. Мальчики нередко жалуются на баланопостит при артрите, девочки – на вагинит. У взрослых такие внесуставные проявления болезни случаются значительно реже.
Методы лечения

Инъекции при артрите являются неотъемлемой частью лечебной терапии
Особенности и длительность лечения зависят от формы артрита. Ревматоидный артрит – это опасная патология с хроническим течением. Лечение направлено на сохранение двигательной функции суставов и уменьшение симптоматики. Стандартная схема терапии:
- применение кортикостероидов;
- иммуномодулирующая терапия;
- назначение хондропротекторов;
- прием нестероидных противовоспалительных препаратов.
Для этого важно подобрать эффективную иммуномодулирующую терапию в соответствии с особенностями течения болезни у пациента. В некоторых случаях целесообразно применять иммунодепрессанты, для уменьшения аутоиммунного процесса, или иммуностимуляторы, которые повышают защитную функцию организма.
Для восстановления хрящевой ткани применяют хондропротекторы, витаминные препараты и биологически активные добавки, улучшающие функцию опорно-двигательного аппарата. Для купирования болевого синдрома и воспаления используют нестероидные противовоспалительные средства в любых формах выпуска.
Реактивный артрит успешно лечится, однако терапия занимает длительное время. Необходимо пройти все обследования для выявления скрытых очагов инфекции в организме, в также исследовать состав синовиальной жидкости из пораженных суставов.
Терапия реактивного артрита осуществляется с помощью антибиотиков или кортикостероидов, в зависимости от наличия бактериального агента в синовиальной сумке.
После медикаментозного лечения пациенту назначается курс восстановительной терапии. С этой целью применяют физиотерапию, массаж, лечебную физкультуру. В течение полугода больному следует принимать специальные препараты для улучшения регенерации хрящевой и костной ткани. Для уменьшения болевого синдрома и снятия отека допускается использовать различные ванночки и компрессы, но лишь в случае асептического воспалительного процесса.
Артрит после вакцинации
Вакцинацию прививкой от гриппа рекомендуется ежедневно проходить всем, кто входит в группу риска заражения ОРВИ, однако известны случаи, когда безобидный укол вызывал артрит. Воспаление в суставах действительно может быть следствием вакцинации, но лишь у людей, которые изначально предрасположены к развитию патологий опорно-двигательного аппарата. В этом случае развивается ревматоидный артрит, а прививка выступает своеобразным триггером, запускающим патологический аутоиммунный процесс.
Справедливости ради, стоит отметить, что артрит после прививки развивается реже, чем в 0.5% случаев проведения вакцинации. Развитие заболевания вызывает не сам препарат, а неправильная реакция иммунитета. Снизить риск развития артрита поможет вакцинация «мертвыми» вакцинами, которые не содержат возбудителя заболевания.
Возможные осложнения

В тяжелых формах артрит вызывает деформацию суставов, что грозит инвалидностью
Ревматоидный артрит после гриппа – это опасное заболевание, которое быстро развивается, распространяясь на мелкие и крупные суставы. Патологию необходимо лечить, в противном случае существует риск развития системного артрита. Это заболевание, поражающее все суставы скелета, и приводящее к ранней потери трудоспособности и возможности самообслуживания из-за инвалидности.
Реактивный артрит может распространяться на все крупные суставы, но чаще поражает сочленения ног. При отсутствии адекватной терапии, эта патология вызывает деформацию суставов, что влечет за собой нарушение двигательной активности и может приводить к инвалидности.
В то же время, своевременно обнаруженный реактивный артрит успешно лечится примерно за 6-12 месяцев. Чтобы избежать осложнений, следует обратиться к врачу при появлении первых симптомов нарушения работы суставов.
ACIP CDC уточнил противопоказания и меры предосторожности при вакцинации

Консультативный комитет по практике иммунизации США (ACIP CDC) обновил рекомендации по вакцинации. Текущие изменения связаны с неправильной трактовкой противопоказаний и состояний, которые не являются вескими причинами для отсрочки введения вакцины.

Ключевые положения:
- Противопоказания к вакцинации — состояния, которые увеличивают риск серьезной неблагоприятной реакции.
- Меры предосторожности указывают на то, что может произойти более серьезная реакция на вакцину, чем ожидалось. Хотя ее риск меньше, чем риск, связанный с противопоказанием.
- Введение вакцин при состояниях, классифицированных, как меры предосторожности, может поставить под угрозу адекватный иммунный ответ
- Вакцинация должна быть отложена, если присутствуют состояния, обозначенные как меры предосторожности для введения вакцины, если не определено, что преимущества вакцинации перевешивают риск неблагоприятной реакции.
- Большинство противопоказаний и предостережений временные, вакцинацию часто можно проводить позже, когда состояние, приводящее к противопоказанию или мерам предосторожности, более не существует.
- Госпитализация должна использоваться в качестве возможности для введения рекомендованных вакцин.
- Текущая, недавняя или предстоящая анестезия/ операция/госпитализация не служат противопоказанием к вакцинации.
- Вакцинация госпитализированных пациентов средней тяжести или тяжелых должна проводиться при первой возможности, когда клинические симптомы пациентов улучшились.
Противопоказания и меры предосторожности при вакцинации
Вакцина
Противопоказания
Меры предосторожности
Тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы или при введении компонентов вакцин
Синдром Гийена-Барре (СГБ)** меньше 6 недель после предыдущей дозы вакцины, содержащей столбнячный анатоксин
История гиперчувствительности типа феномена Артюса после предыдущей дозы вакцины, содержащей дифтерийный или столбнячный анатоксин.
Необходимо отложить вакцинацию, по крайней мере, на 10 лет с момента последнего введения вакцины, содержащей столбнячный анатоксин
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы или введения одного из компонентов
Прогрессирующее неврологическое расстройство, в том числе инфантильные спазмы, неконтролируемая эпилепсия, прогрессирующая энцефалопатия.
Необходимо отложить вакцинацию, пока неврологический статус не будет выяснен и стабилизирован
Энцефалопатия (например, кома, снижение уровня сознания, длительные судороги), не связанная с другой идентифицируемой причиной, в течение 7 дней после введения предыдущей дозы АКДС***
Температура ≥ 105°F (≥ 40°C) в течение 48 часов после предыдущего введения АКДС***
Коллапс или шоковое состояние (гипотонический-гипореактивный эпизод) в течение 48 часов после предыдущего введения АКДС***
Судорожные припадки ≤ 3 дней после предыдущего введения АКДС***
Упорный, безутешный плач продолжительностью 3 часов и более в течение 48 часов после введения предыдущей дозы АКДС***
СГБ** меньше 6 недель после предыдущей дозы вакцины, содержащей столбнячный анатоксин
История гиперчувствительности типа феномена Артюса после предыдущей дозы вакцины, содержащей дифтерийный или столбнячный анатоксин.
Необходимо отложить вакцинацию, по крайней мере, на 10 лет с момента последнего введения вакцины, содержащей столбнячный анатоксин
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы или введения компонента вакцины
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Гиперчувствительность к дрожжам
Корь, краснуха, паротит
Тяжелая аллергическая реакция (например, анафилаксия) после введения предыдущей дозы или компонента вакцины
Недавнее (≤11 месяцев) введение компонентов крови, содержащего антитела (интервал зависит от компонента)
Тромбоцитопения или тромбоцитопеническая пурпура в анамнезе
Известный тяжелый иммунодефицит (например, по причине гематологических и солидных опухолей, получения химиотерапии, врожденного иммунодефицита, долгосрочной иммуносупрессивной терапии или пациент с ВИЧ-инфекцией, с сильно ослабленным иммунитетом).
Необходимость проведения туберкулиновой пробы или IGRA
Инактивированная полиомиелитная вакцина
Тяжелая аллергическая реакция (например, анафилаксия) после введения предыдущей дозы или компонента вакцины
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Тяжелая аллергическая реакция (например, анафилаксия) после введения предыдущей дозы или компонента вакцины
Недавнее (≤11 месяцев) введение компонентов крови, содержащего антитела (интервал зависит от компонента)
Известный тяжелый иммунодефицит (например, по причине гематологических и солидных опухолей, проведения химиотерапии, врожденного иммунодефицита, длительной иммуносупрессивной терапии или ВИЧ-инфекция у пациентов с сильно ослабленным иммунитетом)
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Пневмококковая конъюгатная вакцина PCV13
Тяжелая аллергическая реакция (например, анафилаксия) после предыдущей дозы PCV13, любой вакцины, содержащей дифтерийный анатоксин или компонент вакцины PCV13
Острое заболевание средней тяжести или тяжелое с лихорадкой или без нее
Примечания: *DT, Td – анатоксин дифтерийно-столбнячный, **СГБ — синдром Гийена-Барре, *** указано DTP, DTaP – АКДС с клеточным и бесклеточным коклюшным компонентом.
Состояния, которые ошибочно воспринимаются как противопоказания к вакцинации, но таковыми не являются
Вакцина
Состояния, ошибочно принимаемые за противопоказания
Общее для всех вакцин, включая все виды АКДС, АДС, ДС, инактивированную полиомиелитную вакцину, корь, краснуху, паротит, гепатит А и В, ветряную оспу, ротавирус, пневмококковую конъюгатную вакцина PCV13, инактивированную противогриппозную вакцину, живую аттенуированную противогриппозную вакцину, четырехвалентную менингококковую конъюгированную вакцину, четырехвалентную менингококковую полисахаридную вакцину, ВПЧ, опоясывающий лишай
Легкое острое заболевание с лихорадкой или без нее.
Легкая или умеренная локальная реакция (отек, покраснение, болезненность) после введения предыдущей дозы.
Легкая или умеренная лихорадка после введения предыдущей дозы.
Отсутствие физического осмотра у человека, выглядящего здоровым.
Текущая антимикробная терапия.
Период реконвалесценции.
Преждевременные роды (вакцина против гепатита В является исключением при определенных обстоятельствах).
Недавно принесенное инфекционное заболевание.
Аллергия на пенициллин в анамнезе, другие невакцинные аллергии, наличие родственников с аллергией или проведение иммунотерапии экстрактами аллергена.
Синдром Гийена-Барре в анамнезе
Вакцинация онкологических больных: можно ли делать прививки и какие растворы разрешается использовать?
Вакцинопрофилактика — реальный и высокоэффективный способ предупреждения опасных инфекционных болезней с помощью плановых прививок для населения. К сожалению, подобная методика имеет свои негативные стороны в виде рисков, связанных с развитием постпрививочных осложнений или обострения патологических процессов, которые уже имеются в организме пациента.
Переносимость человеком вакцинных растворов определяется огромным количеством факторов, одним из важнейших среди которых является наличие противопоказаний к иммунизации. Именно правильность организации процесса вакцинации и своевременное определение вероятных рисков осложнений лежит в основе успешной и легко переносимой процедуры прививания иммунного ответа к разным инфекциям.
Большинство людей ошибочно полагают, что злокачественные опухоли – прямое противопоказание к прививкам. Но это далеко от истины.
Современные иммунологи уверяют, что сегодня большинство иммунных растворов неплохо совмещаются с препаратами химиотерапии, а поэтому не вредят пациентам, которые страдают онкологическими заболеваниями.
Попробуем разобраться более детально с темой вакцинации при онкологии и ответить на такой неоднозначный вопрос, можно ли онкобольным делать прививки?
Можно ли онкобольным делать прививки?
 Пациенты, которые страдают злокачественными новообразованиями, требуют особого внимания и постоянного наблюдения со стороны медперсонала. К сожалению, рак может возникать в любом возрасте и даже диагностироваться у новорожденных малышей.
Пациенты, которые страдают злокачественными новообразованиями, требуют особого внимания и постоянного наблюдения со стороны медперсонала. К сожалению, рак может возникать в любом возрасте и даже диагностироваться у новорожденных малышей.
Поэтому у родителей нередко возникает вопрос, а можно ли их больному малышу проводить вакцинацию от инфекционных заболеваний, и не является ли опухоль причиной для медотвода от прививок?
Специалисты уверяют, что при грамотно оформленном графике вакцинации последняя не только не навредит онкобольному, но и будет ему очень даже полезной. Несмотря на то, что на фоне проводимой при онкологических заболеваниях химиотерапии иммунный ответ на введение вакцин является сниженным, не стоит полностью пренебрегать иммунизацией.
Доказано, что противопоказаний к применению анатоксинов, субъединичных вакцин и инактивированных иммунных растворов при онкологической патологии практически нет. Поэтому врачи смело назначают подобные прививки детям и взрослым, страдающим опухолевыми процессами.
Онкологические пациенты подлежат нескольким типам вакцинации:

- введение инактивированных сывороток;
- применение конъюгированных и субъединичных вакцин.
Такую вакцинацию проводят преимущественно после курса химиотерапии. Если пациент нуждается в длительной химиотерапии, тогда вакцины рекомендуется вводить между курсами. Такой график иммунизации предупредит подавление иммунного ответа антиметаболитами.
От каких заболеваний и какими вакцинами можно прививаться?
 Химиотерапия при онкологических заболеваниях относится к числу агрессивных терапевтических методик, которые провоцируют развитие иммунодефицитных состояний у пациентов.
Химиотерапия при онкологических заболеваниях относится к числу агрессивных терапевтических методик, которые провоцируют развитие иммунодефицитных состояний у пациентов.
В связи с этим прививки как дополнительная нагрузка на иммунную систему должны проводится под строгим контролем иммунолога и только разрешенными препаратами.
Естественно, после введения онкобольным инактивированных сывороток у них формируется нестабильный иммунитет к инфекционным болезням, или даже отсутствует любая реакция на прививку. В таких случаях специалисты могут принять решение о целесообразности повторного введения иммунного препарата.
Онкологическим больным разрешены все прививки, помимо тех, которые ставятся с помощью живых вакцин (оральная вакцина против полиомиелита, вакцина против кори, краснухи и паротита, БЦЖ).
Абсолютно все взрослые пациенты, страдающие онкологическими недугами, подлежат плановой ревакцинации АДС и ежегодной вакцинации против гриппа.
 Кроме того, больным, которым предстоит спленэктомия, врачи назначают введение субъединичного раствора против менингококковой инфекции, вакцины от пневмококков и конъюгированного иммунного препарата от гемофильной инфекции типа В.
Кроме того, больным, которым предстоит спленэктомия, врачи назначают введение субъединичного раствора против менингококковой инфекции, вакцины от пневмококков и конъюгированного иммунного препарата от гемофильной инфекции типа В.
Большинство иммунологов склонны рекомендовать пациентам после химиотерапии ревакцинацию от пневмококковой инфекции, которая показана каждые шесть лет. В те же сроки целесообразно проводить ревакцинацию против менингококков, хотя ее не относят к числу обязательных.
Вакцина против гемофильной инфекции типа В хорошо переносится большинством онкобольных и способствует образованию длительного иммунитета, поэтому данных о необходимости ее ревакцинации в настоящее время нет. Онкобольным не запрещено вводить вакцину против гепатита В.
Возможные осложнения
Прививка – это всегда дополнительная нагрузка на иммунную систему, особенно, если она проводится на фоне химиотерапии при раковом заболевании. Именно поэтому специалисты всегда предупреждают пациентов с онкологией о повышенных рисках развития у них осложнений после вакцинации.
Наиболее часто онкологические больные сталкиваются со следующими последствиями плановых прививок:

- развитие диссеминированного инфекционного процесса при введении живых вакцин пациентам со злокачественными опухолями, которые на момент прививки не были диагностированы;
- прогрессирование онкологического процесса;
- сложные варианты течения аллергических реакций.
Частота развития постпрививочных осложнений у онкобольных несколько превышает число последствий вакцинации у здоровых членов общества. Нельзя сказать, что прививки утяжеляют течение онкологического заболевания или снижают эффективность проводимой химиотерапии.
Особенности вакцинации онкологических больных от гриппа
Во время сезонных эпидемий в особой группе риска инфицирования вирусом гриппа находятся пациенты со сниженным иммунитетом, в частности, люди, страдающие онкологическими и гематологическими заболеваниями.
Прививку от гриппа онкологическим больным не только можно делать, но и жизненно необходимо повторять каждый год перед началом эпидемии (за 2-3 месяца). Это даст возможность ослабленному организму сформировать защиту против инфекции и не пострадать во время эпидемиологического процесса.
Вакцинацию проводят исключительно инактивированными вакцинами против гриппа в дозировках, рекомендованных иммунологом в каждом отдельном клиническом случае. Помимо самого онкологического больного, вакцинироваться следует также членам его семьи и людям, которые за ним ухаживают или часто контактируют.
Видео по теме
Доктор Комаровский о противопоказаниях к вакцинации:




-0 Комментарий-