Содержание:
- 1 Люмбоишиалгия: симптомы, диагностика и лечение заболевания
- 1.1 Люмбоишиалгия
- 1.2 Общие сведения
- 1.3 Классификация
- 1.4 Симптомы люмбоишиалгии
- 1.5 Анализы и диагностика
- 1.6 Лечение люмбоишиалгии
- 1.7 Люмбоишиалгия
- 1.8 Классификация
- 1.9 Симптоматика
- 1.10 Диагностика
- 1.11 Профилактика
- 1.12 Люмбоишиалгия — что это такое: симптомы и лечение в домашних условиях
- 1.13 Клиническая картина
- 1.14 Факторы риска и причины возникновения
- 1.15 Симптоматика
- 1.16 Диагностика
- 1.17 Причины развития люмбоишиалгии вертеброгенной, симптоматика, методы диагностики, лечения, профилактика и прогноз заболевания
- 1.18 ВЛИ: что это такое
- 1.19 Механизм и причины развития
- 1.20 Клиническая картина
- 1.21 Диагностика
- 1.22 Лечебные мероприятия
- 1.23 Особенности проявления синдрома люмбоишиалгии
- 1.24 Классификация патологии
- 1.25 Провокаторы развития заболевания
- 1.26 Диагностика и лечение
- 1.27 Гимнастические упражнения
Люмбоишиалгия: симптомы, диагностика и лечение заболевания
Люмбоишиалгия
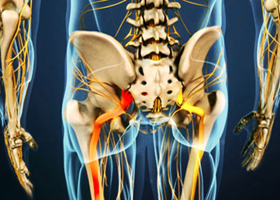
Общие сведения
Люмбоишиалгия является рефлекторным или компрессионным вертеброгенным нарушением и проявляется в виде хронической поясничной боли. Стоит в ряду других неврологических дорсопатий – цервикалгии (постоянной боли в шейном отделе), торакалгии (боли, возникающие в области грудного отдела позвоночника) и люмбалгии (боль в пояснице). Код люмбоишиалгии по мкб-10 – поясничного болевого синдрома, отдающего в одну или обе конечностей — M-54.4.
В отличие от люмбалгии при люмбоишиалгии постоянная поясничная боль сочетается с нейродистрофическими и нейрососудистыми нарушениями, что приводит к иррадиированию боли по склеротому. Это массовое явление и проблемы с поясницей свойственны в 21 веке людям различного возраста и вида деятельности.
Существует рефлекторный (болевой), компрессионный и миоадаптивный путь патологического развития. В первом случае боль является следствием воздействия на рецепторные структуры, отвечающие за иннервацию элементов пораженных отделов позвоночных– мышечно-тонических, вазомоторных, нейродистрофических образований.
Компрессионные факторы обычно возникают в сочетании с рефлекторными и обусловлены такими патологическими структурами как: грыжи, остеофиты, а также в результате сдавливания сосудов, к примеру, позвоночной артерии, корешков (при радикулопатии), спинного мозга (при миелопатии).
На начальных этапах люмбоишиалгии присутствует только симптомы раздражения нервных окончаний – парестезия, гиперестезия, алгические точки, ощущение натяжения и оживления рефлексов. В дальнейшем больной начинает испытывать ограниченность движений, все чаще принимает анталгические позы – положение тела, позволяющие снизить болевой синдром. В результате развивается радикулопатия и добавляются симптомы выпадения в виде гипестезии, редких вялых парезов и выпадения рефлексов. Могут наблюдаться периоды обострения, обратного развития и компенсации, развиваться места аутоиммунного воспаления, отеков и димиелинизации корешков.
Классификация
- Сакралгия– возникновение боли исключительно в крестцовом отделе.
- Кокцигодиния – боль, локализующаяся в области копчика.
- Случаи «компрессии конского хвоста» — когда человек испытывает жестокие двусторонние боли, распространенные на обе конечности с периферическим симметричным нижним параперезом, тазовыми нарушениями и парализующим ишиасомкорешкового вида.
Помимо локализации болевого синдрома, следует различать типы течения люмбоишиалгии:
- острая стадия – боль наблюдается на протяжении 6 нед.;
- подострая– боль сохраняется 6-12- нед.;
- хроническая– болевые ощущения не проходят спустя 12 нед.
Вертеброгенная люмбоишиалгия
Боль и парестезия в задне-ягодичной области, наружной поверхности бедра, переходящие в конечности обычно вызваны вертеброгенными факторами – различными дегенеративными, метаболическими, циркуляционными нарушениями и воспалительными процессами в корешке и дерматоме седалищного нерва, обозначенными на схеме строения позвоночного отдела — L5 и S1.
Вертеброгенная люмбоишиалгия может развиваться в результате (мкб-10: M54.8 — другие дорсалгии) :
- патологии межпозвонковых дисков, например, грыжи;
- артрозыфасеточных суставов;
- стеноз канала в хребте;
- сильные переохлаждения, травмы, деформации и переломы, чрезмерные физические нагрузки, недостаток их в адекватных объемах, отклонения в развитии;
- остеохондроз;
- опухолевые процессы;
- спондилиты.
Люмбоишиалгии невретеброгенного генеза
Невертеброгенными факторами развития боли в пояснице (возникшими не в позвоночнике, но вторично вовлекшими в патогенез костно-хрящевые и нервные вертебральные структуры) могут быть такие патологии:
Симптомы люмбоишиалгии
Патология относится к спондилогенным неврологическим синдромам, проявляющимся в виде чувствительных, двигательных, вегетативно-трофических изменений и болевых ощущений.
Боль обычно локализована точечно и отдает в одну из конечностей. Характер болевых ощущений интенсивный, жгучий, стреляющий, напоминает удар током. В местах воспаления может возникать отек, мышечная слабость, выпадать или угасать рефлексы, например, коленный.
Вертебральная боль усиливается при различных движениях, неудобных позах, натуживаниях, поднятиях тяжести и даже во время кашля или чиханья. Чаще всего дискомфорт проходит в условиях покоя, особенно лежа на ровной поверхности на здоровом боку, но может провоцировать в дальнейшем тянущую, ноющую и глубинную боль. До 5 % людей, страдающих от посничнокрестцовой радикулопатии, испытывают боль даже во время ночного отдыха и отмечают такие симптомы:
Анализы и диагностика
Помимо сбора жалоб, данных анамнеза и наблюдений за больным необходимо:
- провести рентгенографию позвоночника, позволяющую исключить врожденные аномалии и деформации, воспалительные заболевания, первичные и метастатические опухоли;
- благодаря компьютерной томографии выявить грыжу межпозвоночных дисков или стенозы;
- изучить данные магнитно-резонансной томографии — возможных явлений сдавливания спинного мозга и его корешков, компрессии конского хвоста.
Лечение люмбоишиалгии
Чаще всего лечение проводят консервативное, медикаментозное в домашних условиях либо в условиях стационара. При сильных хронических болях обычно назначают препараты различного действия:
- наркотические анальгетики;
- нестероидного происхождения противовоспалительные средства (НПВС);
- антиконвульсанты;
- миорелаксанты, обладающие центральным действием;
- антидепрессанты;
- дезагреганты, улучшающие микроциркуляцию;
- средства для паравертебральной блокады;
- салуретики, помогающие снять отек корешка;
- хондропротекторы;
- проводят витаминотерапию, преимущественно группы В.
Лечение люмбоишиалгии в домашних условиях
В домашних условиях у больного на вооружении множество различных способов справиться с болями и позаботиться о здоровье позвоночника. В первую очередь, если есть лишний вес, то срочно нужно перейти на здоровое питание и сбалансированную диету. Далее нужно позаботиться о гигиене сна, трудового времени и отдыха. Проконтролировать, чтобы одежда, белье были натуральными и мягкими, а кровать/рабочее кресло ортопедическими.
Так как в период обострения люмбоишиалгии противопоказана физическая нагрузка, нужно сконцентрироваться на консультации с врачом и определении медикаментозного лечения, и, конечно же, подбора действенных мазей и гелей, снимающих отек, воспаление и боль. Также вам могут помочь подручные средства:
- ванны – с тертым корнем хрена, горчичного порошка вместе с индийским луком либо хвоей, принимать по 10-15 минут перед сном;
- компрессы – из барсучьего или другого жира, редьки, индийского лука, которые сверху нужно закутать теплым шерстяным шарфом и оставить на несколько часов;
- растирания – скипидаром, настойкой одуванчика и других лекарственных растений.
Люмбоишиалгия

- Бледность кожи на пораженной ноге
- Боль в пояснице
- Жжение по ходу нерва
- Зуд по ходу нерва
- Похолодание пораженной конечности
- Распространение боли в другие области
- Трудность в совершении движений
Люмбоишиалгия – недуг, для которого характерным является возникновения сильной боли по ходу седалищного нерва, а также в поясничной области. Такой синдром чаще всего развивается в случае прогрессирования дистрофических изменений со стороны тазобедренного сустава, позвоночного столба, фасций и мышц, а также из-за имеющихся хронических болезней внутренних органов. Если своевременно не провести грамотную диагностику и не начать лечение, то люмбоишиалгия приведёт к снижению трудоспособности.
Болевые приступы при этом синдроме возникают редко. Как правило, их могут спровоцировать следующие факторы:
- резкие движения (наклоны, повороты);
- поднятие тяжестей, особенно систематическое;
- нахождение в вынужденной или неудобной позе на протяжении длительного промежутка времени.
Чаще всего этот синдром развивается у людей трудоспособного возраста. Реже может появляться у пожилых, и у детей.
Основные причины прогрессирования люмбоишиалгии:
- лишний вес;
- протрузии позвоночных дисков;
- межпозвоночные грыжи;
- неправильная осанка;
- постоянные стрессовые ситуации;
- артриты;
- беременность;
- остеоартрозы деформирующего типа;
- систематические спортивные и физические нагрузки;
- переохлаждение;
- перенесённые недуги инфекционной природы;
- возрастные изменения костных и хрящевых структур позвоночника;
- травмы позвоночного столба.

Классификация
В медицине используют несколько классификаций, которые основываются на причинах, спровоцирующие развитие болевого синдрома, на частоте возникновения приступов, а также на преобладающих симптомах, распространённости болевого синдрома, характере протекания заболевания.
Классификация в зависимости от причины прогрессирования:
- вертеброгенная люмбоишиалгия. Она, в свою очередь, подразделяется на дискогенную, корешковую и спондилогенную. Вертеброгенная люмбоишиалгия развивается и прогрессирует вследствие сдавливания корешков нервов, из-за грыжи дисков и прочее;
- миофасциальная. Такой тип люмбоишиалгии развивается на фоне воспалительных недугов фасций и мышечных структур;
- ангиопатическая. Развивается из-за поражения кровеносных сосудов в пояснице, а также в конечностях;
- люмбоишиалгия на фоне недугов внутренних органов.
Классификация по частоте развития приступов:
- острая люмбоишиалгия;
- патология с хроническим течением.
По доминированию характерных жалоб:
- нейродистрофическая;
- мышечно-тоническая;
- вегетативно-сосудистая.
По распространённости болевых ощущений в области поясничного отдела:
- правосторонняя;
- левосторонняя;
- билатеральная или двусторонняя.
По характеру протекания недуга:
- невропатическая;
- мышечно-скелетная;
- нейродистрофическая;
- нейрососудистая.
Симптоматика
Симптомы люмбоишиалгии, как правило, выражены очень ярко. Часто они проявляются под воздействием провоцирующих факторов – большая нагрузка на позвоночный столб, поднятие тяжестей и прочее.
- сильный болевой синдром в поясничной области (локализуется справа и слева от позвоночного столба), который может отдавать в ноги;
- боль усиливается при переутомлении, поднятие тяжестей, переохлаждении, обострении имеющихся у человека хронических патологий;
- ограничение движений. Человек не может нормально наклониться или повернуть туловище;
- при совершении попытки наступить на ногу, болевой синдром значительно усиливается. При этом боль становится резкой, нарастающей и жгучей;
- при попытке сменить положение боль в пояснице усиливается;
- кожный покров на поражённой ноге меняет свой окрас. Он становится бледным или даже мраморным. При ощупывании конечности отмечается её похолодание;
- по ходу нерва пациент может ощущать жжение, жар, зуд.
При развитии острой люмбоишиалгии, указанные симптомы выражены очень ярко, но в случае хронического течения патологии они могут проявляться периодично – то затухать, то снова нарастать.
Диагностика
Диагностика этого недуга основывается на оценке жалоб пациента, его осмотре лечащим врачом. Также в план диагностики входят лабораторные и инструментальные методы.
Начинать лечить недуг можно только после проведения тщательной диагностики и оценки полученных результатов. Стоит отметить, что заниматься самолечением в таком случае недопустимо, так как можно только усугубить течение заболевания. Лечение при помощи народных средств также следует согласовывать со своим лечащим врачом. Применять их рекомендовано только в тандеме с медикаментозной терапией и физиолечением.
Лечение люмбоишиалгии будет наиболее эффективным в том случае, если оно будет комплексным. Лечением данной патологии занимаются терапевты, ортопеды и неврологи. План лечебных процедур и мероприятий разрабатывается для каждого пациента строго индивидуально.
Во время острого периода люмбоишиалгии, когда возникает выраженный болевой синдром, применяют следующее:
- показан строгий постельный режим, который подразумевает исключение физических нагрузок и активных движений тела;
- объем употребляемой жидкости снижается. Это необходимо, чтобы уменьшить отёчность поражённой конечности;
- приём препаратов с антивоспалительным эффектом. В данную группу относят нурофен, диклофенак и прочее. Принимают их как внутрь (таблетированные формы), так и наносят непосредственно на поражённый участок;
- если болевой синдром выражен очень сильно, то врачи прибегают к новокаиновым блокадам;
- назначаются миорелаксанты и спазмолитики. Данные препараты помогут унять мышечные спазмы.
Как только острые проявления болезни стихнут, терапия несколько изменяется. Как правило, врачи назначают пациентам:

- ЛФК;
- физиотерапию;
- лечебный массаж;
- иглорефлексотерапию;
- носить спец. ортопедические конструкции.
Прогноз в случае своевременно проведённого лечения люмбоишиалгии благоприятный. Если же такая патология уже перешла в хроническую форму, то прогноз более сложен. Все зависит от того, что стало основной причиной развития недуга, а также от тяжести его протекания.
Профилактика
Всегда легче предотвратить развитие патологии, чем позже её лечить. Поэтому для того чтобы не развились приступы люмбоишиалгии, необходимо придерживаться нескольких простых рекомендаций:
- не носить высокие каблуки;
- контролировать вес тела;
- не пребывать слишком долго в вертикальном положении;
- если работа сидячая, то нужно стараться более часто менять положение;
- не курить.
Люмбоишиалгия — что это такое: симптомы и лечение в домашних условиях
 Люмбоишиалгией называется болевой синдром в области поясницы, отдающийся так же в ягодичную мышцу и ногу (ноги).
Люмбоишиалгией называется болевой синдром в области поясницы, отдающийся так же в ягодичную мышцу и ногу (ноги).
Название недуга произошло путём слияния наименований двух патологий: люмбаго (так называют поясничные прострелы) и ишиаса (боль, вызванная раздражением седалищного нерва).
Люмбоишиалгия имеет несколько разновидностей (в зависимости от причины боли), однако в МКБ-10 (Международной классификации болезней) для синдрома существует единый код — 54,4.
Основная аудитория заболевания — люди молодого возраста (25-45 лет). Это объясняется наличием у молодой группы серьёзных нагрузок на спину и часто практикуемого неправильного положения позвоночника.
Клиническая картина
Болевые ощущение при люмбоишиалгии могут варьироваться в зависимости от запущенности заболевания от незначительного дискомфорта при физической работе до острой поясничной боли, отдающейся в ногах и ягодицах. Сильная иррадиирующая (распространяющаяся) боль объясняется раздражением седалищного нерва.
Механика формирования недуга основывается именно на поражении нервных структур тем или иным способом: это могут быть деструктивные патологии позвоночника, воспалительные процессы, нарушения в работе внутренних органов и другое.
При прогрессе люмбоишиалгии иногда наблюдаются следующие дефектные изменения:
- Синдром грушевидной мышцы. Как правило, стартом действия механизма является остеохондроз. Повышение мышечного тонуса возникает как реакция на повреждение позвоночника и последующие болевые импульсы. В этой ситуации напряжение иррадиирует в грушевидную мышцу, располагающуюся в непосредственной близости к седалищному нерву, что и приводит к его раздражению.
- Фасеточный синдром. Фоном для данной патологии также служит остеохондроз. Наблюдается нарушение подвижности позвоночника (это может быть как его гипермобильность, так и ограниченность в движениях). Нарушается функционирование всей системы позвоночного столба, сужается просвет позвоночного канала и в конечном итоге происходит сдавливание нерва.

Классификация
Существует несколько вариантов классификации люмбоишиалгии.
| По причине возникновения: | По частоте болевых приступов: | По локализации: |
|
|
|
Встречается так же смешанный тип развития болевого синдрома.
Факторы риска и причины возникновения
Как правило, люмбоишиалгия — это осложнение уже имеющихся спинных недугов.
К самым распространённым непосредственным причинам формирования синдрома относят:
- остеохондроз;
- протрузию межпозвоночного диска;
- поясничную грыжу;
- коксартроз (разрушение тазобедренного сустава);
- поясничный спондилоартроз (дистрофия суставов позвоночника в сочетании с воспалительным процессом)
- миофасцильный болевой синдром (образование болезненных уплотнений в мышцах)
Среди основных провокаторов проявления недуга можно назвать:
- неправильное и резкое поднятие тяжести;
- нарушение осанки;
- продолжительное пребывание в неудобной позе;
- неестественные для спины движения (к примеру, поводом для боли может стать неловкое и неверное исполнение гимнастического элемента);
- беременность;
- ожирение;
- инфекционное поражение;
- недостаток кальция в костях (остеопороз)
- переохлаждение;
- возрастную деформацию костей;
- травмы спины.
Видео: «Невралгия седалищного нерва»
Симптоматика
Люмбоишиалгия проявляется индивидуально в зависимости от причины болезни.
 Наиболее распространёнными симптомами являются:
Наиболее распространёнными симптомами являются:
- внезапная жгучая или стреляющая боль в пояснице;
- продолжительные ноющие боли;
- острый дискомфорт при нагрузке на поясничный отдел;
- ограниченность движений в нижней части спины;
- невозможность ступить на ногу;
- в процессе развития недуга боль понемногу спускается с поясницы на ягодицы и ноги;
- повышение тонуса мышц;
- недомогание в ситуации смены положения тела (особенно при выпрямлении из полусогнутого положения);
- нарушение чувствительности седалищного нерва;
- онемение, покалывание и судороги в нижних конечностях;
- «симптом треножника»: необходимость подключения рук для того, чтобы встать, а так же затруднение нормальной посадки — для уменьшения неприятных ощущений пациент сидит, опираясь на руки и едва касаясь телом стула;
- отёк голеностопа;
- в запущенном состоянии наблюдается утеря контроля над актом дефекации/мочеиспускания
Важно! Острая форма заболевания предполагает резкие приступы боли, хроническая — волнообразное «накатывание» недомогания.
Диагностика
Для наиболее точной диагностики и дальнейшего лечения заболевания необходимо комплексное исследование. Начальным и базовым методом обнаружения болезни является опрос пациента о его самочувствии, наличие и характер жалоб на здоровье. Беседа проводится врачом-неврологом.
Далее следует практический осмотр: доктор проводит статическое и динамическое исследование позвоночника, наличие признаков инфекции и/или новообразований, проверку натяжения седалищного нерва. Тревожным сигналом является ответная боль в процессе пальпации точки выхода нерва на бедре. Дополнительно осматривают органы брюшной полости и таза (во избежание неверной постановки диагноза).
Среди аппаратных методов диагностики применяются:
- Рентген поясницы. Взгляд непосредственно на внутреннее состояние организма помогает отследить состояние пациента по таким критериям, как адекватность формы и размера межпозвоночных дисков и пропорциональности их отношения друг к другу; уплотнение гиалиновых пластинок («креплений» дисков к позвонкам); увеличение отростков суставов; наличие остеофитов (костных наростов); сужение канала позвоночника.
- Магнитно-резонансная томография.
- Компьютерная томография.
- Общий анализ крови.
- Общий анализ мочи.
- Биохимический анализ крови.
- Радиоизотопная сцинтиграфия. Так называется сходная с рентгеном техника, где изображение внутренних процессов получают с помощью особой гамма-камеры и препарата, способного целенаправленно накапливаться в необходимой зоне (органе или системе органов) и включающего в себя видимый камерой маркер.
- Миелография. Под миелографической процедурой понимается аппаратное наблюдение за состоянием пространства спинного мозга.
- Люмбальная пункция. Биопсию берут из так называемой подпаутинной зоны спинного мозга. Анализ направлен на расчёт количества белковых компонентов в спинномозговой структуре. Превышение белков свидетельствует о наличии недуга.
- УЗИ живота.
- Эскреторная урография. Иначе говоря — рентген мочевыводящих путей. Исследование показывает состояние всей выделительной системы в целом и почек в частности, обращается внимание на возможные деструктивные изменения системы органов, которые и наблюдаются при прогрессе люмбоишиалгии.
Причины развития люмбоишиалгии вертеброгенной, симптоматика, методы диагностики, лечения, профилактика и прогноз заболевания
Вертеброгенная люмбоишиалгия (аббревиатура: ВЛИ) – патологическое состояние, которое требует неотложного медицинского вмешательства. В статье мы разберем симптомы и лечение ВЛИ.
Внимание! В международной классификации болезней 10-го пересмотра (МКБ-10) люмбоишиалгия обозначается кодом M54.4.
ВЛИ: что это такое
Люмбоишиалгия относится к боли, которая исходит из нижней части спины и отдает в нижнюю конечность. Как правило, боль затрагивает только одну сторону (одну ногу). В дополнение к боли могут возникать другие симптомы (парастезии).
Люмбалгию следует отличать от ишиаса: последний вызван изолированным раздражением седалищного нерва. При люмбоишиалгии в дополнение к этому нерву затрагиваются другие нервные волокна.
 Парастезия
Парастезия
Поясничные нервы участвуют в сгибании бедра и расширении коленного сустава, а также регулируют функцию ягодичных мышц. Сенсорные компоненты этих нервов передают сенсорные, температурные и болевые стимулы из поясницы, а также от передней части ног к центральной нервной системе (ЦНС).
Механизм и причины развития
Наиболее распространенной причиной возникновения патологии является грыжа межпозвоночного диска (ГМД). Студенистая сердцевина диска прорывается через фиброзное кольцо наружу. Оно может надавить на нервный корень и вызвать дискогенную форму люмбоишиалгии.
Переломы позвонков (вследствие травмы или остеопороза) или связанные с изнашиванием (дегенеративные) изменения в позвоночных суставах могут сузить нервные корни.
Другими причинами патологии могут быть:
- остеопороз;
- воспаления – спондилодизит (воспаление межпозвонкового диска и прилегающего тела позвонка), болезнь Лайма или абсцессы;
- камни в почках;
- массы, которые находятся на нервах – киста яичника или аневризма брюшной аорты.
Клиническая картина
Если нервный корешок раздражается или повреждается, симптомы появляются в различных областях тела как у женщин, так и мужчин. Каждый корешок отвечает за ощущения в определенной области. Основные симптомы при поражениях различных нейронных волокон:
- Первый корень поясничного нерва (L1): боль в пояснице, направленная вперед в пах.
- L2: боль в поясничной области, которая отдает в переднюю часть бедра.
- L3: боль, отдающая в переднюю зону бедра и тянущуюся от верхней области к внутренней части над коленом.
- L4: патология, излучающая в переднюю область бедра и проходящая над коленом от верхней части к внутренней.
- L5: боль, которая проходит вдоль бедра и отдает в стопу (может проявляться резко в обеих стопах).
Правосторонняя или левосторонняя люмбоишиалгия может вызвать мышечную слабость. Пациентам трудно подняться по лестнице или стоять на одной ноге (пораженной). Часто они также не могут стоять на носках или пятках.
Врач часто выявляет ослабленные или отсутствующие рефлексы. Патология влияет на рефлекс сухожилия надколенника и рефлекс ахиллова сухожилия. В зависимости от пораженного сегмента возникают различные неврологические синдромы.
Диагностика
Врач изучает историю болезни пациента и задаёт вопросы относительно характера, интенсивности и локализации болевых симптомов (анамнез). Доктор создаёт подробный отчет о симптомах, спрашивает, как долго они существуют и изменились ли с течением времени.
Затем следует физическое обследование. Врач проверяет, например, подвижность суставов, мышечную силу и рефлексы в пораженной ноге.
При долговременном дискомфорте или острых симптомах (паралич или нарушения мочеиспускания и стула) также необходимо провести дополнительные исследования. Наиболее часто используются компьютерная томография (КТ) и магнитно-резонансная томография (МРТ). С помощью этих методов может быть выявлена ГМД или перелом позвонков.
Лечебные мероприятия
Если никаких признаков паралича или недержания не обнаружено, люмбоишиалгию необходимо лечить консервативно. В большинстве случаев врач назначает анальгетическую терапию и физиотерапию. Эффективная физическая терапия очень важна для предотвращения хронических заболеваний.
Если консервативная терапия не приносит лечебного эффекта и возникает паралич или другие неврологические дефициты, назначается хирургическое вмешательство. Используются различные методы. При ГМД желеобразное ядро может быть удалено (нуклеотомия).
Прогноз благоприятный при своевременном лечении вертебральной патологии (позвоночника) и люмбалгии. В домашних условиях не рекомендуется избавляться от недуга непроверенными медикаментозными или народными средствами. При появлении жгучей боли (справа или слева) в любом отделе позвоночника рекомендуется обратиться к врачу. При выраженной и постоянной симптоматике (двусторонней боли с левой или правой стороны) нужно вызвать скорую помощь, поскольку потребуются уколы.
Совет! Не рекомендуется заниматься гимнастикой и другими упражнениями без ведома врача. Только после дифференциальной диагностики и назначения нужных таблеток, которые уменьшают проявления болезни (умеренную боль), можно заниматься спортом. Внезапно начинать упражнения нельзя. Лечить болезнь может только врач.
Особенности проявления синдрома люмбоишиалгии
Люмбоишиалгия, симптомы которой характеризуются появлением болевых ощущений по ходу седалищного нерва, в области поясницы и крестца, свойственна людям в любом возрасте. Данная патологическая аномалия развивается в результате возникновения проблем с позвоночником, тазобедренными суставами, при заболеваниях внутренних органов и при наличии изменений со стороны мышц и фасций.

Появление таких неприятных симптомов заболевания должно заставить пациента обратиться в соответствующее медицинское учреждение. После того как будет проведена диагностика, врач подробно проинформирует пациента о том, что такое люмбоишиалгия и как бороться с данным патологическим процессом. Игнорирование проблемы может стать причиной стойкого снижения трудоспособности.
Классификация патологии
Люмбоишиалгия, которая входит в международную классификацию болезней (ее код по МКБ 10 — М 54.4), подразделяется на несколько видов. Они зависят от фактора, который спровоцировал возникновение неприятных симптомов. Патологический процесс классифицируется следующим образом:
- Вертеброгенная. Заболевание делят на подвиды: дискогенная люмбоишиалгия диагностируется при наличии грыжи межпозвоночного диска; спондилогенная — является осложнением остеохондроза; корешковая — следствие сдавливания корешков спинномозговых нервов.
- Ангиопатическая. Развивается в результате патологических изменений сосудов, которые располагаются в области нижних конечностей и поясницы.
- Миофасциальная. Провокационным фактором возникновения люмбоишиалгии является воспалительный процесс, который протекает в мышцах и фасциях.
- Невертеброгенная. Включает в себя патологии внутренних органов и болезни тазобедренных суставов.
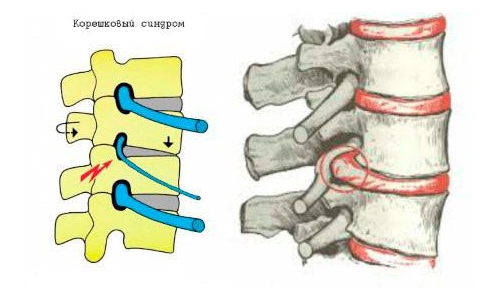
Острая форма патологии диагностируется при возникновении болевых приступов в первый раз. Хроническая люмбоишиалгия характерна для пациентов в период, когда острая фаза сменяется ремиссией.
В зависимости от того, как распространяется болевой синдром, может быть диагностирована односторонняя или билатеральная патология.
Основываясь на том, где локализуется боль и как ее характеризует пациент, в медицине выделяются следующие формы люмбоишиалгии:
- мышечно-тоническая;
- нейродистрофическая;
- вегетативно-сосудистая.
 Симптоматика патологического процесса проявляется в виде неприятных ощущений различного характера. Боли могут быть не только тупыми или острыми. Пациент способен жаловаться на чувство жжения, которое постепенно нарастает. Из-за ослабевания мышц в области, пораженной болезнью, может изменяться походка. В особо тяжелых случаях наблюдается самопроизвольный процесс мочеиспускания и дефекации.
Симптоматика патологического процесса проявляется в виде неприятных ощущений различного характера. Боли могут быть не только тупыми или острыми. Пациент способен жаловаться на чувство жжения, которое постепенно нарастает. Из-за ослабевания мышц в области, пораженной болезнью, может изменяться походка. В особо тяжелых случаях наблюдается самопроизвольный процесс мочеиспускания и дефекации.
Некоторые пациенты, наряду с болезненностью, отмечают появление чувства онемения, зябкости или отечности нижних конечностей. Кожные покровы могут становиться мраморными, и развивается гиперкератоз стоп.
Провокаторы развития заболевания
Синдром люмбоишиалгии, в большинстве случаев, возникает в результате резкого движения (поворота, наклона) или является следствием поднятия тяжестей. Если длительный период времени позвоночник будет находиться в неудобной для себя позе, то следствием этого может стать развитие неприятных ощущений по ходу седалищного нерва или в поясничной области.
Диагноз люмбоишиалгии может быть поставлен пациентам и по следующим причинам:
- поражение нервных столбов в результате инфекционного заболевания;
- патологические процессы, затрагивающие суставы;
- избыточная масса тела;
- остеопороз;
- протрузия дисков;
- переохлаждение организма (особенно если источник холода приходился на поясничную область);
- межпозвоночная грыжа;
- нарушение осанки;
- вынашивание ребенка;
- болезни органов малого таза;
- фибромиалгия;
- нарушенный процесс кровообращения в поясничной области;
- ревматические патологии;
- деформирующий остеоартроз тазобедренных суставов.

Достаточно сложно перечислить все существующие причины развития данного заболевания. То есть, несмотря на схожую симптоматику у обоих пациентов, патологический процесс может иметь совершенно разные источники проблемы. Именно по этой причине не следует пытаться самостоятельно бороться с люмбоишиалгией, ее лечение требует индивидуального подхода.
Диагностика и лечение
Перед тем как начать лечить болевые ощущения и прочие симптомы, необходимо поставить точный диагноз. Для подтверждения люмбоишиалгии, кроме общих клинических анализов, пациенту назначают:
- неврологический осмотр;
- ультразвуковое исследование (УЗИ);
- магнитно-резонансную томографию (МРТ);
- компьютерную томографию (КТ);
- рентген тазобедренных суставов и позвоночника.
 В период обострения заболевания лечение люмбоишиалгии подразумевает соблюдение постельного режима и снижение к минимуму всевозможных физических нагрузок. В первые 3–4 дня после появления симптомов недуга пациенту не рекомендуется вставать с кровати, если такое положение тела не вызывает дополнительных неприятных ощущений. В зависимости от симптомов каждого конкретного случая, постельный режим может быть продлен до 2 недель.
В период обострения заболевания лечение люмбоишиалгии подразумевает соблюдение постельного режима и снижение к минимуму всевозможных физических нагрузок. В первые 3–4 дня после появления симптомов недуга пациенту не рекомендуется вставать с кровати, если такое положение тела не вызывает дополнительных неприятных ощущений. В зависимости от симптомов каждого конкретного случая, постельный режим может быть продлен до 2 недель.
Необходимость в госпитализации определяется в индивидуальном порядке, но лечение можно проводить и в домашних условиях, согласно рекомендациям врача.
Для подавления воспалительного процесса назначаются нестероидные препараты, такие как:
Чтобы снизить отек межпозвоночных дисков, в первые дни обострения рекомендуется воздержаться от употребления большого количества жидкости.
Для уменьшения мышечных спазмов пациентам назначают препараты из группы миорелаксантов. Для нормализации процесса кровообращения и улучшения венозного оттока, кроме лекарственных средств, пациенту прописывается массаж проблемной зоны. Его проводят сразу же, как только болевой синдром стихнет. Когда состояние пациента пойдет на поправку, ему рекомендуется пройти курс физиотерапевтических процедур.

Не всегда лекарственные препараты, гимнастика или массаж способны бороться с люмбоишиалгией. Необходимость хирургического вмешательства возникает, когда у пациента диагностируется межпозвоночная грыжа или протрузия дисков. Оперативный метод может быть классическим или осуществляться с помощью современного эндоскопического оборудования.
Гимнастические упражнения
Упражнения при люмбоишиалгии для каждого пациента подбирает врач в индивидуальном порядке. Их выполнение даст возможность ускорить процесс восстановления. Лечебная гимнастика изначально проводится в горизонтальном положении тела.
Вот некоторые упражнения из основной группы:
- На вдохе поднимаются руки вверх. Необходимо потянуться. На выдохе руки опускаются, а тело расслабляется.
- Сгибание и разгибание стоп в голеностопном суставе.
- Поджать к груди ноги и разводить колени в разные стороны.
- Сгибание и разгибание ног. Во время выполнения движений стопу не отрывают от кровати. Упражнение делают поочередно для каждой ноги.

По мере того как будет проходить процесс восстановления, объем гимнастических мероприятий увеличивается. Некоторые движения необходимо будет выполнять сидя или стоя. Все упражнения проводят с повтором в 5–6 раз.
Чтобы в будущем избежать рецидивов, пациентам рекомендуется 2 раза в год проходить специальный курс массажа и регулярно заниматься лечебной физкультурой.



-0 Комментарий-