Содержание:
- 1 Конкресценция позвонков: причины, симптомы и лечение
- 1.1 Конкресценция позвонков
- 1.2 Основные сведения о заболевании
- 1.3 Факторы развития патологии
- 1.4 Симптоматика
- 1.5 Диагностические процедуры
- 1.6 Методы лечения
- 1.7 Осложнения заболевания
- 1.8 Симптомы конкресценции и методы ее коррекции
- 1.9 Причины патологии
- 1.10 Характерные симптомы
- 1.11 Методы диагностики и лечения
- 1.12 Возможные осложнения
- 1.13 Заключение
- 1.14 Полная и частичная конкресценция позвонков — причины и варианты лечения
- 1.15 Симптоматика
- 1.16 Диагностика
- 1.17 Осложнения
- 1.18 Диагностика и лечение конкресценции (блокирования) позвонков
- 1.19 Содержание материала
- 1.20 Описание заболевания
- 1.21 Признаки аномалии
- 1.22 Методы диагностики и лечения
- 1.23 Последствия и осложнения
- 1.24 Как лечить конкресценцию позвонков
- 1.25 Общее описание патологии
- 1.26 Причины развития
- 1.27 Методы лечения
- 1.28 Симптомы и лечение блокирования грудных позвонков
- 1.29 Последствия и осложнения
- 1.30 Существуют ли методы профилактики?
- 1.31 Заключение
- 1.32 Причины, симптомы и лечение конкресценции позвонков
- 1.33 Норма и отклонения от нормы
- 1.34 Стадии развития болезни
- 1.35 Причины заболевания
- 1.36 Симптоматика
- 1.37 Как выполняется диагностика
- 1.38 Лечебные меры
- 1.39 Профилактика
- 1.40 Блокирование позвонков (конкресценция)
- 1.41 Какие разновидности конкресенции существуют?
- 1.42 Признаки конкресценции
- 1.43 Лечение конкресценции
- 1.44 Осложнения, связанные с блокированием позвонков
- 1.45 Причины, симптомы и лечение конкресценции позвонков
- 1.46 Норма и отклонения от нормы
- 1.47 Стадии развития болезни
- 1.48 Причины заболевания
- 1.49 Симптоматика
- 1.50 Как выполняется диагностика
- 1.51 Лечебные меры
- 1.52 Профилактика
- 1.53 Смотрите видео: Искривление шейного отдела позвоночника лечение
- 1.54 Что такое конкресценция грудных и шейных позвонков?
- 1.55 Физиологическая норма
- 1.56 Врождённая аномалия
- 1.57 Посттравматический синостоз
- 1.58 Как развивается
- 1.59 В чем опасность конкресценции шейных позвонков?
- 1.60 Классификация патологии
- 1.61 Причины сращивания позвонков
- 1.62 Симптомы болезни
- 1.63 Диагностика
- 1.64 Лечение аномалии
- 1.65 Осложнения
- 1.66 Профилактика
Конкресценция позвонков: причины, симптомы и лечение
Конкресценция позвонков
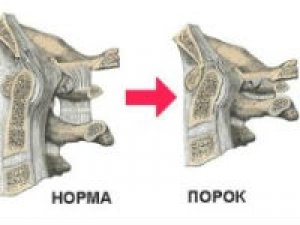
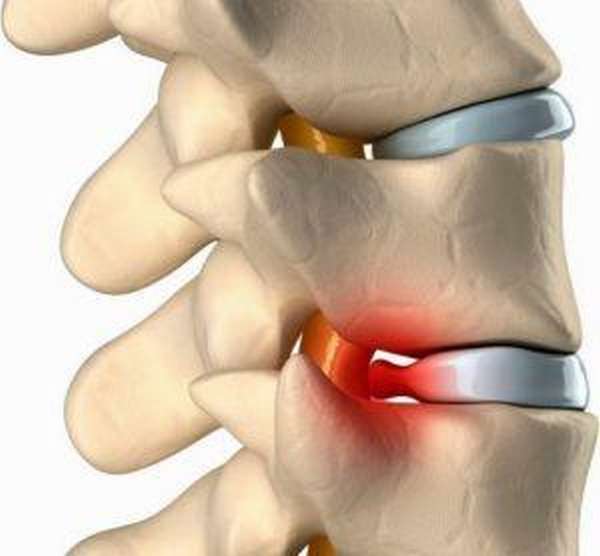
Конкресценция позвонков – это тяжёлое заболевание, при котором частично или полностью сращиваются соседние элементы позвоночного столба между собой. Патология может возникать в период внутриутробного развития или вследствие травм.
Конкресценция (блокирование или сращение) позвонков в области грудного отдела диагностируется крайне редко. Заболевание, при котором фрагменты позвоночного столба сращиваются на уровне шеи, встречается чаще. Медики называют эту патологию синдром Клиппеля-Фейля. Этот дефект проявляется укорачиванием шеи, ограничением подвижности и низкой границей волос на шее.
Основные сведения о заболевании
Иногда слияние костных тканей относится к варианту нормы. К примеру, тазовые кости по мере взросления человека срастаются и становятся более крепкими. Конкресценция шейных позвонков, фрагментов копчикового или поясничного отдела является патологией. Не стоит переживать, если хрящевая ткань заменяется костной в период взросления. В таком случае блокирование позвонков является нормальным явлением.
Блокирование позвонков наблюдается, когда рядом расположенные фрагменты сливаются с позвоночным столбом. При полном синостозе (непрерывное соединение костей костной тканью) происходит блокировка тел позвонков, их отростков и дуг. При этом позвоночник не искривляется. Частичная конкресценция проявляется неполным поражением фрагментов позвоночника.
Медики выделяют 2 типа блокировки позвонков на шейном отделе:
- Конкресценция первого и второго позвонка (С1 и С2) связана с незаращением их дужек.
- При слиянии позвонка С1 и затылочной кости высота позвоночника ниже нормы.
В некоторых случаях наблюдается сращение дужек и отростков позвонков с рёбрами и другими смежными костями. Конкресценция шейных, копчиковых или поясничных позвонков возникает вследствие недоразвития или отсутствия межпозвоночной ткани. Почему возникает патология, до сих пор не известно. Как утверждают врачи, обычно заболевание формируется в период внутриутробного развития.
Частичная или полная блокировка элементов позвоночного столба проявляется ещё в период внутриутробного развития. В зависимости от времени, когда выявили отклонение, медики выделяют 3 его фазы:
- С 15 по 20 неделю вынашивания плода.
- С 25 по 30 неделю.
- Блокировка позвонков после появления на свет.
В некоторых случаях нарушения развития позвоночника у плода можно диагностировать с 5 по 7 неделю беременности. В этот период позвоночные диски уже сформировались, а его структуры становятся более чёткими.
Факторы развития патологии
Существует несколько причин, из-за которых происходит блокировка позвонков грудного отдела или С2 – С3 (шейных) у пациентов младшей возрастной категории: инфекционные заболевания, которые пережила мать в период вынашивания плода, передача «вредного» гена от родителей, различные травмы, негативное влияние радиоактивного излучения на организм. Случается так, что конкресценция позвоночника является следствием других подобных заболеваний (образование лишнего позвонка).
Блокирование фрагментов позвоночного столба возникает вследствие травмы, после которой повредился хрящ или надкостница. Патология проявляется окостенением передней продольной связки после краевого перелома или вывиха тела позвонка. Чтобы избежать конкресценции, следует проводить тщательную диагностику после различных травм (ушибы, переломы). Важно вовремя выявить трещины, переломы костей и провести грамотное лечение.
Элементы позвоночного столба в области шейного, грудного или поясничного отдела могут срастаться по следующим причинам:
- Инфекционное воспаление кости, надкостницы и костного мозга.
- Инфекция органов брюшной полости, которую провоцируют сальмонеллы брюшного тифа.
- Бруцеллез.
- Туберкулёз.
- Дистрофическое поражение межпозвоночных дисков и других тканей позвоночного столба.
Симптоматика
Если патологию диагностировали после появления на свет ребёнка, то главный её признак – это ограничение подвижности в определённых отделах позвоночника и уменьшение их размеров. Сращение тел позвонков можно выявить по следующим симптомам:
- Искривление шеи.
- Низкая граница роста волос на шее.
- Деформация черепа.
- Стеноз голосовой щели.
- Повышенное расположение лопаточной зоны.
- Расстройства чувствительности кожных покровов.
- Ограничение движения верхних и нижних конечностей.
- Расстройства функциональности внутренних органов.
Диагностические процедуры
Чтобы подтвердить или опровергнуть конкресценцию позвонков, следует провести всестороннее обследование: компьютерная томография позволяет оценить состояние костной ткани в разных проекциях (этот метод диагностики гарантирует точный результат), с помощью магнитно-резонансной томографии можно определить размеры повреждённого участка. Рентгенография позволяет выявить степень повреждения позвонков. Только после проведения тщательной диагностики доктор определит схему лечения.
Методы лечения
Конкресценцию фрагментов позвоночного столба лечат консервативными методами. Приём медикаментов, которые купирую боль. Любые препараты принимают по медицинским показаниям. Кроме того, проводят лечение позвоночника растяжением. Во время процедур применяют специальные приспособления.
Лечебная физическая культура помогает восстановить подвижность позвоночного столба. Гимнастика – это важный компонент комплексного лечения, который не стоит игнорировать. В противном случае он будет продолжать деформироваться, что грозит ослаблением мускулатуры. Комплекс упражнений определяет врач. Во время выполнения ЛФК пациент должен избегать резких движений.
Массаж могут выполнять медработники или близкие. Например, если заболел ребёнок, то сеанс могут проводить родители после консультации врача. При блокировке второго и третьего позвонка на шее необходимо носить специальные приспособления (корсет Шанца).
Иглоукалывание, массаж внутренних органов, мануальная терапия позвоночника. В запущенных случаях не обойтись без хирургического вмешательства, которое не гарантирует полного физического восстановления. Как правило, операция помогает устранить только косметические дефекты.
Осложнения заболевания
При отсутствии грамотного лечения конкресценции позвонков повышается вероятность опасных последствий:
- Паралич.
- Искривление позвоночного столба вправо или влево относительно оси.
- Заболевания сердца.
- Деформация стопы вследствие удлинения, укорочения или трансформации формы связок, сухожилий и костей.
- Остеохондроз.
- Патологическое изменение костно-мышечного аппарата в области шеи, из-за которого проявляется неправильная постановка головы.
- Дополнительные пальцы.
- Врождённое отсутствие V позвонка поясничного отдела или его частичное сращение с крестцом.
- Наличие дополнительного поясничного позвонка, образующегося из первого крестцового, который теряет связь с крестцом.
- Высокое стояние лопатки.
- Гипоплазия и многие другие осложнения.
Исходя из всего вышеизложенного, можно заключить, что чаще всего заболевание возникает в период внутриутробного развития, поэтому специальные профилактические меры отсутствуют. Однако родители могут защитить будущего ребёнка от конкресценции позвонков. Для этого в период планирования беременности необходимо провести генетическое исследование. Только таким способом доктор сможет выявить риск рождения ребёнка с патологией и определить тактику действий.
Симптомы конкресценции и методы ее коррекции
Конкресценция — это врожденная аномалия позвоночника, характеризующаяся сращиванием тел соседних позвонков. Встречается редко (1 случай на 120 тысяч человек); сопровождается усиленным болевым синдромом и ограниченной двигательной активностью. Различают конкресценцию поясничного, грудного и шейного отделов.

Причины патологии
Болезнь может возникнуть вследствие недостаточного развития клеток костной ткани в период эмбриогенеза.

Существуют и другие причины сращения позвонков, к которым относятся:
- Неправильное внутриутробное развитие плода, которое возникает в связи с заболеваниями, передающимися по наследству, а также с инфекционными болезнями матери в период беременности. К различным нарушениям в развитии может привести воздействие радиации. Часто эта патология сопровождается другими хромосомными аномалиями. В таком случае у детей сращиваются позвонки С2 и С3.
- Во взрослом возрасте возникновение этой патологии может быть спровоцировано перенесенными заболеваниями суставов, в том числе болезнью Бехтерева.
- Следствие травм. Кости сращиваются в результате повреждений хрящевой ткани или надкостницы, после вывиха тела позвонка или перелома его краевых частей.

Основной причиной возникновения этой патологии являются генетические отклонения.
Характерные симптомы
Полное или неполное сращивание позвонков может быть диагностировано по ряду признаков, к которым можно отнести следующие:
- Ограничение подвижности позвоночных отделов. Этот диагноз ставят новорожденным.
- Нарушения функций нервной системы. У пациента обнаруживаются осложнения в работе нижних конечностей, затрудненная ходьба, пониженная чувствительность кожи.
- Неправильное функционирование органов. Сращивание позвонков может отразиться на различных органах и системах.
- Учащенные приступы головной боли. Встречаются у больных со сращиванием пятого и шестого позвонков, а также первого и второго.
- Укороченная шея может быть одним из признаков сращения позвонковых тел. При этом рост волос начинается низко, а голосовая щель характеризуется специфическим сужением. Люди, страдающие этим заболеванием, отличаются необычной посадкой черепа: их голова выглядит вдавленной в плечи.

Другое название патологии короткой шеи — синдром Клиппеля–Фейля. Эта редкая врожденная аномалия затрагивает шейные и грудные позвонки. Существует 2 вида этого заболевания. При первом сращение костей формируется на уровне первого шейного позвонка, который сращивается со вторым. В этом процессе могут участвовать и другие позвонки (С3, С4), но их число не может превышать 4. Второй случай предполагает сращивание позвонка С1 с затылочной костью.
Методы диагностики и лечения
При подозрении на эту патологию пациентам показана комплексная диагностика, включающая в себя следующие процедуры:
- Осмотр у профильного врача, сбор данных анамнеза. Проводится с целью установления причин возникновения аномалии и назначения обследования.
- Рентген. Позволяет выявить аномалии в развитии позвонковых тел и с точностью установить область их нахождения.
- Магнитно–резонансная томография. Используется для определения стадии патологии позвонков. Определяет с большой степенью точности ее тип и локализацию.
- Компьютерная томография. Позволяет обследовать срезы костной ткани под разными углами обозрения. Это популярный и востребованный вид исследования, который используется при наличии данного заболевания.
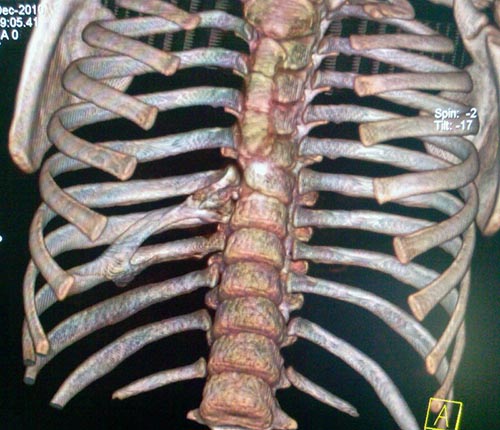
Полное обследование проводится вне зависимости от возраста пациента. В период роста эмбриона диагноз ставится по результатам УЗИ.
Установление точной причины и назначение терапевтических процедур осуществляется по результатам данных, полученных в ходе исследования. Чаще всего пациентам с такими симптомами прописывают лечение, целью которого является исправление дефектов групп мышц и тканей, которые окружают поврежденные позвонки.
 Терапия на начальных сроках болезни предусматривает такие процедуры:
Терапия на начальных сроках болезни предусматривает такие процедуры:
- аппликации из парафина;
- комплексные упражнения из цикла лечебной физкультуры;
- йогу (с ориентацией на состояние позвоночника, мышц и расположение патологии);
- постизометрическое расслабление мышц;
- специальные воротнички (исключительно для использования в период усиленного роста ребенка);
- физиотерапевтические процедуры.
Во время рецидива болевого синдрома прописывают нестероидные противовоспалительные препараты и анальгетики.
Реже назначается хирургическое вмешательство, которое ориентировано на устранение части поврежденных структур. По окончании операции больной на протяжении длительного времени проходит курс восстановительной терапии. В отдельных случаях его направляют на санатарно–курортное лечение.

Прогноз при сращении шейных, грудных или поясничных позвонков часто неблагоприятный. Терапия, направленная на облегчение симптомов, длится на протяжении всей жизни.
От правильного выбора консервативного лечения и выполнения всех назначенных терапевтических процедур зависит состояние пациента во время реабилитационного периода. В отдельных случаях все же удается увеличить двигательную активность и функциональные возможности больного.
Возможные осложнения
Частичное или полное сращивание позвонковых тел может привести к возникновению различных патологических состояний, среди которых:
- паралич;
- сращивание позвонков, относящихся к разным отделам позвоночника (грудных позвонков с шейными, поясничных — с крестцовыми);
- высокое положение лопатки (болезнь Шпренгеля);
- часто проявляющиеся мигрени, которые длятся долгое время (симптом возникает в результате сращения первого и второго шейных позвонков или шестого и седьмого);
- остеохондроз;
- сбои в работе сердца;
- нарушение функций органов дыхания и пищеварения;
- искажение стопы, образование дополнительных фалангов пальцев на ноге;
- гипоплазия;
- сколиоз.
Такие нарушения бывают как врожденными (сформированными во время внутриутробного развития), так и приобретенными (вторичное сращивание костной ткани). Обе эти патологии требуют лечения.
Количество терапевтических процедур и характер лечения зависят от степени тяжести заболевания и состояния больного.
Заключение
Заболевание, при котором происходит сращивание тел позвонков, приводит к тяжелым последствиям и осложнениям, препятствуя нормальной жизнедеятельности человека.
Чаще всего проведение профилактических мероприятий не представляется возможным, так как болезнь проявляется уже при рождении. Если сращивание приобретенное, то лечение может предусматривать хирургическое воздействие и последующее поддержание нормального состояния пациента. Медицинская помощь необходима в обоих случаях и направлена в основном на коррекцию сформировавшейся патологии.
Полная и частичная конкресценция позвонков — причины и варианты лечения
Конкресценция позвонков относиться к группе врожденных позвоночных патологий, которые плохо сказываются на функциональности позвоночника и общем состоянии здоровья. Если женщина в период беременности регулярно наблюдается у специалистов, диагностировать данный дефект удается рано — уже на 20 неделе беременности.
Болезнь плохо отзывается на лечение, но проводить его необходимо постоянно, для того, чтобы облегчить страдания и улучшить качество жизни пациента.

Конкресценция позвонков — сращение костных структур между собой. Это явление считается одним из вариантов нормы для тазовых структур, а вот для позвонков грудного, шейного отдела считается патологией.

Формируется она в результате аплазии или же гипоплазии костной ткани. Заболевание считается редким, встречается оно у одного человека на несколько десятков тысяч. Однако в последние годы медики заявляют о росте числа пациентов с такой патологией.
По своему типу конкресценция может быть: 
- Неполной. При ней наблюдается только сращение самих тел позвонков.
- Полной. В этот процесс вовлекаются и боковые отростки пораженных позвонков.
Патология чаще поражает шейный отдел позвоночника. Эта ее форма называется болезнью Клиппеля-Фейля.
Она имеет два основных вариант развития:
- Сращение первого позвонка с черепной затылочной костью.
- Сращение первого и второго позвонков. Иногда к ним могут присоединятся позвонки с3 с4. Крайне редко болезнь затрагивает другие структуры шейного отдела. Но никогда в этот процесс не вовлекается более 4-х позвонков.
Заболевание сопровождается интенсивными болями. Двигательные функции пациента нарушены, значительно ограничены в объеме, любые физические усилия и нагрузки вызывают болевые приступы. Если болезнь имела врожденный характер, со временем развивается сколиоз, лордоз или другие виды искривления позвоночника.
Боли и хруст в спине и суставах со временем могут привести к страшным последствиям — локальное или полное ограничение движений в суставе и позвоночнике вплоть до инвалидности. Люди, наученные горьким опытом, чтобы вылечить суставы пользуются натуральным средством, которое рекомендует ортопед Бубновский. Читать подробнее»
Симптоматика
Полная или неполная конкресценция позвонков может быть установлена по ряду симптомов.
Среди таковых:
- Ограниченная подвижность отделов позвоночника, их недостаточная длина. Такой симптом можно диагностировать сразу после рождения.
- Отклонения в работе нервной системы. У больного может наблюдаться нарушения чувствительности кожных покровов. Часто они испытывают трудности с работой нижних конечностей, им тяжело ходить.
- Нарушение работы внутренних органов. Страдать от срастания позвонков могут различные системы, включая кровеносную, пищеварительную и другие.
- Частые головные боли. Они отмечаются у пациентов, страдающих от сращения позвонков с5 с6, а также с1 и с2.
Диагностика
Полноценная диагностика проводится для детей и взрослых. На стадии эмбрионального развития постановка диагноза проводится на основании УЗИ плода.
Установить точный диагноз, определить тактику лечебных мероприятия возможно только на основании анализа результатов исследований.

Вы когда-нибудь испытывали постоянные боли в спине и суставах? Судя по тому, что вы читаете эту статью — с остеохондрозом, артрозом и артритом вы уже знакомы лично. Наверняка Вы перепробовали кучу лекарств, кремов, мазей, уколов, врачей и, судя по всему — ничего из вышеперечисленного вам так и не помогло. И этому есть объяснение: фармацевтам просто не выгодно продавать работающее средство, так как они лишатся клиентов! Тем не менее китайская медицина тысячелетиями знает рецепт избавления от данных заболеваний, и он прост и понятен. Читать подробнее»
Большинству пациентов с конкресценцией назначают лечение, направленное на коррекцию дефектов мышечных групп и тканей, окружающих пораженные позвонки.
Во время обострения боли назначают анальгетики и нестероидные противовоспалительные средства.
Прогноз при сращении поясничных, грудных либо же шейных позвонков обычно неблагоприятен. Лечение пациенту приходиться продолжать до конца жизни. Однако при правильном выборе консервативной терапии и выполнении всех предписаний медиков удается существенно повысить двигательные и функциональные возможности.
Осложнения
Частичная и полная конкресценция приводит к развитию различных патологических состояний.
Среди таковых:
- паралич;
- сращение позвонка одного отдела с позвонками другого отдела (к примеру, сращения поясничных, а также крестцовых позвонков);
- болезнь Шпренгеля (высокое стояние лопатки);
- частые продолжительные мигрени, развивающиеся на фоне сращения позвонков с1 с2 либо с6 с7;
- остеохондроз;
- нарушения работы сердечной мышцы;
- сбои в работе пищеварительных органов, органов дыхания;
- деформация стоп, формирование дополнительных пальцев на ноге;
- гипоплазия;
- сколиоз.
Эти патологии могут иметь врожденный (если сращение позвонков сформировалось во время внутриутробного развития) или же приобретенный (при вторичном сращении костной ткани) характер. Все они требуют коррекции. Объем медицинской помощи определяется тяжестью состояния пациента.

Мы все знаем, что такое боль и дискомфорт. Артрозы, артриты, остеохондроз и боли в спине серьезно портят жизнь, ограничивая в обычных действиях — невозможно поднять руку, ступить на ногу, подняться с постели.
Особенно сильно эти проблемы начинают проявлять себя после 45 лет. Когда один на один перед физической немощью, наступает паника и адски неприятно. Но этого не нужно бояться — нужно действовать! Каким средством нужно пользоваться и почему — рассказывает ведущий врач-ортопед Сергей Бубновский. Читать далее >>>
Диагностика и лечение конкресценции (блокирования) позвонков

Конкресценция шейных позвонков или сращение (блокировка) является очень редким заболеванием. Патология поражает одного человека из 120000. В большинстве случаев заболевание носит наследственный и врожденный характер.
Содержание материала
Конкресценцию позвонков принято считать одной из разновидностей аномалий столба позвоночника. В народе этот термин называют блокированием или сращиванием позвонков между собой. Зачастую патология имеет врожденный характер, однако иногда встречаются случаи вторичной конкресценции. При поражении шейного отдела говорят о развитии синдрома Клиппеля-Фейля. По данным медицинской статистики патология поражает одного из 120000 человек.

Фотография пациента с синдромом конкресценции позвонков. Данная патология является врожденной, встречается очень редко.
Описание заболевания
Суть конкресценции заключается в том, что тела рядом расположенных позвонков сращиваются с отделом позвоночника. При полных синостозах блокируются не только тела, сращиванию подвергаются отростки и дуги позвонков. При этом столб позвоночника не деформируется. Частичная конкресценция поражает структурные элементы позвоночника не полностью.
Существуют две разновидности синдрома сращивания шейных позвонков:
- Блокировка первого и второго шейных позвонков. Такое отклонение характеризуется незарощенными дужками.
- Сращение атланта и затылочной кости. У больных с такой патологией высота позвоночного столба ниже нормы.
Важно! Иногда встречаются случаи сращения дуг и отростков позвонков со смежными с ними костями, например с ребрами.
Конкресценция позвонков в большинстве случаев — врожденная патология. Она связана с нарушением сегментации во внутриутробном периоде, гипоплазией, аплазией. Зачастую аномальное развитие позвонков вызвано наличием дефектов в хромосомах.

Сращение позвонков может быть нескольких видов. Чаще всего встречается синдром «короткой» шеи.
Рекомедуем изучить:
Признаки аномалии
Конкресценция определяется наличием следующих проявлений:
- низкая линия роста волосяного покрова в затылочной области;
- укорочение шеи;
- малые аномалии развития («высокие лопатки», недостаточное число позвонков, складки в виде «крыльев» на шее и др.);
- ограниченная подвижность шеи;
- болевые ощущения в области шеи и головы;
- невралгические расстройства.

Синдром шейной артерии характеризуется нарушением кровотока в одной или двух позвоночных артериях, что приводит к обеднению кровоснабжения мозга. Данное заболевание может возникать по ряду причин и является весьма опасным, поэтому откладывать поход к врачу при обнаружении первых его симптомов не стоит.
Примечание: Из-за явного проявления патологии — укорочении шеи, синдром Клиппеля-Фейля называют синдромом короткой шеи.

Синдром Клиппеля-Фейля обычно диагностируют у новорожденных детей. Определить вероятность развития заболевания у плода во внутриутробном развитии можно при помощи медико-генетических исследований.
В дополнение рекомендуем:
Методы диагностики и лечения
Сращивание позвонков обычно диагностируется при первом же осмотре специалиста. Для подтверждения диагноза пациент проходит УЗИ, рентгенографию, МРТ, реоэнцефалографию, генетическое исследование, электрокардиограмму.

Сращение позвонков видно невооруженным глазом, для уточнения диагноза доктор отправляет пациента на прохождение некоторых исследований.
Лечение данной патологии включает в себя комплекс мероприятий, направленных на снятие боли, восстановление внутричерепного давления, снятие мышечного тонуса в области шеи и увеличение подвижности позвоночника. Пациентам, страдающим от конкресценции позвонков, назначают:
- прием медикаментов (антибиотиков, обезболивающих и других препаратов);
- сеансы массажа;
- проведение лечебной гимнастики;
- иглорефлексотерапию;
- остеопатию и другие физиотерапевтические процедуры.
В случаях обострения пациенту показано ношение воротника Шанца. Тяжелым больным предлагают хирургическое лечение — удаление неправильно расположенных верхних ребер, аномальных позвонков в области поясницы или крестца. Цель операции — удлинение шеи и возврат подвижности позвоночника.
К сожалению, полностью вылечить заболевание невозможно. При комплексном лечебном подходе есть вероятность улучшить состояние пациента и притормозить аномальное развития патологии.

Пациентам с синдромом укорочения шеи в период обострения рекомендуется носить воротник Шанса.

Дорсалгия позвоночника сопровождается сильной болью в области поясницы, образующейся из-за защемления корешков нервов спинного мозга. Возникнуть может из-за травм, либо неосторожных резких движений и наклонов, а также при поднятии тяжелых предметов. Выявление и лечение недуга производится врачом, однако людям в любом возрасте полезно будет узнать о том, как её диагностировать.
Последствия и осложнения
Конкресценция позвонков обычно сопровождается с рядом осложнений, чаще всего встречаются:
- параличи;
- сколиоз;
- патологии сердца;
- деформация стоп;
- остеохондроз;
- кривошея;
- наличие дополнительных пальцев;
- сакрализация или люмбализация;
- болезнь Шпренгеля;
- гипоплазия и др.

В редких случаях пациентам с конкресценцией позвонков назначают хирургическое лечение. Оперативное вмешательство показано, когда больного мучают сильные боли, а медикаменты не помогают.
Предупредить развитие заболевания невозможно, так как в большинстве случаев патология передается по наследству. Семьям, в которых когда-либо встречалась подобная аномалия, рекомендуется пройти генетическое исследование, чтобы выявить вероятность рождения младенца с патологией сращения позвонков.
Как лечить конкресценцию позвонков
Конкресценция позвонков – тяжелая патология, при которой происходит сращение соседних структур позвоночника. Может иметь как врожденный, так и приобретенный характер. Такое явление существенно ограничивает двигательные возможности больного.
Общее описание патологии
Конкресценция (блокирование) – это аномалия строения позвоночного столба, которая заключается в слиянии нескольких структур в одно целое, причем сам позвоночник не деформируется.
В большинстве случаев патологическому изменению подвержены позвонки шейного отдела (такое явление носит название «синдром Клиппеля-Фейля), гораздо реже диагностируют конкресценцию грудных позвонков.
Является достаточно редким заболеванием – встречается у одного из 120 000 человек.
В большинстве случаев конкресценция является врожденной аномалией, но не исключена вероятность развития вторичного сращения.
Как применять Комбилипен при остеохондрозе?
Узнайте, как можно лечить суставы прополисом.
Причины развития
Сросшиеся шейные позвонки являются результатом:
- генных мутаций,
- патологического действия радиации,
- инфекционных заболеваний, которыми переболела женщина в период вынашивания плода,
- травм, спровоцировавших повреждения хряща или надкостницы,
- таких заболеваний, как бруцеллез, остеомиелит, туберкулез, остеохондроз.
Если блокирование позвонков —, врожденная аномалия, то изменения происходят либо на ранней стадии формирования плода, либо после 20-30 недели беременности.
Конкресценция шейных позвонков (синдром короткой шеи) характеризуется следующими проявлениями:
- непропорционально короткая шея,
- низкое расположение границы волос на шее,
- ограниченность подвижности в верхнем отделе позвоночного столба.
Обратите внимание! Дегенеративно-дистрофические изменения в позвонках стимулируют прогрессирование неврологических нарушений, среди которых – параличи, парезы, нарушения чувствительности.
Методы лечения
Конкресценция шейных позвонков обязательно требует мероприятий по коррекции состояния больного.
Методов, которые позволили бы избавиться от этой патологии, не существует, но известны способы, позволяющие улучшить состояние больного при сращении позвонков шейного отдела.
- прием обезболивающих средств при выраженном болевом синдроме,
- сеансы лечебного массажа,
- ношение воротника Шанца,
- ортопедическое вытяжение позвоночника.
Важно! Детям с нарушением структуры шейного отдела позвоночника с раннего возраста назначают лечебную физкультуру. Основная цель выполнения упражнений – улучшение подвижности структур и предотвращение дальнейшего развития дегенеративных процессов.
Симптомы и лечение блокирования грудных позвонков
Конкресценция грудных позвонков проявляется в следующих симптомах:
- частые головные боли,
- нарушения в работе пищеварительной системы,
- аномалии развития лопатки.
Сращение в данном случае также не поддается лечению. Пациенту назначают обезболивающие препараты для подавления болевого синдрома, лечебную гимнастику, иглорефлексотерапию.
Последствия и осложнения
Последствиями блокирования позвонков отдела шеи или груди являются:
заболевания сердечно-сосудистой системы,
В функциональном плане сращение позвонков имеет неблагоприятный прогноз, поскольку полностью устранить патологию невозможно. Именно поэтому ограничение подвижности в шейном и грудном отделах позвоночного столба будет присутствовать всегда.
Как лечить кисту Бейкера под коленом?
Узнайте, как вправить тазобедренный сустав.
Существуют ли методы профилактики?
Поскольку аномалия носит в большинстве случаев врожденный характер, то специфических мер по предупреждению ее развития не существует.
Тем, у кого в семейном анамнезе присутствует случай конкресценции позвонков, рекомендуется при планировании беременности пройти генетическое исследование для оценки степени риска рождения ребенка с подобной патологией.
Современные методы диагностики позволяют выявить патологию еще в период внутриутробного развития ребенка, даже на ранних стадиях.
В таком случае может быть выполнено прерывание беременности по медицинским показаниям.
Как применять гель-бальзам Чудо-Хаш?
Заключение
Конкресценция – патология преимущественно наследственного характера, которая не поддается коррекции.
Для улучшения самочувствия больного могут применяться некоторые методы консервативной терапии. К сожалению, они не способны справиться с нарушением подвижности в области аномальных сращений.
Причины, симптомы и лечение конкресценции позвонков
Конкресценция позвонков – это патология, для которой характерно полное или частичное сращение соседних элементов позвоночного столба между собой.
Заболевание развивается по многим причинам – это могут быть нарушения во внутриутробном развитии или же последствия травм. Раньше конкресценция встречалась довольно редко, примерно один раз на несколько десятков тысяч пациентов. Сейчас же она более распространена.
Норма и отклонения от нормы

В некоторых случаях сращение костных тканей нормально. Это касается, например, тазовых костей, которые с возрастом срастаются и становятся более прочными. Конкресценция же тел позвонков (копчиковых, поясничных, шейных) – это патология.
Бояться этого процесса не нужно в период взросления, поскольку происходит замена хрящевой ткани на костную. И это касается всех костей, как позвоночника, так и, к примеру, черепа. В этом случае конкресценция считается физиологической.
Иногда патология является следствием гипоплазии или аплазии межпозвоночной ткани. Почему она развивается, доподлинно неизвестно.
Однако, по мнению врачей, чаще всего заболевание носит врожденный характер. Бывает и так, что ребенок получает ген-«вредитель» от своих родителей (одного или сразу обоих).
Стадии развития болезни
Частичная или полная конкресценция тел позвонков появляется у детей еще в начале зарождения. Врачи классифицируют ее как отклонение в развитии. В зависимости от времени, когда процесс был обнаружен, выделяют три его стадии:
- развитие до 15-20 недель беременности;
- конкресценция, которая появилась на сроке 25-30 недель или даже позже;
- сращение позвонков после рождения.
Иногда выявить нарушения в развитии позвоночника можно даже на ранних сроках беременности, примерно в 5-7 недель. На этом этапе диски уже появились, а позвоночные структуры просматриваются достаточно четко.
Причины заболевания
Есть несколько факторов, которые приводят к сращению грудных позвонков или же C2-C3 (шейных) у ребенка:
- инфекции, которые могла перенести женщина в период беременности;
- плохая наследственность;
- различного рода травмы;
- пагубное воздействие радиации на организм.
Бывает и так, что развитию конкресценции способствует наличие других подобных патологий, например, формирование лишнего позвонка.
Симптоматика
Если заболевание обнаружено уже после рождения ребенка, основной симптом – недостаток подвижности в некоторых отделах позвоночного столба, а также их небольшие размеры. К этим можно добавить и другие признаки болезни:
- неправильная или асимметричная форма шеи;
- низкая линия роста волос;
- неправильная форма черепа;
- сужение голосовой щели;
- слишком высокое расположение лопаточных костей;
- нарушение чувствительности кожи;
- сложности с движениями рук и ног;
- нарушения в работе внутренних органов.
Чтобы подтвердить или опровергнуть наличие конкресценции, необходимо пройти полное обследование.
Как выполняется диагностика
Для уточнения диагноза чаще всего врач назначает такие процедуры:
- КТ. Дает возможность увидеть костную ткань в разных проекциях. Отличается высокой точностью и доступностью.
- МРТ. Позволяет увидеть размер пораженной области и мелкие детали.
- Рентген . Используется чаще всего. Показывает, насколько и как именно повреждены позвонки.
Только после полного обследования, осмотра пациента и устного опроса врач назначает лечение.
Лечебные меры
Лечение конкресценции начинается с консервативных мероприятий:
- Прием лекарственных препаратов, которые помогают избавиться от болевых ощущений (только по назначению врача).
- Процедуры по вытяжению позвоночника. Выполняются на специальных приспособлениях.
- Лечебная гимнастика. Ее цель – вернуть позвоночному столбу подвижность. Если игнорировать физические упражнения, он будет продолжать деформироваться, со временем ослабнут мышцы. Все упражнения выполняются плавно, без резких движений. Будет лучше, если их назначит врач.
- Массаж . Может выполняться в лечебном учреждении или же в домашних условиях. Если массаж необходим ребенку, его могут делать родители,
 которые перед этим прошли специальное обучение и проконсультировались с врачом.
которые перед этим прошли специальное обучение и проконсультировались с врачом. - Если патология затрагивает шейный отдел позвоночника (позвонки C3, C4), показано ношение специальных приспособлений, например, корсета Шанца .
- Иглорефлексотерапия, остеопатия.
В некоторых случаях показано оперативное вмешательство, но существенных физических изменений оно не приносит. Чаще всего операция носит косметический характер.
Профилактика
Практически всегда конкресценция имеет врожденный характер. Именно поэтому специальной профилактики не существует. Однако будущие родители могут защитить своего ребенка от серьезных проблем.
Для этого необходимо заранее пройти обследование и сдать соответствующие анализы. По их результатам врач составит план действий.
Частичная или полная конкресценция – это сращение позвонков одного из отделов позвоночного столба, которая практически всегда имеет врожденный характер. Оно развивается вследствие каких-либо нарушений внутриутробного развития.
Характеризуется изменением внешнего облика человека, например, асимметрией частей тела или низко посаженным черепом. Вылечить патологию полностью нельзя, однако есть возможность снизить степень проявления ее симптомов.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Блокирование позвонков (конкресценция)
Блокирование позвонков, конкресценция – это термины, которые обозначают одну из крайне тяжелых патологий позвоночного столба, суть которой состоит в сращении соседних позвонков между собой.
Патология может иметь врожденный характер, в этом случае позвонки не разделяются в результате аномального развития; иногда возникает вторичная конкресценция, которая развивается вследствие болезни Бехтерева, посттравматического спондилеза или иных заболеваний.
Какие разновидности конкресенции существуют?
В наиболее тяжелых случаях (так называемый полный блок) у позвонков срастаются как тела, так и структуры.
Если позвоночник поражен на уровне шеи, специалисты называют подобное состояние синдромом Клиппеля-Фейля. В свою очередь этот синдром может также подразделятся на различные типы; так, при патологии первого типа срастаются первый и второй позвонок . Очень редко в зону сращивания попадают позвонки, которые находятся ниже, но обычно их не более четырех. Такая патология сочетается и другим отклонением – незарощенными дужками позвонков.
Второй тип синдрома Клиппеля-Фейля проявляется как сращение затылочной кости и первого позвонка. Высота позвоночного столба у подобных пациентов меньше нормы. Синдром Клиппеля-Фейля регистрируется очень редко и выявляется у одного из 120 тысяч детей.
Признаки конкресценции
Как правило, специалист выявляет совокупность симптомов. На фоне короткой шеи линия роста волос кажется очень низкой. Ребенок с трудом поворачивает шею. Сама шея при этом может иметь нестандартную ассиметричную форму. Сужается голосовая щель.
Часто блокированию позвонков сопутствует неправильное развитие лопаточной кости, визуально она находится выше привычного месторасположения. Основание черепа кажется вдавленным. Некоторые позвонки могут быть неполноценными.
Вполне логично, что при данной патологии не могут нормально функционировать нервные структуры. У пациента имеются проблемы с чувствительностью кожных покровов, ему тяжело шевелить конечностями и двигать туловищем. В шейном отделе наблюдается пониженная возбудимость мышц. Глазные яблоки могут характерно подергиваться (так называемый нистагм).
Окончательный диагноз можно поставить после исследования на рентгенологическом аппарате.
Лечение конкресценции
К сожалению, благоприятных прогнозов при данной патологии не бывает. Пациенты, страдающие блокированием позвонков, испытывают ряд серьезных проблем даже в элементарной деятельности и нетрудоспособны. Детям показано делать специальную гимнастику, поскольку упражнения позволяют сделать шейный отдел более подвижным. Также в периоды обострения носится воротник Шанца.
Практикуется симптоматическое лечение: для снятия болей принимают анальгетики, в некоторых случаях назначаются противовоспалительные препараты. В редких случаях рекомендуется проведение хирургической операции, обычно показаниями для вмешательства являются сильные боли, которые не снимаются с помощью медикаментов. В ходе операции хирург удаляет часть аномальных позвонков в районе крестца и поясницы.
Осложнения, связанные с блокированием позвонков
К сожалению, с годами состояние людей, страдающих конкресценцией, ухудшается. Когда человек перестает расти, начинается дегенерация межпозвонковых дисков. Повышается ригидность мышц спины, возможно развитие сколиоза. Фиксируются патологии сердца и других органов.
Кроме вышеуказанных отклонений можно также отметить явление сакрализации, когда позвонок L5 переходит в область крестца и срастается c первым крестцовым позвонком S1. Существует и обратный процесс, который называется люмбализацией: верхний крестцовый позвонок уходит в поясничный отдел. Подобные осложнения всегда связаны с сильными болями.
Также у больных конкресценцией могут развиваться спондилоартроз и остеохондроз.
Причины, симптомы и лечение конкресценции позвонков
Конкресценция позвонков — это патология, для которой характерно полное или частичное сращение соседних элементов позвоночного столба между собой.
Заболевание развивается по многим причинам — это могут быть нарушения во внутриутробном развитии или же последствия травм. Раньше конкресценция встречалась довольно редко, примерно один раз на несколько десятков тысяч пациентов. Сейчас же она более распространена.
Норма и отклонения от нормы
В некоторых случаях сращение костных тканей нормально. Это касается, например, тазовых костей, которые с возрастом срастаются и становятся более прочными. Конкресценция же тел позвонков (копчиковых, поясничных, шейных) — это патология.
Бояться этого процесса не нужно в период взросления, поскольку происходит замена хрящевой ткани на костную. И это касается всех костей, как позвоночника, так и, к примеру, черепа. В этом случае конкресценция считается физиологической.
Иногда патология является следствием гипоплазии или аплазии межпозвоночной ткани. Почему она развивается, доподлинно неизвестно.
Однако, по мнению врачей, чаще всего заболевание носит врожденный характер. Бывает и так, что ребенок получает ген-«вредитель» от своих родителей (одного или сразу обоих).
Стадии развития болезни
Частичная или полная конкресценция тел позвонков появляется у детей еще в начале зарождения. Врачи классифицируют ее как отклонение в развитии. В зависимости от времени, когда процесс был обнаружен, выделяют три его стадии:
- развитие до 15-20 недель беременности;
- конкресценция, которая появилась на сроке 25-30 недель или даже позже;
- сращение позвонков после рождения.
Иногда выявить нарушения в развитии позвоночника можно даже на ранних сроках беременности, примерно в 5-7 недель. На этом этапе диски уже появились, а позвоночные структуры просматриваются достаточно четко.
Причины заболевания
Есть несколько факторов, которые приводят к сращению грудных позвонков или же C2-C3 (шейных) у ребенка:
- инфекции, которые могла перенести женщина в период беременности;
- плохая наследственность;
- различного рода травмы;
- пагубное воздействие радиации на организм.
Бывает и так, что развитию конкресценции способствует наличие других подобных патологий, например, формирование лишнего позвонка.
Симптоматика
Если заболевание обнаружено уже после рождения ребенка, основной симптом — недостаток подвижности в некоторых отделах позвоночного столба, а также их небольшие размеры. К этим можно добавить и другие признаки болезни:
- неправильная или асимметричная форма шеи;
- низкая линия роста волос;
- неправильная форма черепа;
- сужение голосовой щели;
- слишком высокое расположение лопаточных костей;
- нарушение чувствительности кожи;
- сложности с движениями рук и ног;
- нарушения в работе внутренних органов.
Чтобы подтвердить или опровергнуть наличие конкресценции, необходимо пройти полное обследование.
Как выполняется диагностика
Для уточнения диагноза чаще всего врач назначает такие процедуры:
- КТ. Дает возможность увидеть костную ткань в разных проекциях. Отличается высокой точностью и доступностью.
- МРТ. Позволяет увидеть размер пораженной области и мелкие детали.
- Рентген. Используется чаще всего. Показывает, насколько и как именно повреждены позвонки.
Только после полного обследования, осмотра пациента и устного опроса врач назначает лечение.
Лечебные меры
Лечение конкресценции начинается с консервативных мероприятий:
- Прием лекарственных препаратов, которые помогают избавиться от болевых ощущений (только по назначению врача).
- Процедуры по вытяжению позвоночника. Выполняются на специальных приспособлениях.
- Лечебная гимнастика. Ее цель — вернуть позвоночному столбу подвижность. Если игнорировать физические упражнения, он будет продолжать деформироваться, со временем ослабнут мышцы. Все упражнения выполняются плавно, без резких движений. Будет лучше, если их назначит врач.
- Массаж. Может выполняться в лечебном учреждении или же в домашних условиях. Если массаж необходим ребенку, его могут делать родители,
 которые перед этим прошли специальное обучение и проконсультировались с врачом.
которые перед этим прошли специальное обучение и проконсультировались с врачом. - Если патология затрагивает шейный отдел позвоночника (позвонки C3, C4), показано ношение специальных приспособлений, например, корсета Шанца.
- Иглорефлексотерапия, остеопатия.
В некоторых случаях показано оперативное вмешательство, но существенных физических изменений оно не приносит. Чаще всего операция носит косметический характер.
Профилактика
Практически всегда конкресценция имеет врожденный характер. Именно поэтому специальной профилактики не существует. Однако будущие родители могут защитить своего ребенка от серьезных проблем.
Для этого необходимо заранее пройти обследование и сдать соответствующие анализы. По их результатам врач составит план действий.
Частичная или полная конкресценция — это сращение позвонков одного из отделов позвоночного столба, которая практически всегда имеет врожденный характер. Оно развивается вследствие каких-либо нарушений внутриутробного развития.
Характеризуется изменением внешнего облика человека, например, асимметрией частей тела или низко посаженным черепом. Вылечить патологию полностью нельзя, однако есть возможность снизить степень проявления ее симптомов.
Смотрите видео: Искривление шейного отдела позвоночника лечение
Что такое конкресценция грудных и шейных позвонков?
Содержание:
 Конкресценция грудных и шейных позвонков – врождённая аномалия в строении позвоночника, при которой происходит слияние нескольких позвонков в единое целое. В некоторых случаях данная патология именуется как блокирование. Но бывают и такие состояния, когда диагноз ставится не в период детства, а уже во взрослом возрасте. Это говорит о том, что слияние произошло по причине того или иного вторичного, не врождённого, заболевания, например, в результате болезни Бехтерева или других суставных патологий.
Конкресценция грудных и шейных позвонков – врождённая аномалия в строении позвоночника, при которой происходит слияние нескольких позвонков в единое целое. В некоторых случаях данная патология именуется как блокирование. Но бывают и такие состояния, когда диагноз ставится не в период детства, а уже во взрослом возрасте. Это говорит о том, что слияние произошло по причине того или иного вторичного, не врождённого, заболевания, например, в результате болезни Бехтерева или других суставных патологий.
Конкресценция грудных позвонков – патология очень редкая, так как чаще всего слияние происходит на уровне шеи и это носит название синдром Клиппеля — Фейля. Основными проявлениями этого врождённого дефекта можно считать короткую шею, ограничения подвижности, и низкую границу роста волос.
Физиологическая норма
Синостоз, а именно так звучит второе название патологии, может являться и результатом нормы, но только в том случае, когда происходит сращивание других костей, а не тех, что расположены в позвоночнике. Так, например, к числу естественных можно отнести сращение костей таза.
В норме такое состояние развивается в период взросления, когда хрящевая ткань постепенно заменяется костной. То же самое можно сказать и о крестцовых позвонках, и о костях основания черепа, которые начинают срастаться между собой в период полового созревания.
Врождённая аномалия
Наряду с вариантами нормы, наблюдается и врождённая аномалия, которая обусловлена гипоплазией или аплазией межпозвоночной соединительной ткани. Что именно влияет на образование этого аномального процесса, не выяснено до сих пор. Однако известно, что чаще всего патология носит врождённый характер и является генетической патологией. То есть ребёнок получает мутантный ген от одного или обоих родителей, при этом сами родители могут не подозревать о том, что являются его носителем, так как явных проявлений болезни у них нет.
Посттравматический синостоз
Конкресценция поясничных позвонков может носить и посттравматический характер. Сращение костей происходит в результате их травмы, которая привела к повреждению хряща или надкостницы. Также причиной может стать окостенение передней продольной связки, что происходит после краевых переломов тела позвонка или его вывиха.
Чтобы не допустить такой патологии, все ушибы, переломы и другие травмы обязательно должны быть тщательно обследованы на предмет скрытых трещин или переломов костей, а также необходимо проводить их полноценное лечение и дальнейшую реабилитацию, вплоть до полного выздоровления.
Что же ещё может стать причиной сращения нескольких грудных, шейных, или поясничных позвонков?
Именно поэтому после перенесения всех этих заболеваний пациент должен обязательно пройти обследование позвоночника, чтобы понять, как эти инфекционные болезни отразились на его состоянии.
Как развивается
 Блокирование или спайка позвонков происходит на раннем этапе формирования плода, что также диагностируется как задержка его развития. Диагностика самой патологии на этой стадии не происходит, либо не проходит до конца. В зависимости от времени развития этих блоков, их можно разделить на три этапа.
Блокирование или спайка позвонков происходит на раннем этапе формирования плода, что также диагностируется как задержка его развития. Диагностика самой патологии на этой стадии не происходит, либо не проходит до конца. В зависимости от времени развития этих блоков, их можно разделить на три этапа.
В первом случае конкресценция наступает уже на самом раннем этапе жизни эмбриона. Во втором случае блоки возникают на этапе позднего внутриутробного развития, то есть после 20 – 30 недели беременности. И, наконец, третий период наступает уже непосредственно после рождения. Особое значение имеет диагностированная остановка развития эмбриона на 5 – 7 неделе, когда межпозвоночные диски уже успели сформироваться, и даже есть разделение задних отделов позвонков, но вот его передние отделы так и остаются слитными.
Что становится причиной развития блоков на внутриутробном этапе? Инфекционные заболевания матери, наследственная предрасположенность, травмы и воздействие лучевой энергии. Нередко подобные аномалии сочетаются и с другими хромосомными заболеваниями.
Так, например, конкресценция шейных позвонков более, чем в половине случаев сочетается в расщеплением дужек, наличием шейного ребра, наличием добавочного шейного позвонка, аномалиями атланта. Однако точно сказать о том, какой процент аномалий мог появиться вместе с блоком, невозможно, так как рентгенологическое исследование проводится далеко не всем пациентам.
В чем опасность конкресценции шейных позвонков?
 Конкресценция шейных позвонков, врожденные синостозы, или блокированные позвонки – врожденная патология позвоночника. Она характеризуется сращением тел позвонков.
Конкресценция шейных позвонков, врожденные синостозы, или блокированные позвонки – врожденная патология позвоночника. Она характеризуется сращением тел позвонков.
При поражении шейного отдела развивается синдром Клиппеля-Фейля. Данная аномалия встречается очень редко: среди 120 000 человек сращивание позвонков шеи встречается только у одного.
Классификация патологии
Выделяют 2 типа сращения шейных позвонков:
- Сращиваются атлант и эпистрофей. К ним могут прирастать нижележащие позвонки, но не больше двух.
- Атлант срастается с затылочной костью.
Также различают полное и частичное сращивание позвонков. Полные синостозы характеризуются блокировкой тел, дуг и отростков позвонков. При этом позвоночный столб не деформируется. Для частичных синостозов характерно деформирование позвоночника.
 Причины сращивания позвонков
Причины сращивания позвонков
Синдром Клиппеля-Фейля является наследственным заболеванием.
Сращивание позвонков происходит в период внутриутробного развития в результате:
- дефекта в 5-й, 8-й или 12-й хромосоме;
- аплазии;
- гипоплазии;
- сегментации.
Симптомы болезни
Главная особенность аномалии – очень короткая шея. Поэтому синдром Клиппеля-Фейля также называют синдромом короткой шеи.
Кроме этого признака, конкресценция шейных позвонков сопровождается:
- низким ростом волос в области затылка;
- ограничением движений шеи;
- уменьшением размеров и числа позвонков;
- нарушением кожной чувствительности;
- нарушением двигательной функции конечностей и туловища;
- высоким расположением лопаток;
- крыловидными складками на шее.
В крайне тяжелых случаях кажется, что шея отсутствует.
Диагностика
Для обнаружения сращивания позвонков используют внешний осмотр, рентгенографию, магнитно-резонансную томографию, генетическое и патологоанатомическое исследования. Также больного направляют на ультразвуковое исследование, электрокардиограмму и реоэнцефалографию.
 Лечение аномалии
Лечение аномалии
Конкресценция шейных позвонков лечится с помощью медикаментов и физиотерапии.
Противовоспалительные нестероидные препараты назначаются больным только в редких случаях, так как они почти не дают результата. К тому же аномалия не сопровождается воспалительными процессами. Чаще всего применяют антибиотики. Благодаря лекарствам восстанавливается внутричерепное давление и кровообращение в головном мозге, уходят боли.
Физиотерапевтические процедуры включают массаж, остеопатию, иглорефлексотерапию и лечебную физкультуру.
На начальных стадиях болезни у детей проводят лечебную физкультуру, чтобы увеличить подвижность в шейном отделе и предупредить прогрессирование болезни.
В случае обострения используют воротник Шанца.
Остеопатия и массаж позволяют нормализовать работу системы крестец-затылок, снять мышечный тонус в области шеи, ускорить циркуляцию крови в головном мозге и избавиться от болевых ощущений. Но проводить эти процедуры следует осторожно.
Иглорефлексотерапия оказывается результативной при нарушениях деятельности нервной системы.
Иногда больным предлагают косметическую операцию по удалению четырех верхних ребер, расположенных выше, чем необходимо. В результате хирургического вмешательства шея удлиняется и становится подвижней.
К сожалению, полностью болезнь не излечивается. Но комплексное лечение дает возможность существенно улучшить состояние больного и затормозить развитие патологии.
Осложнения
У трети больных с блокированными позвонками диагностируются сколиоз, кривошея, параличи, болезнь Шпренгеля, расщепления неба, синдактилия, дополнительные пальцы, гипоплазия первого пальца кисти, гипоплазия грудинной мышцы, отсутствие локтевой кости, деформация стоп, гипоплазия лоханок почек, гипоплазия, аплазия и эктопия мочеточников, незаращение артериального протока, декстропозиция аорты, отсутствие легкого или почки.
Профилактика
Профилактика невозможна, так как патология является наследственной болезнью.
Семьям, в которых имеются подобные случаи, можно пройти медико-генетическое обследование, чтобы установить риск рождения ребенка с синдромом Клиппеля-Фейля.



-0 Комментарий-