Содержание:
- 1 Искривление пальцев на ногах: причины, виды, лечение
- 1.1 Молоткообразная деформация пальцев стопы
- 1.2 Молоткообразный палец стопы как образуется
- 1.3 Кривые пальцы на ногах причины
- 1.4 Молоткообразная деформация пальцев стопы что делать
- 1.5 Молоткообразная деформация пальцев стопы ортопедические изделия
- 1.6 Приспособления для молоткообразных пальцев
- 1.7 Деформация пальцев ног – что это такое и как с этим бороться
- 1.8 Разновидности деформаций пальцев ног
- 1.9 Причины возникновения деформации пальцев ног
- 1.10 Методы профилактики и лечения деформации пальцев ног
- 1.11 Какие ортопедические приспособления применяют при деформациях пальцев ног
- 1.12 Какие бывают деформации пальцев на ногах и как их исправить?
- 1.13 Молоткообразная деформация пальцев
- 1.14 Поперечное плоскостопие
- 1.15 Деформация Тейлора (стопа портного)
- 1.16 Когтеобразные пальцы стоп
- 1.17 Вальгусная деформация (большой палец стопы)
- 1.18 Деформация пальцев ног
- 1.19 Классификация
- 1.20 Симптоматика
- 1.21 Диагностика
- 1.22 Профилактика
Искривление пальцев на ногах: причины, виды, лечение
Молоткообразная деформация пальцев стопы
Искривление второго и третьего пальца на ноге имеет несколько причин. Давайте разбираться почему это происходит.
Молоткообразный палец стопы как образуется
Изменение формы фаланг пальцев происходит постепенно. Как правило, в течение нескольких лет. Кто говорит, что произошло это быстро, не правы. Только если причиной искривления не послужил перелом или вывих.
Потому что часто люди не замечают проблемы с суставами, пока те не заявят о себе. Возможно болью, неудобствами и неподвижностью.
Причин деформации несколько. Наследственность в этом случае менее вероятная причина искривления пальцев. Более распространены прочие причины.
Кривые пальцы на ногах причины
◉ Излишне узкая обувь
◉ Частое ношение высоких каблуков
Плоскостопие, особенно поперечное, приводит к тому, что передний отдел стопы делается шире. Изменение формы происходит вследствие дисбаланса между мышцами стопы. Потому что возникает недостаточность в связке поперечного свода. А значит, свод стопы у основания пальцев плохо поддерживается снизу.
Из-за неправильной установки стопы, неравномерной нагрузки человек получает поперечное плоскостопие.
Далее нога ищет новые дополнительные опорные точки. После чего пальцы начинают искривляться. Подгибаясь, превращаются в молоткообразные.
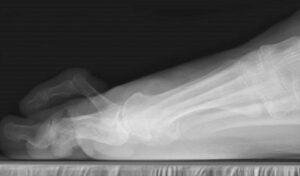
Постепенно все более и более пальцы скрючиваются. Иногда только на одной ноге, иногда на обеих сразу. Эта проблема вносит ограничения в повседневную жизнь. Например определенную проблему с подбором обуви. Также из-за боли вы можете меньшее время находится на ногах.
Второй и третий пальцы на ноге приобретают вид молоткообразных. Кончик пальца из-за поднятия пальца перестаёт соприкасаться с полом.
Если в начале искривления пальцы еще с усилием можно разогнуть, то со временем они затвердевают. Приподнятые пальцы укорачиваются. Но больше места занимают в обуви по высоте.
В результате сверху пальцы прижимаются к обуви. В местах соприкосновения возникают сухие мозоли.
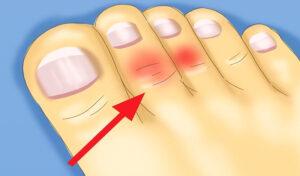
Когда женщина долго и часто ходит на каблуках, связки пальцев перенапрягаются. То есть из-за повышенного давления на пальцы связки удлиняются. Если бы они были хорошо тренированы, то после растяжения легко бы приняли прежнюю форму.
Но без тренировки они не имеют такой эластичности. Мышцы современных людей частично атрофированы. Поэтому связка удлиняется, а пальцы из-за вынужденного неправильного положения остаются согнуты.
Молоткообразная деформация пальцев стопы что делать
Для того чтобы обеспечить фалангам пальцев прежнее положение, надо на них оказать определенное давление. Так как кости и суставы изменили правильное положение, его надо вернуть. Как вы понимаете, процесс это не быстрый.
Помочь себе можно кремами и растирками. Но надо понимать, что они только снимут воспаление суставов и немного снизят болевые ощущения. Втирать мази необходимо продолжительное время.
Исправить положение деформированного пальца можно лишь с помощью специальных приспособлений. Такими являются ортопедические корригирующие приспособления.
Молоткообразный палец лечение
Лечебные меры при когтеобразном пальце возможны две:
Не операционное или консервативное лечение будет направлено на то, чтобы исправить молоткообразные пальчики. То есть компенсировать неверное положение фаланг. К подобным мерам исправления можно отнести:
◐ Исправление ортопедическими приспособлениями. Сюда относятся вкладки межпальцевые, ночные ортезы, дневные вкладыши.
◑ Гимнастика для стоп. Для этой цели могут использоваться любые предметы небольшого размера. Чтобы был возможен захват их пальцами ноги. Камушки, шарики, карандаши и что-то подобное.
◐ Массаж пальцев и всей стопы. Кроме того, что улучшается кровообращение в стопах, возвращается эластичность связок и мышц. Тут хорошо использовать массажные коврики или тапочки.
◑ Удобная мягкая обувь. В идеале со специальными вставками в зоне трения фаланг пальцев. Такие вставки не допускают трения на проблемные зоны стоп.
◐ Уходовые процедуры для стоп. Ванночки, сведение сухих мозолей. Снятие тёркой излишне ороговевшей кожи. Удаление кремом участков с ороговелой кожей.

Однако если отсутствует результат от лечения, приходится проводить операцию. Например, если сухожилие чрезмерно напряжено. И палец как-будто закостеневает в согнутом положении.
Хирург удаляет часть излишнего окостенения. Точнее выступающую вверх головку основной кости. Там где образуется уплотнение. Оперативная мера позволяет навсегда избавиться от искривления пальца.
После операции желательно обеспечить фиксацию пальца в физиологическом положении. Чтобы не допустить повторения проблемы, на протяжении двух или трёх месяцев следует носить ортопедические изделия.
Молоткообразная деформация пальцев стопы ортопедические изделия
◉ Избегайте слишком узкой обуви
◉ Каблуки должны быть не выше трёх сантиметров
◉ Делать упражнения для ног
◉ Следить, чтобы перекат стопы при ходьбе был правильным — с пятки к пальцам.
Гимнастикой для ног пренебрегать не стоит. Ведь связкам и мышцам нужна тренировка. Только тогда они будут достаточно эластичными и крепкими. Так предотвратится смещение суставов в стопе и пальцах.
Приспособления для молоткообразных пальцев
◍ Колпачки тканевые на палец
Эти изделия представляют собой узкую трубочку. Внутри она имеет гелевый слой. Сверху — трикотажная тянущаяся ткань. Гель увлажняет ороговевшую кожу на искривлённой фаланге. Также предотвращает трение об обувь молоткообразного пальца.

Кроме этого палец в колпачке оказывается выпрямленным. То есть получает физиологически правильное положение. Носят его в обуви, он не занимает много места. На ночь нет смысла его надевать. Выпрямить палец он способен лишь при ходьбе.
◍ Силиконовые колпачки на палец
Изготовленные из специального геля, имеют в составе минеральные масла. Масла хорошо увлажняют кожный покров и смягчают натёртую кожу.
Все повреждения и деформации пальцев, мозоли — показания для ношения этих изделий. Надетый колпачок на когтеобразный палец, защитит его в месте трения об обувь. Но в отличии от тканевого приспособления, стянуть пальчик он не способен.
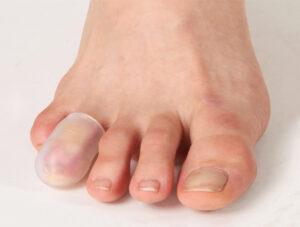
◍ Стельки ортопедические
С помощью колпачков мы сможем бороться с последствием деформации. Но с причиной, которая привела к сгибанию пальцев, поможет справиться стелька ортопедическая .
Только с её помощью можно обеспечить стопе анатомическое положение. Значит поддержать своды — поперечный и продольный. С этим справятся супинаторы в стельке. В то время, когда вы ходите со стельками, ваши своды находятся в физиологичном положении.

Благодаря этому вы приостановите дальнейшую деформацию пальцев. Натоптыши в переднем отделе тоже перестанут образовываться. Так как поперечный отдел стопы будет приподнят супинатором.
◍ Корригирующее приспособление
Помимо вышеперечисленных ортопедических изделий, рекомендуется носить корригирующее приспособление. Оно представляет собой полустельку под плюсневые кости и пальцы стопы.
Утягивающая лента либо резинка позволяет оказывать давление на приподнятые пальцы. Желательно вставлять изделие не только в обувь, ни в домашние тапочки. Когда вы отдыхаете ночью, в приспособлениях нет необходимости.
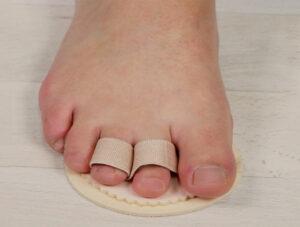
Более быстрый результат принесёт комплексное использование всех приспособлений. Ещё можно добавить межпальцевые вкладыши между пальчиками.
Непосредственно выпрямлению фаланг они не способствуют. Но помогают не допустить, чтобы большой палец не отклонялся ко второму и третьему. Соотственно не давил на соседние пальцы, и они не приподнимались.
Деформация пальцев ног – что это такое и как с этим бороться
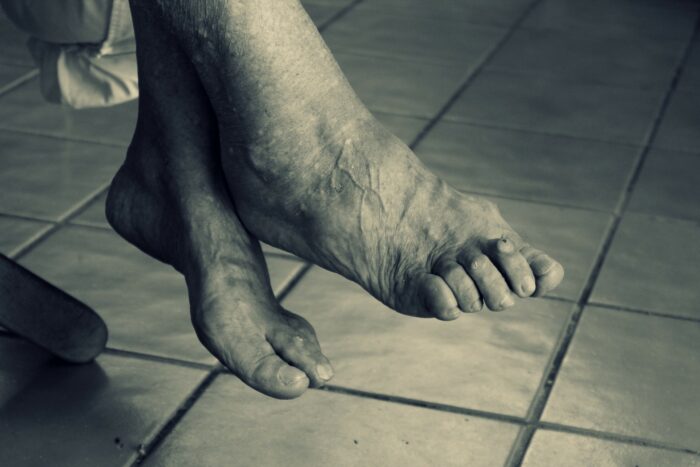
Деформация пальцев ног бывает различной. Но всегда при этом страдают суставы, кожные покровы, сухожилия или связки. Это напрямую взаимосвязано с качеством движения. Если вовремя не остановить процесс, то последствия могут быть печальными. Дело часто доходит до оперативных вмешательств. Люди мучаются от боли и дискомфорта.
Разновидности деформаций пальцев ног
Самые часто встречающиеся виды деформации пальцев ног:
Большинства проблем можно избежать, если во время обратить внимание на свои ступни. Но прежде чем понять какую профилактику нужно проводить, чтобы избежать деформации пальцев ног, нужно разобраться, как она появляется. Давайте рассмотрим, откуда возникают такие проблемы.
Причины возникновения деформации пальцев ног
Возникновение деформации пальцев ног в первую очередь происходит вследствие неправильного перераспределения веса по стопе. Благодаря чему развивается плоскостопие, что влечёт за собой искривления различного вида. Тут неразрывная взаимосвязь, поэтому носить ортопедические стельки в этих случаях необходимо.
Провоцирующими факторами выступают:
- ношение неправильной обуви (высокий каблук, плоская и/или тонкая подошва, узкий носок, отсутствие усилителя в области пятки и прочее);
- наследственная предрасположенность;
- врожденные и приобретенные вследствие травм дефекты;
- различные заболевания (ревматоидный артрит, подагра, сахарный диабет и т.д.);
- длительное стояние или хождение;
- лишний вес;
- плоскостопие (продольное, поперечное, комбинированное).
Деформация пальцев стоп развивается постепенно. На первых этапах на неё мало кто обращает внимание, поэтому важно применять профилактику.
Методы профилактики и лечения деформации пальцев ног
Чтобы не допустить деформацию пальцев стоп, учитывайте описанные выше источники возникновения. Постарайтесь подобрать обувь ортопедическую или максимально удобную. Здесь должен быть каблучок 3-4 см, хороший задник или углубление под пятку. Наличие супинатора и пелота – это оптимальный вариант для правильного расположения стопы.
Если у Вас по каким-то причинам нет возможности заказать ортопедическую обувь, то просто купите ортопедические стельки. Они свободно помещаются в сапоги, ботинки или туфли. Также не забывайте делать массаж ступней. Тут можно использовать специальные массажеры и коврики, аппликаторы Ляпко и Кузнецова, аппараты физиотерапии. По возможности сократите время пребывания в стоячем положении. Займитесь плаванием.
Эти простые способы помогут уберечь Вас от многих проблем со стопами. Они же участвуют в лечении деформации пальцев ног. Чем раньше Вы начнёте использовать приведённые рекомендации, тем у Вас больше шансов остановить процесс развития этих неприятных болезней. Также важно правильно подбирать ортопедические приспособления.
Какие ортопедические приспособления применяют при деформациях пальцев ног

При когтеобразных искривлениях и вросшем ногте нужно носить колпачки гелевые или тканево-гелевые с закрытым кончиком. Они защищают от излишнего давления на проблемные места. Такие же изделия могут подойти при молоткообразных деформациях пальцев ног. Помимо них можно использовать трубочки, кольца, корректоры и подушечки. А если деформирование произошло из-за вальгусного отклонения большого пальца, то также необходимо использовать:
Как их правильно эксплуатировать рассказано в инструкциях по применению. Ничего сложного там нет. Важно правильно подобрать размер.
Помните о том, что помимо использования ортопедических изделий, необходимо записаться на приём к грамотному врачу. Успехов в Ваших начинаниях! Кликните на кнопку соц.сети внизу статьи, если понравилась информация.
Какие бывают деформации пальцев на ногах и как их исправить?
Деформация пальцев ног характеризуется изменением костей, связок или сухожилий, что приводит к нарушению или ограничению движению: снижается качество жизни, возрастает риск прогрессирования патологии и инвалидизации человека.
Молоткообразная деформация пальцев
Данный вид патологии развивается на всех пальцах стопы, кроме большого, и представляет собой согнутую фалангу в плюснефаланговом суставе.
Деформация пальцев на ногах возникает обычно вследствие генетической предрасположенности – длинные плюсневые кости. Предрасположены к патологии люди с прогрессирующим поперечным плоскостопием.
Предрасполагающие факторы заболевания:
- Ожирение;
- Псориаз;
- Сахарный диабет;
- Ревматоидный артрит.
Постоянное ношение обуви на высоком каблуке или платформе способствуют постепенной деформацией всей стопы, включая и пальцы.
Преимущественно поражается второй палец на ноге, но изолированная форма болезни встречается редко. Обычно недуг затрагивает всю стопу.

Начальные симптомы искривления – это появление костных мозолей с последующим повреждением кожных покровов вследствие постоянного трения. Палец изогнутой формы: фаланга смотрит вниз, а сухожилия натянуты, что препятствует возвращению кости в анатомически правильное положение.
После подтверждения диагноза (осмотра и проведение рентгенографии) составляется план терапевтических мероприятий.
Консервативное лечение деформации второго пальца стопы заключается в подборе ортопедической обуви или ортопедических стелек, проводятся курсы массажа и гимнастики.
При появлении ранений в результате трения проводят асептическую обработку ступни, между пальцами допустимо закладывать тампоны с мазью или использовать пластырь в месте травмы.
При нарушении движения проводится оперативное вмешательство: устранение сгибательного рефлекса путем удаления фаланги пальца.
Поперечное плоскостопие
Уменьшение длины ступни и деформация пальцев стопы (расхождение костей плюсны) характерно для поперечного плоскостопия. Болезни чаще подвержены женщины 35-50 лет, предпочитающие высокие каблуки и вынужденные проводить длительный промежуток времени на ногах. Не исключается наследственная предрасположенность к плоскостопию.
Степень развития заболевания определяют по углу между первой плюсневой костью и первым пальцем:
- Слабо выраженное плоскостопие (угол не превышает 20 градусов);
- Умеренно выраженное плоскостопие (угол 20-35 градусов):
- Резко выраженная степень патологии (угол более 35 градусов).
Основной клинический симптом болезни – это ноющие боли во время движения, прекращающиеся в состоянии покоя. Чаще причина обращения к врачу заключается в ярко выраженном косметическом дефекте, когда воспаляется первый плюснефаланговый сустав, возникают натоптыши и кожные разрастания, стопа уплощается.
Медикаментозная терапия эффективна на первой стадии плоскостопия: осуществляется контроль веса или принимаются меры по его снижению, пациенту подбирается обувь без каблуков со специальными валиками или стельками.
По мере прогрессирования болезни проводится операция: пластика капсулы суставов, частичное удаление костных структур и пересадка сухожилий.
В период реабилитации обязательно использование обуви с супинаторами и стельками, ограничение физических нагрузок.
Деформация Тейлора (стопа портного)
Патология характеризуется расширением латерального отдела стопы и варусным отклонением мизинца. Характерно для стопы портного воспаление пятого плюснефалангового сустава.
Одна из причин болезни – это постоянная нагрузка на стопы: в прошлом данная деформация развивалась у портных, вынужденных долгое время работать со скрещенными ногами, опираясь на наружную сторону стопы.
Предрасполагающими факторами к развитию стопы портного являются травмы, врожденные дефекты связочного или опорно-двигательного аппарата.
Признаки деформации Тейлора на ногах:
- Гиперемия в области мизинца;
- Отек ступни;
- Болезненность при ходьбе и пальпации.
При осмотре ноги выявляется утолщение мягких тканей в области пораженного сустава, наличие мозолей на подошвенной части ступни.

Для подтверждения диагноза проводится рентгенография: снимок позволяет исключить перелом, выявить степень деформации плюсневой кости, исключить артроз сустава.
Исправление деформации мизинца на ноге возможно консервативным и оперативным путем: медикаментозная терапия применятся для купирования болевого синдрома и признаков воспаления, а операция проводится для устранения косметического дефекта.
Во время оперативного вмешательства на усмотрение хирурга определяется необходимость удаления суставной капсулы и костных структур с их последующей фиксацией титановыми штифтами.
После проведенной терапии существует риск повторного деформирования сустава ноги, поэтому рекомендован тщательный подбор ортопедической обуви и регулярное обследование у ортопеда.
Когтеобразные пальцы стоп
По физиологическим нормам сгибание и разгибание фалангов в суставах поддается контролю, но при данной патологии пальчик согнут и возможность выпрямить его самостоятельно отсутствует.
Этиология заболевания — это нарушение функций мышечной системы. Плоскостопие, травмы или церебральный паралич является предрасполагающими факторами патологии.
- Невозможность носить обувь с высоким каблуком (дискомфорт, болезненность при ходьбе);
- Появление мозолей и язв на пальцах и ступне;
- Боль при попытке разогнуть палец.
Диагноз ставится на основе рентгенологического снимка и внешнего осмотра стопы: исключается артрит, травматический перелом или вывих.
При отсутствии лечения деформация способна прогрессировать: поражается вторая нога, поэтому для предупреждения патологии проводится рентгенография обеих стоп.
Консервативная терапия после подтверждения диагноза заключается в смене обуви: необходимо выбирать модели без каблука, со свободным носом, из натуральных материалов.
Допустимо использование ортопедических приспособлений для выпрямления пальцев при сохранении подвижности суставов.
Оперативное вмешательство осуществляется при полном ограничении суставов и заключается в проведении артропластики (восстановление анатомической формы сустава).
При невозможности применения артропластики пораженный сустав удаляется, кости стопы фиксируют титановыми штифтами.

Вальгусная деформация (большой палец стопы)
Ортопедическая патология заключается в нарушении анатомической формы плюснефалангового сустава: при прогрессировании заболевания искривление большого пальца кнаружи приводит к смещению и других пальцев ноги, провоцируя их перекрещивающуюся деформацию.
Основная причина вальгусной деформации – это ношение обуви с узким носком и высоким каблуком. Развитие болезни возможно вследствие прогрессирования следующих заболеваний:
- Полинейропатия;
- Артрит;
- Сахарный диабет;
- Подагра;
- Остеопороза.
Часто вальгусная деформация наблюдается у балерин, официантов и спортсменов: людей, подвергающих ноги постоянным нагрузкам.
Симптоматика вальгусного искривления зависит от стадии болезни:
- Косточка выпирает кнаружи, развивается дискомфорт при движении, отечность и гиперемия окружающих тканей;
- Сустав на ноге воспаляется, в области плюсневой кости образуются наросты, а на средней фаланге пальца натоптыши;
- Резкие изнуряющие боли, иррадиирущие в подошву стопы, образование мозолей под второй и третьей фалангами, увеличение выпирающей косточки в размерах.
Диагностика заключается в проведении рентгенографии в 3 проекциях и внешнем осмотре, сборе анамнеза заболевания.
Консервативное лечение деформации пальцев на ногах эффективно на ранних стадиях: выбор моделей обуви с широким носком, использование специальных прокладок и супинаторов, способствующих снятию болевого синдрома и предотвращающих прогрессирование болезни.
Для предупреждения осложнений проводятся физиопроцедуры – массаж, гимнастика или ходьба босиком по песку или камням.
При ярко выраженном искривлении большого пальца проводят оперативное лечение: удаление нароста на суставной сумке, при необходимости производится реконструкция кости.
Точных методов, как исправить в домашних условиях деформацию, нет. Народные методы направлены на устранение симптомов, возможность эффективного лечения косметического дефекта отсутствует. Оптимальное решение проблемы – это грамотный подбор обуви и своевременное обращение к ортопеду для коррекции стопы.
Деформация пальцев ног

Деформация пальцев ног – симптом, который может быть проявлением заболеваний опорно-двигательного аппарата, изменения тонуса мышц, реже выступает следствием заболеваний другого характера.
Установить причину такой патологии может только врач, после проведения всех необходимых в этом случае диагностических мероприятий. Лечение суставов пальцев ног может быть как консервативным (медикаментозная терапия, лечебная физкультура, физиотерапевтические процедуры), так и радикальным (хирургическое вмешательство). Нужно отметить, что наиболее распространена молоткообразная деформация пальцев ног (выпячивание кости большого пальца). Самолечение, в том числе и народными средствами, не гарантирует должного результата.
Причиной вальгусной деформации большого пальца и других пальцев ног могут быть такие заболевания:
Кроме патологических процессов, которые становятся причиной деформации суставов большого пальца ноги, следует выделить и внешние факторы воздействия:
- постоянное ношение обуви на высоком каблуке или слишком узкой;
- продолжительные статические нагрузки.
Нужно отметить, что в большинстве случаев, вне зависимости от этиологического фактора, деформации подвергаются косточки большого пальца ноги и мизинцы. Далеко не всегда исправить деформацию ступни можно консервативными методами. В некоторых случаях патологию можно исправить только путём операбельного вмешательства.
Определить точную причину развития такого нарушения может только врач, поэтому не рекомендуется устранять её самостоятельно.
Классификация
По характеру проявления деформация пальцев на ногах может быть:

В свою очередь, молоткообразная деформация пальцев на ноге может быть:
Во втором случае патологию можно исправить путём массажа и специальных упражнений. Если на этом этапе не начать лечение, то недуг переходит в фиксированную форму, то есть сустав пальца становится неподвижным.
Отдельно выделяют классификацию деформаций пальцев ног по стадии развития:
- первая стадия – нарушение незначительное, неудобств человеку не доставляет;
- вторая стадия – искривление может доходить до 30 градусов, при ходьбе возникает боль;
- третья стадия – деформация доходит до 50 градусов, боли носят постоянный хронический характер;
- четвёртая стадия – смещение больше чем на 50 градусов, сильная боль, сложности с выбором обуви.
Исключить развитие осложнений можно, если начать лечение на первой-второй стадии.

Симптоматика
Общая клиническая картина будет включать в себя следующие признаки:
- боль, характер и длительность которой будет зависеть от стадии развития деформации кости и направления;
- покраснение и припухлость кожи в области поражённого сустава;
- изменение походки.
При усугублении патологического процесса в области стоп, клиническая картина может дополняться следующими клиническими признаками:
- боль носит уже не периодический, а постоянный характер, становится более выраженной;
- сложности с подбором обуви, привычные модели вовсе невозможно носить;
- быстрая утомляемость в ногах, даже при непродолжительной физической активности.
Кроме этого, общий симптомокомплекс будет дополняться специфическими признаками, в зависимости от того, что именно стало причиной развития такого патологического процесса.
При сахарном диабете возможно проявление таких дополнительных симптомов:
- отёчность ног, что особенно ощущается к вечеру;
- покраснение кожного покрова, образование кровоподтёков;
- зуд на коже;
- постоянная жажда, но при этом наблюдается сухость во рту;
- потеря веса, без видимой на то причины;
- общее ухудшение самочувствия.
При псориазе, кроме деформации суставов, будут присутствовать такие симптомы:
- высыпания на коже;
- субфебрильная температура тела;
- зуд в месте высыпаний;
- высыпания могут шелушиться;
- в месте высыпаний со временем образуются корочки.
В зависимости от формы недуга высыпания могут быть не только на коже тела, но и в области головы, на ногтевых пластинах.

Деформация стоп и пальцев ног может быть последствием ожирения, так как при лишней массе тела на опорно-двигательный аппарат оказывается неоправданная нагрузка, что и приводит к развитию патологий суставов. Кроме этого, может развиваться сахарный диабет, который также приводит к деформации суставов.
Вне зависимости от того, какая именно клиническая картина имеет место, нужно обращаться к врачу, так как своевременное лечение существенно повышает шансы на полное выздоровление и снижает риск развития рецидивов.
Диагностика
Программа диагностических мероприятий будет зависеть от того, какой симптомокомплекс имеет место. В этом случае первичный осмотр проводит ортопед или травматолог. Дополнительно может понадобиться консультация таких специалистов:
Первоочерёдно проводится физикальный осмотр, со сбором личного анамнеза и установлением полной клинической картины. Кроме этого, проводятся такие лабораторно-инструментальные методы исследования:
- если есть подозрение на сахарный диабет – ОАК и БАК, анализ крови на сахар;
- гормональные исследования;
- рентгенография в нескольких проекциях.
При подозрении на болезни, которые не имеют прямого отношения к опорно-двигательному аппарату, могут назначать дополнительные методы исследования.
Лечебные мероприятия будут направлены в первую очередь на устранение первопричинного фактора. В целом лечение может включать в себя следующие мероприятия:
- приём медикаментов для снятия болевых ощущений и воспаления тканей;
- использование специальных ортопедических целей;
- гимнастические упражнения и курс ЛФК;
- физиотерапевтические процедуры;
- ортопедическая коррекция, которая проводится при помощи специальных бинтов.
Кроме этого, врач может назначить специальную диету, если причиной патологии стало ожирение или сахарный диабет.
Лечение народными средствами в большинстве случаев неэффективно. Такими методами терапии можно добиться только снятия острой симптоматики.
Если начать лечение своевременно, то в большинстве случаев прогноз благоприятный. Однако многое будет зависеть и от первопричинного фактора.
Профилактика
К сожалению, в этом случае нельзя выделить специфические методы профилактики, так как это следствие определённого заболевания, а не отдельный патологический процесс. Снизить риск развития недугов, которые входят в этиологический перечень, можно, если выполнять следующее:
- умеренные физические нагрузки и достаточное количество двигательной активности;
- правильное, сбалансированное питание;
- профилактика недугов опорно-двигательного аппарата.
Помимо этого, нужно своевременно обращаться к доктору, при возникновении любых признаков нарушения здорового функционирования организма.



-0 Комментарий-