Содержание:
- 1 Дискогенная радикулопатия: диагностика и лечение
- 1.1 Что такое дискогенная радикулопатия?
- 1.2 Причины возникновения заболевания
- 1.3 Клиническая картина заболевания
- 1.4 Диагностика и лечение заболевания
- 1.5 Причины появления и симптомы радикулопатии
- 1.6 Разновидности радикулопатии
- 1.7 Симптомы – на что нужно обратить внимание?
- 1.8 Диагностика радикулопатии
- 1.9 Лечение корешкового синдрома
- 1.10 Радикулопатия
- 1.11 Наши врачи
- 1.12 Дискогенная и ветеброгенная радикулопатия
- 1.13 Клинические проявления
- 1.14 Шейная радикулопатия
- 1.15 Грудная радикулопатия
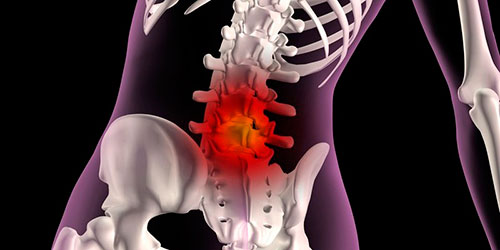
- 1.16 Поясничная радикулопатия
- 1.17 Лечение радикулопатии L5-S1, защемления седалищного нерва
- 1.18 Корешковый синдром или радикулопатия: что это такое
- 1.19 Виды и симптоматика
- 1.20 Диагностирование
- 1.21 Лечебные мероприятия
- 1.22 Последствия
- 1.23 Дискогенная радикулопатия пояснично-крестцового отдела позвоночника
- 1.24 Радикулопатия , что это такое?
- 1.25 Причины дискогенной радикулопатии
- 1.26 Симптомы патологии
- 1.27 Виды заболевания
- 1.28 Методы лечения
- 1.29 Дискогенный радикулит — что это такое, симптомы и лечение
- 1.30 Причины и виды
- 1.31 Какой врач лечит дискогенный радикулит?
- 1.32 Диагностика
- 1.33 Осложнения
- 1.34 Дискогенная радикулопатия может вызвать паралич нижних конечностей
- 1.35 В чем суть синдрома?
- 1.36 Этиология болезни
- 1.37 Классификация болезни
- 1.38 Причины проявления
- 1.39 Симптомы в зависимости от локализации
- 1.40 Диагностические методики
- 1.41 Какие методы лечения используют?
- 1.42 Опасности, которые таит в себе процесс
- 1.43 Профилактика
- 1.44 Дискогенная радикулопатия пояснично-крестцового отдела позвоночника
- 1.45 Термин радикулопатия в медицине
- 1.46 Причины возникновения
- 1.47 Виды заболевания
- 1.48 Автор: Петр Владимирович Николаев
- 1.49 Что такое радикулопатия
- 1.50 Группы риска и основные причины
- 1.51 Классификация и симптоматика
- 1.52 Диагностика
- 1.53 Методы лечения
Дискогенная радикулопатия: диагностика и лечение
Что такое дискогенная радикулопатия?
Дискогенная радикулопатия — болевой синдром, связанный с поражением нервных окончаний, произрастающих из спинного мозга. Они могут быть сдавлены, что способствует их воспалению или травмированию. Причины возникновения данного патологического состояния кроются в деструктивных изменениях межпозвоночных дисков, которые по мере старения организма утрачивают присущие им функции. Изнашивается внешнее кольцо, хрящевая ткань становится менее эластичной, что способствует сращению позвонков. Ущемление нервных окончаний приводит к появлению сильных болей и ряда неврологических нарушений.

Причины возникновения заболевания
Развитию компрессионно-ишемической радикулопатии способствуют 2 основные причины:
- остеохондроз;
- травмы позвоночника.
Первый представляет собой заболевание, связанное с возрастными изменениями в хрящевых тканях. Защемление нервных окончаний в настоящее время нередко обнаруживается и у молодых людей. Объясняется это длительным пребыванием в неудобном положении, способствующем травмированию и сдавливанию нервных корешков. При запущенных формах радикулопатии определенные отделы позвоночника полностью утрачивают свойственные им функции.
Радикулопатия классифицируется на основании причин и механизма ее развития. Дискогенная форма заболевания является наиболее распространенной. При этом типе радикулопатии симптомы связаны с истончением и проседанием межпозвоночного диска, что способствует выпадению его части вместе с фиброзным кольцом. В процессе дегенеративных изменений центральная часть хряща выпячивается наружу, что способствует возникновению грыжи. Межпозвоночные диски раздражают и сдавливают нервные окончания. В патологический процесс вовлекается несколько областей, расположенных в различных отделах позвоночника.

Вертеброгенная радикулопатия считается осложнением дискогенной. Если в первом случае нервные окончания раздражаются хрящевыми тканями, то здесь важную роль в развитии патологического процесса играют костные наросты. Причина сдавливания нервных окончаний кроется в возрастных изменениях. Нарушается кровоснабжение и питание тканей, из-за чего развивается отечность.
Спондилогенная радикулопатия может возникать под воздействием следующих факторов:
- малоподвижный образ жизни, способствующий снижению тонуса мышц;
- гормональные и метаболические нарушения;
- возрастные изменения;
- хронические воспалительные процессы;
- изменение осанки, которое может возникать в любое время;
- травмы и хирургические вмешательства, способствующие появлению дегенеративных изменений;
- врожденные аномалии строения позвоночника;
- длительные физические нагрузки.
Поэтому одинаково опасными являются как повышенные физические нагрузки, так и полное отсутствие активности.
Клиническая картина заболевания
 Дискогенная радикулопатия может поражать любые отделы позвоночника. Он делится на 3 основных части, воспаление нервных окончаний каждой из которых имеет собственные симптомы. К первым признакам сдавливания корешков шейной области относят боли и вынужденное положение головы, способствующее облегчению состояния человека. Они становятся более интенсивными при кашле или чихании. Неприятные ощущения могут появляться в утреннее время, что связано с неудобным положением шеи во время сна. Дальнейшее развитие заболевания сопровождается усилением неприятных ощущений, что нередко принимают за проявления инфаркта миокарда.
Дискогенная радикулопатия может поражать любые отделы позвоночника. Он делится на 3 основных части, воспаление нервных окончаний каждой из которых имеет собственные симптомы. К первым признакам сдавливания корешков шейной области относят боли и вынужденное положение головы, способствующее облегчению состояния человека. Они становятся более интенсивными при кашле или чихании. Неприятные ощущения могут появляться в утреннее время, что связано с неудобным положением шеи во время сна. Дальнейшее развитие заболевания сопровождается усилением неприятных ощущений, что нередко принимают за проявления инфаркта миокарда.
Так как нервные окончания грудной клетки связаны со внутренними органами, при их повреждении будет появляться болевой синдром, напоминающий признаки язвы желудка, воспаление поджелудочной железы или патологии печени. Для выявления причины возникновения неприятных ощущений необходимо сесть на стул и повернуться всем туловищем. Если боль при этом усиливается, речь идет о дискогенной радикулопатии.
Наибольшая нагрузка приходится на поясничный отдел позвоночника, поэтому наиболее часто происходит сдавливание нервных окончаний именно этой области. Сильные боли сменяются люмбалгией, после которой могут возникать нарушения подвижности ног или функций органов малого таза. Неприятные ощущения локализуются в области седалищного нерва, распространяясь по внутренней и задней поверхности бедра. При дальнейшем развитии патологического процесса образуются грыжи, которые способствуют снижению чувствительности и подвижности нижних конечностей.

Диагностика и лечение заболевания
При появлении первых признаков радикулопатии необходимо обратиться к специалисту, который проведет необходимые исследования и выявит причину возникновения неприятных ощущений. Наиболее часто используется рентгенография, люмбальная пункция и МРТ. Все зависит от степени выраженности клинической картины заболевания и локализации неприятных ощущений. После того как диагноз радикулопатии будет поставлен, назначается наиболее эффективная схема лечения, включающая прием препаратов:
 противовоспалительных;
противовоспалительных;- обезболивающих;
- миорелаксантов;
- хондропротекторов.
При тяжелом течении патологического процесса лечение проводится в стационарных условиях, позвоночник иммобилизируют. Лекарственные препараты вводятся внутримышечно, эффективными являются новокаиновые блокады.
После улучшения состояния применяются методики, направленные на восстановление подвижности пораженного отдела опорно-двигательного аппарата. Массаж устраняет мышечный спазм и стимулирует кровообращение. Его рекомендуется делать регулярно, даже если признаки заболевания отсутствуют.
 Иглоукалывание восстанавливает функции нервных окончаний, избавляет от боли. Выполнение специальной гимнастики должно осуществляться под контролем опытного специалиста. Упражнения способствуют правильному распределению нагрузок на позвоночник, освобождению сдавленных нервных окончаний.
Иглоукалывание восстанавливает функции нервных окончаний, избавляет от боли. Выполнение специальной гимнастики должно осуществляться под контролем опытного специалиста. Упражнения способствуют правильному распределению нагрузок на позвоночник, освобождению сдавленных нервных окончаний.
Если при радикулопатии лечение консервативными методами оказывается неэффективным, врач принимает решение о необходимости хирургического вмешательства. В ходе операции удаляются все выпирающие части хряща. Лечение заболевания должно начинаться незамедлительно, ведь дегенеративные процессы в опорно-двигательном аппарате считаются основными причинами утраты трудоспособности. Особенно это касается поражения поясничного отдела позвоночника.
 Наиболее опасным осложнением радикулопатии считается паралич нижних конечностей. Отсутствие лечения способствует переходу патологического процесса в хроническую форму, каждое неловкое движение способно спровоцировать повторное возникновение болевого синдрома.
Наиболее опасным осложнением радикулопатии считается паралич нижних конечностей. Отсутствие лечения способствует переходу патологического процесса в хроническую форму, каждое неловкое движение способно спровоцировать повторное возникновение болевого синдрома.
При хронической радикулопатии рекомендуется избегать переохлаждения организма, ношения тяжестей, стрессов. Профилактика заключается в исключении травм и устранении дегенеративных изменений в позвоночнике.
Если работа человека вынуждает его длительно находиться в неудобном положении, он должен делать перерывы, во время которых выполняются специальные упражнения.
Сохранением здоровья опорно-двигательного аппарата следует начинать заниматься в раннем детстве. Родители должны следить за осанкой ребенка и вводить в распорядок дня утреннюю гимнастику.
Причины появления и симптомы радикулопатии
Почти каждый человек, хоть единожды, сталкивается с таким неприятным ощущением, как боль в спине. Больше половины всех работоспособных людей эти боли возникают регулярно и длятся больше дня. Причин возникновение болей в спине есть много, одна из них называется радикулопатией (устарелое название) или корешковым синдромом. Это заболевание, так же, называют радикулитом.
Радикулопатия – что это такое?
Корешковый синдром или радикулопатия, код по МКБ 10 – неврологическое заболевание, вызванное с дегенеративными процессами в позвоночнике. Симптомы радикулита вызывает повреждение, воспаление, повреждение корешков спинномозговых нервов. Проблема может возникнуть как в одном корешке, так и в нескольких. Первые проявления корешкового синдрома, обычно, выражены принизывающей болью по всей протяжности позвоночника и даже на теле и органах, слабым мышечным тонусом, покалыванием и/или онемением.
Причины возникновения корешкового синдрома
- Основной причиной радикулопатии есть остеохондроз. Но толчок для заболевания могут сделать и следующие факторы:
- плохие условия работы и тяжелый физический труд;
- переохлаждение организма;
- наследственность;
- плоскостопие;
- разная длина ног;
- лишний вес
- не правильно подобранная обувь;
- отсутствие правильного питания.

Так же радикулит могут спровоцировать следующие болезни спины:
- остеохондроз;
- межпозвоночная грыжа ;
- деформирующий спондилоартроз;
- компрессионный перелом позвоночника;
- спондилолистез;
- спондилез с краевыми остеофитами;
- травмы позвоночника;
- опухоли позвоночника (остеосаркома, гемангиома, невринома и т.д.)
- туберкулезный спондилит
- инфекционные процессы организма
- врожденные позвонковые аномалии.
Дискогенная радикулопатия появляется, всегда, как следствие межпозвоночных грыж.
Корешковый синдром развивается не сразу, а как усложнение после цепочки факторов или болезней организма. Так же, есть вероятность перехода заболевания в хроническую форму. В такой форме воспалительный процесс в корешках будет непрерывным и закончится утратой чувствительности и потерей функциональности, атрофией мышечной массы.
Разновидности радикулопатии
В зависимости от расположения пораженного нерва выделяют несколько видов радикулита:
- Корешковый синдром шейного отдела позвоночника – возникает, как последствие грыжи, протрузии или дегенерации диска, остеоартрита, фораминального стеноза и прочих патологий. Проявляется непредвиденно.
- Корешковый синдром грудного отдела позвоночника – проявляется в районе грудной клетки. Причинами возникновения грудного радикулита есть дегенеративные трансформации, протрузии и грыжи дисков, остеоартит, остеофит, стеноз. Может быть последствием инфекционных болезней, переохлаждения, остеохондроза, травмы или резких движений.
- Корешковый синдром пояснично-крестцового отдела позвоночника – наиболее часто встречаемый случай заболевания. Может быть хроничным. Провоцируют радикулопатию этого отдела позвоночника, в большинстве случаев разрушительные процессы в связках и суставные поражения. Может быть следствием остеохондроза, грыжи и других заболеваний.
- Корешковый синдром поясничного отдела позвоночника — есть три вида поясничного радикулита: люмбаго, любоишелгия и ишиалгия. Причиной поясничной радикулопатии есть неправильное лечение, артрит, дегенеративные изменения позвонков, стеноз, компрессионный перелом, грыжа и протрузия дисков, спондилолистез.
- Cмешанный корешковый синдром.
Так же существует разделение болезни в зависимости от очага поражения:
- Дискогенная радикулопатия — последствие деформирования хрящевой ткани, наросшей на межпозвоночные диски, что ущемляет корешок. В процессе корешки воспаляются, причиняя сильную боль и дают отечность.
- Вертеброгенная радикулопатия – обязательно вторичное заболевание. Проявляется параллельно со стенозами, поражающими фораминальные отверстия, где проходят нервные корешки. Под воздействием разрушительных изменений, путь по которому двигаются корешки стает уже и они сдавливаются, что приводит к нарушению кровообращения и отечности.
- Смешанная радикулопатия.
Эта классификация заболевания дает возможность точно распределить основные особенности радикулопатии в каждого отдельного пациента.
Симптомы – на что нужно обратить внимание?
Клиническая картина радикулита совмещает в себе различные сочетания симптомов раздражений спинальных корешков и утраты его функциональности. Степень выраженности заболевания зависит от степени сдавления корешков и от индивидуальных особенностей строения корешков.
Есть несколько нюансов симптоматики при радикулите на которые стоит обратить внимание:
- Усиливающийся болевой синдром:
- — При движении — ходьба, смена положения тела, наклоны и повороты, подъем ноги.
- — От вибрации -кашля, смеха, поездки в транспорте.
- — При попытке надавить на пораженную область.
Радикулопатия пояснично-крестцового отдела позвоночника, проявляется такими особенностями:
- — Сочетание боли с явлениями парестезии (покалывания, жжение, онемение и т.д.).
- — Связь болевого признака с движениями.
- — Наличие участков мышечных уплотнений и сколиозных деформаций в области поясничного или пояснично-крестцового отдела.

На что нужно обратить внимание, для определения вида радикулита:
- Болевые ощущения возникают не в одном месте, а могут «блуждать» по всему телу. В зависимости от места возникновения боли, можно определить локализацию радикулита:
Радикулопатия шейного отдела позвоночника выражается следующими симптомами:
- — области затылка, лба и виска;
- — лопатках и плечах;
- — руках.
Симптомы при радикулопатии грудного отдела:
- — боли в область грудины, под левой лопаткой;
- — боли в спине.
Симптомы при радикулопатии поясничного и пояснично-крестцового отделов:
- — области поясницы и крестца;
- — ягодицах и пахе;
- — бедрах, голени стопы.
- Утрата чувствительности – частый симптом при корешковом синдроме, свидетельствующий о том, что дегенеративный процесс в нерве продолжается достаточно долго, и начался процесс отмирания.
- Дистрофия мышц еще один характерный симптом радикулита. И это знак того, что нерв уже на финальной стадии отмирания и мышцы не могут справляться с своей задачей, что приводит к нарушению гармонии движения.
Если у вас появились эти симптомы по одиночке или группой – обязательно нужно обратиться к врачу. Это поможет выявить болезнь в зачатке и не допустить осложнений.
Диагностика радикулопатии
Что бы лечение радикулита было эффективным, нужно не только поставить точный диагноз, а и определить первоисточник проблемы. Только после осмотра больного врачом, проанализировав результатов необходимых лабораторных исследований, и ознакомления с итогами рентгенографии (популярный и доступный метод) или МРТ (очень точный международный метод – показывает самый информативный и подробный результат).
Нужно помнить, что ставить диагноз, подтверждать его или опровергать, может только квалифицированный врач. И только после этого можно начинать лечение корешкового синдрома.
Лечение корешкового синдрома
Лечение радикулита требует серьезного, грамотного и правильно подобранного лечения. Для устранения заболевания не достаточно снять симптомы и устранить боль, необходимо вылечить и источник корешкового синдрома.
Лечение подбирается индивидуально и в зависимости от тяжести состояния больного и результатов исследований может варьироваться его сложность и способы:
- — консервативное лечение медикаментозными препаратами – обезболивающие, нестероидные препараты, препараты для снятия спазма, витаминами группы Д и т.д.
- — дополнительное лечение – ЛФК, рефлексотерапия, массаж и самомассаж, физиотерапия, лазеротерапия и т.д.
- — хирургическое вмешательство – применяется только в тяжелых случаях, когда лечение остальными способами не дает необходимого результата или состояние больного требует кардинальных мер.
Соблюдение постельного режима рекомендуется на протяжении всего курса лечения – это облегчает боль и снижает нагрузку на спину.
Ни в коем случае не нужно заниматься самолечением, все лечение, включая и способы народной медицины должно быть назначено и согласовано с специалистом.
Радикулопатия
Термин «радикулопатия» (дословно заболевание нерва) используется для обозначения корешкового синдрома, включающего в себя ряд симптомов, которые появляются вследствие поражения спинномозговых нервов обусловленными различными причинами: сдавление, воспаление, инфекционное поражение, нарушение кровоснабжения, изменение метаболизма и др. Он может проявляться болевыми ощущениями в самых разных областях человеческого тела, начиная с шеи и заканчивая верхними или нижними конечностями. Радикулопатия может возникнуть в любом отделе позвоночника — точно так же как и заболевание, её вызвавшее.
Пройти курс лечения данной симптоматики можно в Клинике боли ЦЭЛТ. Наши медики имеют богатый опыт работы в данном направлении и располагают целым рядом средств, которые помогут эффективно устранить её.
Наши врачи


Клинические проявления радикулопатии возникают как следствие целого ряда заболеваний, для которых характерно поражение нервов, корешков;
- остеохондроз;
- протрузия, проллапс или грыжа межпозвоночного диска;
- стеноз позвоночного канала;
- синдром грушевидной мышцы;
- спондилёз;
- травмы, сопровождающиеся смещением позвонков;
- остеоартрит.
- инфекционное поражение;
- нарушение кровоснабжения нерва, радикулоишемия;
- системные, аутоиммунные поражения нервной системы;
- токсические поражения нервной системы
- метаболические, гормональные нарушения;
- сахарный диабет, диабетическая нейро-, радикулопатия;
Дискогенная и ветеброгенная радикулопатия
Дискогенная радикулопатия считается наиболее распространённой и имеет целый ряд особенностей и характерных симптомов:
- истончение межпозвоночных дисков, которое в итоге приводит к образованию грыжи и сдавлению корешков нервов;
- раздражение и компрессия межпозвоночными дисками одного или сразу нескольких нервных корешков, которые могут находиться в разных отделах позвоночника.
Вертеброгенная радикулопатия является вторичной формой дискогенной и заключается в компрессии, создаваемой наростами, которые образовались вокруг нервных корешков; остеофиты, гипертрофия связок, капсул межпозвонковых суставов.
Клинические проявления
Клинические проявления радикулопатии напрямую зависят от того, в каком отделе позвоночника поражён нерв.
Шейная радикулопатия
Радикулопатия шейного отдела позвоночника характеризуется болевыми ощущениями от ярко выраженных интенсивных до чувства дискомфорта области шеи, лопатки, надплечья, плеча, предплечья, кисти руки и в пальцах кисти и моту носить характер истиной боли и чувства холода, жара, ползания мурашек, мозжения и др. качественных, часто субъективных характеристик в зависимости от вида заболевания. Они могут уменьшаются в состоянии покоя и усиливаются при попытках повернуть или наклонить голову. Их сопровождают следующие клинические проявления:
- болезненными ощущениями в руке самого разного характера;
- уменьшением силы в руке, кисти, пальцах:
- нарушением чувствительности болевой, температурной, вибрационной и др.;
- нарушением окраски кожных покровов руки покраснение, побледнение, образование пятен, местное повышение или понижение температуры кожи при вегетативной составляющей;
- кожными высыпаниями
- гипотрофией, похудением мышц руки;
- трофические нарушения изменения ногтей, язвы;
Грудная радикулопатия
Радикулопатия грудного отдела позвоночника характеризуется разной интенсивности острыми или хроническими болезненными ощущениями, носящими различные качественные и субъективные характеристики от острой пронзающей, невыносимой боли до ощущения дуновения ветра и зависит от вызывающего радикулопатию заболевания. Болезненные ощущения могут менять от положения тела, головы, движений, времени, суток, климатических феноменов, менструального цикла у женщин, психоэмоционального статуса и множества других причин которые может выяснить врач при тщательном сборе анамнеза. Помимо этого, объективно могут наблюдаются следующие клинические проявления:
- мышечная слабость рук и спины;
- нарушения чувствительности кожи спины, верхних конечностей, грудины, живота;
- отдышка, учащённое сердцебиение;
- повышенный тонус мышц с стороны поражённого нерва.
- нарушение окраски кожных покровов на теле;
- кожные высыпания на теле;
- гипотрофия, похудение мышц тела;
Поясничная радикулопатия
Для радикулопатии пояснично-крестцового отдела позвоночника характерны болевые феномены различного характера и интенсивности с распространением в ногу или ноги, может сопровождаться двигательными нарушениями в нижних конечностях в виде слабости, сенсорными расстройствами проявляющимися чувством онемения, жжения, похолодания, скованности в ногах. При радикулопатии возможно развитие трофических расстройств проявляющихся повышенной пигментацией кожи, выпадением волос на ногах, деформацией ногтевых пластинок на пальцах стоп, мацерация и образование язв; в редких случаях наблюдается дисфункции тазовых органов в виде нарушения мочеиспускания, дефекации, эрекции, эякуляции. При поясничной радикулопатии встречаются следующие симптомы.
- боль в ягодице, бедре, голени, стопе или в обеих нижних конечностях;
- развитие слабости, снижение силы в ноге или ногах;
- снижение или повышение чувствительности в ноге, ногах; в области промежности, ануса, наружных половых органов;
- нарушение функции тазовых органов: мочеиспускания, дефекации, расстройства в половой сфере;
- хромота.
Врачи Клиники боли, неврологи, мануальные терапевты, альгологии, нейрохирурги, травматологи-ортопеды ЦЭЛТа проведут необходимые диагностические исследования, на основе которых разработают план лечения. Следуя же последнему, больной избавится от боли, воспаления и мышечных спазмов и вернётся к обычному образу жизни!
Лечение радикулопатии L5-S1, защемления седалищного нерва
РАДИКУЛОПАТИЯ L5-S1 (защемление седалищного нерва)
Радикулопатия представляет собой заболевание периферической нервной системы из-за воспаления или защемления корешков спинного мозга позвоночника. Как правило, болезнь сопровождается сильной болью, снижением мышечной силы и расстройством чувствительности. Этой патологии подвержено практически все население планеты. Поэтому разговор о ней имеет первостепенную важность.
Радикулопатии разделяются на несколько видов на основании двух критериев. Первый – механизм возникновения, второй – местонахождение больного корешка.
Процесс развития патологии может идти по дискогенному или вертеброгенному типу:
— дискогенный – при котором межпозвоночный диск с нарушенной структурой способствует раздражению спинальных нервов.
— вертеброгенный – возникает как следствие сжимания корешка остеофитами – костными разрастаниями – или поврежденными телами позвонков.
Разновидность радикулопатии варьируется в зависимости от места локализации пораженных элементов позвоночного столба:
- Шейная от С1 до С7 (cervicalis)
- Грудная от Т1 до Т12 (thoracalis),
- Поясничная от L1 до L5 (lumbalis),
- Крестцовая от S1 до S5 (sacralis).
- Полирадикулопатия — то есть охватывающая несколько отделов позвоночника.
Уровень L5-S1 означает повреждение в зоне пятого поясничного и первого крестцового позвонков. При нарушении функционирования первого крестцового позвонка, пациента беспокоят болезненные ощущения в нижней части спины с отдачей в ногу. Отмечается затрудненное стояние на носках. Поражению обычно свойственна боль, распространяющаяся в области ягодицы, идущая по задней части ноги и доходящая до пальцев стопы. Больной при стоянии на пятке испытывает характерный болевой синдром.
Радикулопатия L5 — S1 описывает собой такое явление, как защемление седалищного нерва (Nervus ischiadicus) – одного из самых протяженных в организме человека, который составлен волокнами L4, L5, S1 позвонков. Начинаясь от пояснично-крестцового сплетения, он далее расходится по двум направлениям – большеберцовых и малоберцовых нервов. Отвечает за иннервацию нижних конечностей и при защемлении и приводит к ограничению их движения.
Чаще других заболеванию подвержены рабочие, связанные с тяжелым физическим трудом, а также лица, постоянно пребывающие в сырости или воде (землекопы, водопроводчики).
ДИАГНОСТИКА
Первоначальное медицинское заключение врач ставит на основании симптомов, изложенных больным, анализирует выраженность признаков и частоту их наиболее яркого проявления. После визуального осмотра специалистом обычно рекомендуются следующие исследовательские методы:
- рентгенография – в целях изучения костных деформаций и обнаружения дегенеративных изменений в виде снижения высоты межпозвонкового пространства и остеофитов;
- магнитно-резонансная томография – для определения состояния спинномозгового мозга и конского хвоста, область межпозвонкового отверстия, мягких структур, в частности, хрящевой ткани, локализацию и размер грыжи диска;
- электронейромиография – для анализа функционирования мышечных волокон. Именно этот способ особо важен в дифференциальной диагностике неврогенных и первично-мышечных болезней и при планировании оперативного вмешательства;
- игольчатая электромиография – для выявления степени поражения нерва и состояния корешков спинного мозга.
Иногда возникает необходимость обращения к эндокринологу или инфекционисту. И, конечно же, стоит дифференцировать патологию с заболеваниями гастроэнтерологического профиля, кардиологического (для исключения стенокардии), онкологического или урологического (из-за схожести проявлений с почечной коликой), а также с болезнью Рота, кокситом, перемежающейся хромотой.
ЭТИОЛОГИЯ
Первая, наиболее частая причина защемления седалищного нерва – грыжа межпозвоночного диска в поясничном отделе. Кроме того, диагноз “радикулопатия L5 — S1” может быть вызван следующими факторами:
- Острые и хронические инфекции;
- Интоксикации;
- Переохлаждения;
- Травмы;
- Врожденные аномалии позвоночника;
- Приобретенные дефекты позвоночного столба: спондилиты, спондилез, спондилолистез, спондилоартрит, спондилоартроз;
- Синдром грушевидной мышцы;
- Новообразования позвоночника.
СИМПТОМАТИКА
Для заболевания характерны жгучие и ноющие боли в задней части бедра, со временем переходящие в область голени и стопы. Начало болевого синдрома острое, с усугублением при поднятии тяжестей и резком повороте туловища. Больной порой чувствует онемение и ползание “мурашек”. Болевой синдром усиливается при ходьбе или сидении на жесткой поверхности. Характерно, что при положении стоя человек опирается на здоровую ногу, держа поврежденную в вынужденном согнутом положении. При осмотре болезненные ощущения возникают при надавливании на точки между L5 и S1 позвонками.
Диагноз подтверждают следующие симптомы:
- Ласега – человек не в состоянии медленно поднять ногу распрямленной. При поражении корешков L 5 и S1 появляется резкая боль в момент достижения угла 30-40 градусов, исчезая при сгибании ноги в коленном и тазобедренном суставах;
- Леррея (симптом посадки) –заболевание не позволяет больному сесть с выпрямленными конечностями;
- Сикара – усиление болевого синдрома по ходу малоберцового нерва при движении стопы;
- Турина – боль в икроножной мышце при сгибании большого пальца ноги;
- проба Венгерова – напряжение мышц живота при поднятии разогнутой ноги вверх из положения лежа.
При затяжном течении болезни отмечается анталгическое искривление позвоночника в сторону, не подверженную патологии.
В случае игнорирования заболевания, либо небрежного отношения к комплексности лечебных мер радикулопатия L5-S1 может перейти в хронический радикулит с ярко выраженным болевыми ощущениями, и даже привести к параличу нижних конечностей.
Терапия радикулопатии L5 — S1 – защемления седалищного нерва.
Мы считаем, что лечить нужно не «остеохондроз» (рентгенологические изменения), а болевой синдром и ограничения подвижности.
Методы лечения болей:
- медикаментозное купирование нестероидными противовоспалительными препаратами. В случае их не переносимости применяются простые аналгетики или комбинации анальгетиков и НПВС;
- воздействие на миофасциальную (мышечно-тоническую) составляющую боли: использование миорелаксантов, медиакаментозные блокады триггерных и болевых точек , массаж и расслабление спазмированных мышц;
- действие на вертеброгенную причину – при помощи рефлексотерапии, фармакопунктуры, мануальной терапии. При фасеточном синдроме паравертебрально проводится двусторонняя блокада фасеточных суставов. Вышеперечисленные способы необходимо сочетать с физиотерапией (электрофорез с препаратами, фонофорез с гидрокортизоном и лазеротерапия).
В том случае, если боль уже носит постоянный характер, основная цель состоит не столько в её купировании, сколько в постепенном улучшении двигательных возможностей пациента.
Поскольку дегенеративные изменения в хрящах дисков и суставных поверхностей межпозвонковых суставов могут быть одним из факторов, способствующих переходу вертеброгенного болевого синдрома в хроническую форму, мы применяем хондропротекторы, улучшающие метаболизм хрящевой ткани и повышающие ее сопротивляемость, для этого целесообразно использование алфлутопа (вводится внутримышечно или паравертебрально).
Корешковый синдром или радикулопатия: что это такое
Отклонение в работе периферической нервной системы, связанное с поражениями спинномозговых нервных корешков, именуется радикулитом. Уточняем, что радикулопатия – это такой клинический симптомокомплекс, который проявляется в результате неврологических нарушений. Попросту говоря, радикулит, радикулопатия, корешковый синдром – определения одного и того же болезненного состояния.
Патология характеризуется моторными расстройствами, болевыми ощущениями, потерей чувствительности в области поражения. Часто переходит в хроническую форму с повторяющимися обострениями.

Самая распространенная причина неврологических проявлений -дегенеративно-дистрофические изменения межпозвоночных дисков. В результате деформаций образуются протрузии – выпячивания фиброзно-хрящевого образования, которые со временем перерастают в грыжи , остеохондроз. Отклонение от нормального положения изношенных элементов (смещение диска) оказывает раздражающее действие на спинномозговые корешки и ганглии (нервные узлы).
В свою очередь на зарождение корешкового синдрома оказывают влияние заболевания, сопровождающиеся кистозным образованием, костным разрастание, искривлением позвоночника, уменьшением плотности костной ткани.
В качестве провокаторов воспалительных процессов в позвоночном столбе также рассматривают:
-
врожденные аномалии; переохлаждения; травматические и инфекционные поражения; интоксикации; нейровирусные заболевания; опухолевые новообразования.
Гемодинамические расстройства развиваются на фоне врожденной, либо приобретенной функциональной нестабильности костно-связочных и нервно –мышечных структур.
В зависимости от этиологического фактора радикулопатию подразделяют на вертеброгенную, дискогенную, спондилогенную, компрессионную.
Виды и симптоматика
Корешковый синдром может локализоваться на любом уровне.
Исходя из этого различают:
-
верхнюю шейную, шейно-плечевую, грудную, пояснично-крестцовую радикулопатию.
Главный симптом, которым заявляет о себе радикулит – болевой синдром. Начальные проявления похожи на «прострелы». Выраженность боли обуславливается характерной особенностью тканей, спровоцировавших раздражение. На соприкосновение с остеофитами , дисками и другими плотными материями нервные окончания реагируют пронзительно остро. При контакте с мышечными тканями и связками динамика болезненности ослаблена.

Постепенно ощущения дополняются потерей чувствительности в области поражения, парестезиями, покалыванием. Состояние усугубляется слабостью мышц и снижением глубокого рефлекса, вплоть до паралича. Отмечается потоотделение, сухость и истончение кожного покрова нижних конечностей.
Радикулопатия, обязанная своим происхождением инфекционному процессу сопровождается классическими симптомами – температура, озноб.
Шейный отдел
Локализуясь в области шейного отдела, боль проявляется с одной стороны, заставляя принимать вынужденное положение головы. При любых движениях, а также кашле, чихании – болезненность возрастает. Отмечаются случаи нарушения слуха, головокружения, ощущения утраты равновесия. При сильной компрессии нервных корешков боль иррадиирует в руку, обостряется в ночное время суток, заставляет больного забыть о сне.
Грудной отдел
Корешковый синдром в грудном отделе обуславливается приступообразной болью по ходу расположения межреберных нервных отростков. Даже глубокий вдох способен вызвать болевой приступ. Неврологические нарушения имеют признаки заболевания легких или спондилокоронарного синдрома, который обнаруживается в виде сердечной боли при двигательной активности.
Пояснично-крестцовый отдел
Пояснично-крестцовая радикулопатия характеризуется несколькими типами течения.
Люмбаго . Неожиданная резкая боль в области поясницы при неловких движениях или переохлаждениях. Ограниченная подвижность поясничного отдела, повышенный тонус мышечных тканей. Контактное обследование сопровождается болезненностью. Ярко выраженные болевые ощущения лишают возможности стоять, ходить.
Люмбалгия – локальные болезненные отклонения поясничного отдела позвоночника хронического, либо подострого характера. Отличаются непостоянством – появляются внезапно или нарастают постепенно с кратковременными или длительными приступами.

Люмбоишиалгия. Болевой синдром сосредотачивается по ходу седалищного нерва. Зарождаясь в области поясницы распространяется на одну или обе конечности.
Диагностирование
Диагностикой, лечением и дальнейшим наблюдением больного занимается врач–невролог.
После развернутого статистического исследования назначаются лабораторные и аппаратная процедуры:
-
забор крови для общего и биохимического анализа – результат зависит от причины развития радикулопатии; забор цереброспинальной жидкости – регистрирует отклонение от рН здорового ликвора при норме 7,28-7,32; обзорная рентгенограмма – с высокой вероятностью определяет остеохондроз, исключает наличие опухолей и переломов; миелография – с помощью контрастного вещества различает место и положение деформированного фиброзно-хрящевого образования и отличает от опухоли; КТ – послойно визуализирует тканевые срезы, фрагментальные части выпавшего межпозвоночного диска, оценивает степень сжатия корешков; МРТ – самый информативный метод, фиксирующий дегенеративно-дистрофические изменения и патологические разрастания в хрящевой, костной, и мягкой ткани.

Цель мероприятий – определить причину, степень компрессии, дифференцировать радикулит от симптоматически похожих патологий. По результатам назначают консультацию нейрохирурга.
Лечебные мероприятия
Острый процесс требует госпитализации пациента и иммобилизации позвоночного столба (ровная жесткая постель).
В комплекс медикаментозной терапии включают:
-
нестероидные противовоспалительные препараты и анальгетики – уменьшают выраженность воспалительного процесса, купируют болевой синдром; диуретические средства – устраняют отек, за счет чего ослабляют сдавление корешков, предпочтение отдается калийсберегающим веществам (ацетазоламид); миорелаксанты – снимают защитное напряжение мышечных тканей; венотонизирующие средства – улучшают гемоциркуляцию в позвоночном канале, включают в лечение при дискогенной радикулопатии (троксевазин, венорутон); глюкокортикоиды (гормональные препараты) – назначаются при безрезультативности нестероидных средств; синтетические витамины (группа В) – стабилизируют передачу нервных импульсов; разогревающие мази, гели, кремы – не устраняют причину, но благодаря отвлекающему действию уменьшают боль (см. Фастум гель ).

При тяжелом течении радикулита применяют блокады фасеточных суставов и эпидуральные, внутрикостные, корешковые блокады с локальной доставкой гидрокортизона с витамином В12, а также внутривенное введение композиции эуфиллина, димедрола, реланиума. Инфекционное происхождение патологии требует назначения антибактериальных средств широкого спектра действия.
Физиотерапевтическое лечение
В подострых и хронических стадиях в группу лечебных мероприятий включают физиотерапевтические процедуры:
-
иглоукалывание; электролечение; бальнеотерапию; гирудотерапию; мануальную терапию; массаж; ЛФК.
Отмечается эффективность вытяжения позвоночника. Метод позволяет устранить незначительное смещение диска, тем самым ослабить компрессию нервного корешка и мышечный спазм.
При радикулите в хронической форме с частыми рецидивами рекомендуется регулярное санаторно-курортное лечение.
Радикальные меры
Длительный болевой синдром (3 – 4 месяца), не поддающийся консервативному лечению дает основание к проведению операции. Цель хирургического вмешательства – устранение этиологического фактора, спровоцировавшего развитие корешкового синдрома. В большинстве случаев это удаление деформированных дисков и костных разрастаний. При обнаружении нестабильности костно-мышечного аппарата, позвоночный столб укрепляют титановыми элементами.

Последствия
Повреждение спинномозговых нервных корешков и ганглий при смещении ядра межпозвоночного диска может спровоцировать сильное сдавление, а иногда и закупорку корешково-медуллярных артерий и корешковых вен. В результате острого нарушения спинального кровообращения развивается спинальный инсульт. Опасность патологии – утрата чувствительных и двигательных способностей, а значит невозможность самостоятельного жизнеобеспечения (инвалидность).
Дискогенная радикулопатия пояснично-крестцового отдела позвоночника
Комплекс симптомов, появляющихся при раздражении или сдавливании пучка нервных волокон, идущих от спинного мозга к конечностям – это тяжелая патология, спровоцированная грыжей межпозвоночного диска.
Радикулопатия , что это такое?
История болезни каждого, кто подвержен болям от радилукопатии в шее или пояснице, содержит перечень многочисленных сбоев в работе систем и органов, которые в совокупности своей привели к появлению тяжелых поражений позвоночника. Возраст, гиподинамия, нарушения обмена веществ, повлекшие за собой расстройства важнейших органов и систем, травмы и переохлаждения, слабость иммунной системы – все это приводит к системным нарушениям нормальной работы организма.
Раздражение или сдавливание корешков спинного мозга, которое называют термином радикулит, всего лишь внешние симптомы других заболеваний, остеохондроза или грыжи межпозвонкового диска, ставшей его прямым следствием. Разнообразие основных причин (от травм позвоночника и заболеваний внутренних органов до опухолей периферической нервной системы) – свидетельство несамостоятельности радикулопатии, невозможности ее лечения, как отдельно взятого заболевания.
Традиционно радикулопатией называют комплекс симптомов, возникающих при поражении пучка нервных волокон, что для неспециалиста и является названием болезни.
Причины дискогенной радикулопатии
Болевые ощущения при радикулопатии вызваны не только очевидными основаниям, которые можно диагностировать, но и целым комплексом нарушений в организме, при котором возникают нарушения в работе систем и органов (обмена веществ, эндокринной системы, пищеварения, кровообращения), приводящих к появлению заболеваний позвоночника и его тяжелых патологий. Дискогенная радикулопатия обычно связывается с дегенеративно-дистрофическими изменениями межпозвоночного диска, но причины радикулита могут быть различными.
Основной причиной любой радикулопатии считается остеохондроз позвоночника, прямым следствием которого является протрузия или грыжа межпозвонкового диска. Поводом к появлению остеохондроза становится целый ряд объективных причин, в том числе:
- нарушения обмена веществ и минерально-витаминного баланса,
- дегенеративно-дистрофические процессы в связочном аппарате и дисках, как следствие нарушений,
- сопутствующие факторы (физические нагрузки, гиподинамия, переохлаждения),
- сосудистые патологии,
- генетическая неполноценность позвоночника в приспособленности к вертикальному положению.
Все это в совокупности приводит к остеохондрозу, слабости мышц, костным патологиям, результатом чего становятся деструктивные процессы в межпозвоночных дисках, принимающих на себя роль природного амортизатора при нагрузке на позвоночник.
Отсутствие прежних свойств позвонков становится причиной протрузии, а затем и межпозвоночной грыжи. Данное заболевание, в основном, и есть следствие протрузии диска или его грыжи.
Симптомы патологии
Основным симптомом двух видов радикулита является боль, иногда настолько сильная, что пациенты не могут ни работать, ни спать. Чаще всего, именно нестерпимая боль становится предпосылкой обращения за врачебной помощью, что хуже всего – после того, как перепробованы все доморощенные средства для ее снятия, которые в этом случае не приносят практически никакого результата.
Радикулопатия к этому времени приобретает дополнительные симптомы, характерные для места локализации, так что врачу обычно не составляет труда определить, в каком именно месте произошло защемление.
Виды заболевания
Существуют две основные формы радикулита – дискогенный и вертеброгенный. Различие этих форм состоит в зоне поражения. При вертеброгенном поражается позвонок, при дискогенном – межпозвоночный диск.
Вертеброгенный радикулит всегда является вторичным поражением на фоне уже сформированного стеноза фораминального отверстия, через которое проходят спинномозговые корешки. Такое состояние всегда более тяжелое, чем при дискогенном, где симптом заболевания – результат деформации хрящевой ткани межпозвоночного диска.
Вопреки распространенному мнению, локализация болевых симптомов радикулита не всегда располагается в пояснично-крестцовом отделе, термин радикулопатия (радикулит) применяется для обозначения вида тяжелого заболевания, возникающего в результате сдавливания спинномозгового корешка или его раздражения.
Поражение может касаться одного или нескольких пучков нервных волокон, отходящих от позвоночника, располагаться в любом из его отделов, быть вызвано комплексом причин. Его суть – сильнейший болевой синдром, вызывающий временную нетрудоспособность человека.
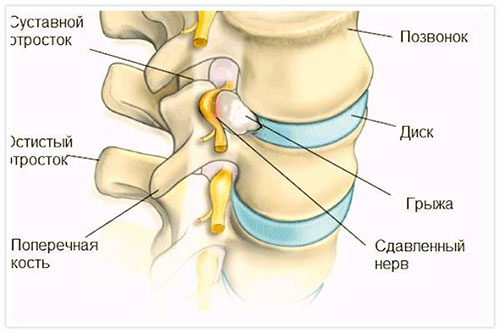
Ущемление нервных волокон при дискогенном радикулите сопровождается воспалительным процессом и отечностью тканей, в то время как вертеброгенный является ущемлением в мелком отверстии, которое патологически сужено. В зависимости от того, в каком отделе позвоночника раздражаются нервы при дегенеративной болезни позвонка, дискогенная радикулопатия, как и вертеброгенная, носит название шейной, грудной или пояснично-крестцовой.
Шейный радикулит
Характеризуется болями в шее, которые усиливаются при резких движениях. Усиление болевого симптома отмечается в утреннее время, и часто списывается на неудобное положение во сне или результат сквозняка. В запущенном состоянии, без соответствующего лечения, шейный радикулит способен давать обманную симптоматику, которую принимают за инфаркт миокарда.
Грудная радикулопатия
Радикулит грудного отдела сопровождается опоясывающей болью с локализацией за грудиной или в районе нижних ребер. По симптоматике он очень похож на стенокардию. Грудная радикулопатия распространена не так часто, как шейная или поясничная.
Результатом запущенных радикулопатий могут стать шаркающая походка, деформирование позвоночного столба, лордозы и кифозы, наклоны в сторону поражения, нарушения кровообращения, парестезии и параплегии, значительное понижение мышечного тонуса, ослабление мышц.
Пояснично-крестцовый радикулит
Традиционное заблуждение о преимущественной локализации радикулита в пояснично-крестцовой области основано на том, что он переходит в приобретенную форму в запущенном состоянии. Периодически повторяющиеся приступы сопровождаются болями не только в пояснице, но и в ягодицах и нижних конечностях. При дискогенной радикулопатии нестерпимая боль может не стихать в течение долгих мучительных часов. Радикулопатия L5 встречается чаще других, потому что именно на крестце сосредоточена вся нагрузка от веса тела.
При повреждении L4, L5, S1 часто встречается такое явление, как имитирующие боли. В этом случае болевая симптоматика напоминает аппендицит, перитонит, синдром раздраженного кишечника, почечную колику, почечную недостаточность.
Повреждение S1 сравнивают по болевым ощущениям с выстрелом в спину, отчего болевой синдром и получил название «прострел». Повреждение позвонка S1 сочетает два очень сильных болевых синдрома – люмбаго и ишиаса, с сопутствующей опоясывающей болезненностью, которая усиливается не только при движении, но и при пальпации. При этой патологии распространена иннервация опоясывающего характера, судороги мышц передней стенки живота, изменение цвета кожных покровов.
Методы лечения
Хирургическое лечение радикулита применяется не часто. В большинстве случаев, его лечат при помощи традиционных методов терапии. Техника лечения радикулита давно разработана, и при своевременном обращении дает хорошие результаты.
Медикаментозная терапия заключается в приеме препаратов противовоспалительного ряда, которые при этой патологии оптимально использовать в форме инъекций. Противоотечные препараты точечного действия снимают отек, который является дополнительным фактором усиления болевого синдрома.
К сожалению, радикулопатиию многие больные пытаются лечить самостоятельно и тем самым заболевание может перейти в запущенную форму. Для успешного лечения важно вовремя обратиться к врачу.
Выздоровления можно добиться быстрее, если точно установлен диагноз. При четко установленной причине радикулопатии возможно направленное устранение причины, ставшей непосредственным провокатором приступа.
Консервативная терапия данного заболевания основана, кроме медикаментозной, на комплексе физиотерапевтических процедур, лечебной гимнастике, иммобилизации поврежденного отдела, мануальной терапии, растираниях, растяжке позвоночника, иглоукалывании, использовании специальных пластырей.
Существуют и проверенные методы народной медицины, которые нельзя применять в качестве самостоятельного метода лечения, но можно использовать, как составную часть традиционного комплексного метода.
Дискогенный радикулит — что это такое, симптомы и лечение
В основном данной патологией страдают люди среднего и пожилого возраста. Но в последнее время появилась тенденция к увеличению заболеваемости и среди молодых людей. Такой радикулит приводит к нарушению функционирования позвоночника, повреждению связок и формированию грыжи.
В конечном итоге этот процесс способствует возникновению тяжелых осложнений. Поэтому важно вовремя поставить диагноз и пройти лечение.
Причины и виды
Радикулопатия делится на дискогенную и вертеброгенную.
Дискогенная формируется вследствие:
- остеохондроза;
- травмирования позвоночника;
- наличия опухолей в области позвоночного столба;
- малоподвижного образа жизни;
- переохлаждения;
- инфекции;
- тяжелой физической нагрузки;
- нарушения осанки;
- гормональных нарушений;
- врожденных аномалий позвоночника;
- оперативных вмешательств на позвоночнике.
Вертеброгенная радикулопатия выступает как осложнение дискогенной. Нервные волокна в этом случае сдавливаются наростами костной ткани.
Кроме того, при данной форме радикулита формируется отечность вследствие нарушения кровообращения и доставки питательных веществ к тканям. Вертеброгенный вариант заболевания является исходом возрастных изменений.
Дискогенный радикулит может возникнуть в любом из трех частей позвоночника. Симптоматика при этом будет различаться.
Если патология возникла в шейном отделе позвоночника, то человек жалуется на болезненность, которая усиливается при чихании и кашле. Болевой синдром, нередко, появляется ночью, если шея находится в неудобном положении.
Кроме боли, пациент может жаловаться на:
- головокружение;
- головную боль;
- тошноту;
- нарушение чувствительности в области шеи, головы и плечевого пояса;
- слабость мышц рук;
- вынужденное положение головы.
Дискогенный радикулит грудного отдела характеризуется развитием болевого синдрома, напоминающего боль во внутренних органах. Пациент может подумать, что у него заболела печень, желудок или поджелудочная железа.
Чтобы дифференцировать болезненность, вызванную радикулитом, от дискомфорта другого генеза, необходимо сесть на стул и повернуть тело. Усиление боли свидетельствует о радикулопатии.
Иногда встречаются и такие симптомы:
- слабость мышц спины и рук;
- нарушение чувствительности в области спины, рук, живота, груди. Чувство онемения, покалывания;
- метеоризм;
- тахикардия;
- одышка.
Дискогенная радикулопатия пояснично-крестцового отдела позвоночника возникает наиболее часто. Это можно объяснить тем, что именно на данный отдел позвоночного столба действует наибольшая нагрузка.
Дискогенный пояснично-крестцовый радикулит бывает трех видов:
- Люмбаго— наблюдается при чрезмерном напряжении поясничных мышц, переохлаждении.
- Ишиалгия — болезненность распространяется на тазобедренную область, затем переходит ниже. Болевой синдром в данном случае похож на удар током. Больной не может сидеть, наклоняться, поворачиваться, характерны проблемы со сном. Такие изменения возникают вследствие защемления нервных волокон пояснично-крестцового сплетения.
- Люмбоишиалгия — болевой синдром распространяется с поясничной области на заднюю поверхность бедра. Пациент находится в вынужденном положении.

Для защемления волокон пояснично-крестцового сплетения, помимо боли, характерны признаки:
- слабость мышц нижних конечностей. Больной передвигается с трудом;
- снижение чувствительности в области ног и поясницы;
- болезненность при мочеиспускании и дефекации;
- болевой синдром при пальпации позвоночника;
- ощущение дискомфорта в нижней части живота;
- импотенция у мужчин или укороченный половой акт;
- нарушение походки (хромота).
Какой врач лечит дискогенный радикулит?
При возникновении симптомов дискогенной радикулопатии следует обратиться к неврологу.
Диагностика
Как поставить диагноз дискогенного радикулита? Для этого врач анализирует жалобы и собирает анамнез, проводит внешний осмотр, пальпирует и перкутирует позвоночный столб.
Подтвердить диагноз помогают следующие инструментальные методы:
- рентгенография позвоночника;
- люмбальная пункция для диагностики содержания белка;
- УЗИ и спондилограмма, чтобы исключить разрушение позвонков;
- МРТ позвоночника;
- КТ позвоночника.
Лечение дискогенного радикулита проводят консервативным путем. В тяжелых случаях возможно оперативное лечение.
Медикаментозная терапия включает:
- НПВС — Диклофенак, Ибупрофен, Кеторол, Мовалис, Ортофен;
- миорелаксанты — Сирдалуд, Мидокалм;
- анальгетики (Анальгин, Баралгин);
- возможно применение новокаиновой блокады;
- витамины группы В;
- растирания;
После купирования болевого синдрома могут быть назначены:
- вытяжение позвоночника;
- массаж;
- физиотерапия;
- мануальная терапия;
- ЛФК;
- иглоукалывание.
Для эффективного лечения следует соблюдать постельный режим и избегать физических нагрузок. Все препараты необходимо вводить внутримышечно. Лечебная гимнастика выполняется только под присмотром специалиста. Самостоятельно заниматься запрещено.
Если медикаментозная терапия не принесла результата в течение 3 месяцев, возможно лечение при помощи оперативного вмешательства. Суть операции заключается в удалении выпирающих хрящевых структур.
Осложнения

Самым тяжелым осложнением радикулита является паралич нижних конечностей. Также возможно развитие воспаления или инфаркта спинного мозга.
Дискогенная радикулопатия — заболевание, проявляющееся различными признаками. Симптомы зависят от уровня защемления нервных волокон. Диагностика складывается из сбора анамнеза и жалоб, осмотра и инструментальных методов исследования.
Консервативное лечение включает в себя назначение медикаментозной терапии, физиотерапии, массажа и гимнастики. При отсутствии эффекта показано хирургическое вмешательство. Радикулит может привести к параличу нижних конечностей, поэтому важно вовремя диагностировать болезнь и соблюдать все рекомендации специалиста.
Дискогенная радикулопатия может вызвать паралич нижних конечностей
 Частые боли в спине, характерные прострелы, а также частичная или полная обездвиженность могут быть обусловлены рядом проблем, связанных с видоизменениями позвоночного столба, позвонков и межпозвоночных дисков.
Частые боли в спине, характерные прострелы, а также частичная или полная обездвиженность могут быть обусловлены рядом проблем, связанных с видоизменениями позвоночного столба, позвонков и межпозвоночных дисков.
Зачастую причинами такого проявления болевого синдрома являются ущемление нервных корешков и происходящие дегенеративные изменения в межпозвоночных дисках.
По локализации и симптомам специалист может диагностировать радикулопатию – называемую в народе радикулитом. В чем опасность возникновения этого заболевания и возможна ли профилактика?
В чем суть синдрома?
Радикулопатией называют патологию нервных корешков позвоночника, берущих свое начало от спинномозговых нервов. Нервные корешки могут быть ущемлены, что приводит к их воспалению и повреждению.
Причины в ущемлении кроются в дегенеративных процессах межпозвоночных дисков, которые с возрастом человека утрачивают свои первоначальные свойства.
В результате происходит снижение амортизационных и эластичных свойств, износ внешнего кольца и уменьшение высоты между позвонками.
Все эти процессы провоцируют ущемление и доставляют больному боли и страдания.
Этиология болезни
На сегодняшний день учеными выявлены только две основные причины проявления описанных болевых симптомов. Так, к возникновению радикулопатии могут привести травмы позвоночника и наличие остеохондроза.
Остеохондроз представляет собой заболевание, характеризующееся возрастными изменениями дистрофии межпозвоночного диска. Но  из-за современного ритма жизни стали учащаться случаи возникновения заболевания и у молодых людей.
из-за современного ритма жизни стали учащаться случаи возникновения заболевания и у молодых людей.
Это связано с долгим статичным положением, в результате которого происходит давление и сдавливание межпозвоночных дисков.
В запущенных случаях происходят утраты первоначальных функций сегментов позвоночника, повреждение связок, развитие остеофитов и выпячивание диска.
Классификация болезни
Представленное заболевание имеет свою классификацию и подразделяется на разновидности.
К часто встречающемуся виду относится дискогенная радикулопатия, характеризующаяся рядом особенностей и имеющая отличительные симптомы:
- Во-первых, здесь наблюдается истончение межпозвоночных дисков, что приводит к выпячиванию сегмента и его фиброзного кольца. В процессе дегенеративных изменений гелеобразное ядро диска выпячивается наружу – образуется грыжа.
- Во-вторых, межпозвоночные диски раздражают, а затем ущемляют нервные спинномозговые окончания. Диски поражают один или несколько корешков, которые могут быть расположены в разных отделах позвоночника.
Вертеброгенная радикулопатия представляет собой вторичную форму проявления дискогенной разновидности. Если в первом случае происходили изменения и нарастания своеобразных «стенок» около нервных корешков, то теперь эти наросты начинают оказывать давление.
Зачастую причина дальнейшего сдавливания обусловлена возрастными изменениями. В процессе происходит нарушение кровоснабжения отростков, впоследствии которого возникает отек.
Нарушение нервного импульса в локтевом суставе или синдром кубитального канала. Все об этом синдроме вы можете узнать в нашем материале.
Причины проявления
К причинам относятся:
- малоподвижность в течение длительного времени, например, водители или офисные работники своей деятельностью провоцируют ослабление мышечного каркаса;
- гормональные и прочие нарушения;
- изменения, относящиеся к возрастному истощению;

- хроническое воспаление;
- неправильная осанка, вследствие чего представленное заболевание может проявиться и у школьников;
- травмы или перенесенные операции, спровоцировавшие запуск дегенеративного процесса;
- врожденные аномалии позвоночного столба;
- частые и продолжительные физические нагрузки.
Симптомы в зависимости от локализации
Дискогенная радикулопатия, как уже было оговорено, может проявиться в любом отделе позвоночника.
Он подразделяется на три основных отдела, где в зависимости от локализации ущемления корешков наблюдаются свои определенные симптомы.
Шейный отдел позвоночника
К первым признакам возникновения заболевания относятся боли в шее и вынужденное положение головы, поскольку попытки изменить его вызывают у человека сильную боль.
Болевые ощущения усиливаются во время кашля или при чихании. Также замечается проявление сильных болевых ощущений по утрам, что зачастую списывается на неудобное положение во сне.
Если не начать лечение на первоначальном этапе, после образования грыжи, человек будет жаловаться на сильные боли в руке и груди, что нередко принимается за инфаркт миокарда.
Грудной отдел позвоночника
Поскольку нервные корешки соединены тканью с внутренними органами брюшной полости, при их сдавливании будет ощущаться болевой синдром, напоминающий спазм желудка, заболевания поджелудочной железы, селезенки или печени.
Чтобы определить у себя причину проявления такого дискомфорта, проведите своеобразное тестирование. Смените положение, или сидя прямо на стуле, не ощущая боли, поверните туловище.
Если причина кроется в дискогенной радикулопатии, при повороте вы почувствуете боль.
Пояснично-крестцовый отдел позвоночника
 Поясничный отдел принимает на себя всю нагрузку, поэтому дискогенная радикулопатия чаще локализуется именно на уровне L5–S1 пояснично–крестцового отдела позвоночника.
Поясничный отдел принимает на себя всю нагрузку, поэтому дискогенная радикулопатия чаще локализуется именно на уровне L5–S1 пояснично–крестцового отдела позвоночника.
Сильные боли могут смениться прострелом, влекущим за собой обездвиженность ног или всего тела.
Также отмечаются болевые ощущения в области седалищного нерва, который распространяется в ягодичной области, по внутренней и задней стороне бедра.
Диагностические методики
При первых же симптомах человеку следует обратиться к врачу, который назначит соответствующее обследование для выявления причины болевых ощущений.
Здесь могут быть назначены рентгенологическое исследование, люмбальные пункции или МРТ. Все зависит от степени проявления симптомов и локализации болевых ощущений.
Какие методы лечения используют?
После того как выявлена дискогенная радикулопатия специалисты применяют способы лечения для устранения болевого синдрома и воспаления для снижения мышечного спазма и нормализации кровообращения.
Здесь используют консервативные методы лечения в виде приема обезболивающих и противовоспалительных препаратов.
При тяжелом ходе лечения больного госпитализируют и обеспечивают ему неподвижность и уменьшение нагрузки на позвоночный  столб. В этом случае ввод лекарственных препаратов проводят внутримышечно (иногда применяют блокаторы боли).
столб. В этом случае ввод лекарственных препаратов проводят внутримышечно (иногда применяют блокаторы боли).
В качестве восстановления былой подвижности применяют следующие способы:
- массаж – позволяет снять спазм и нормализует кровообращение, рекомендуется проводить регулярно в качестве профилактики;
- для восстановления нервных импульсов назначают сеансы иглоукалывания;
- лечебная физкультура под руководством специалиста, где выполняются упражнения для перераспределения вектора нагрузок, способного уменьшить ущемление нервного корешка.
Если болезнь не поддается лечению и имеется межпозвоночная грыжа, прибегают к оперативному вмешательству, где происходит удаление выпяченного диска.
Опасности, которые таит в себе процесс
Болезнь следует лечить незамедлительно, потому как дальнейшие дегенеративные процессы могут привести к инвалидности в случае полного выпадения нижней части поясничного отдела.
Кроме того, несвоевременное вмешательство приводит к образованию хронического радикулита, где любое неудачное движение спровоцирует новый приступ.
Также во время хронической формы заболевания будут опасны переохлаждения, подъем тяжестей инфекция и даже нервный стресс.
Профилактика
 В качестве профилактики специалисты советуют беречь себя от переохлаждения, ударов и прочих воздействий на позвоночный столб.
В качестве профилактики специалисты советуют беречь себя от переохлаждения, ударов и прочих воздействий на позвоночный столб.
Если ваша рабочая деятельность связана с длительным нахождением в одном положении, компенсируйте его регулярными занятиями в спортзале и периодически проводите простую гимнастику в перерывах рабочего дня.
Синдром все чаще проявляется у молодых людей, поэтому родители должны позаботиться о здоровье своего ребенка и следить за его осанкой.
И взрослые, и дети должны делать утреннюю зарядку и вести активный и здоровый образ жизни, исключая вредные привычки и употребления «бесполезных» продуктов.
Дискогенная радикулопатия пояснично-крестцового отдела позвоночника
Дискогенная радикулопатия – одно из самых тяжёлых отклонений шейного и поясничного отделов из всех существующих вертеброгенных болевых синдромов. Данное заболевание приводит к формированию грыжи межпозвоночных дисков L5 S1. Главными симптомами возникновения радикулопатии является резкая, долго непроходящая боль, ограничивающая больного в движениях.

В зону риска попадают люди, чья трудовая деятельность связана с продолжительной работой стоя либо с приподнятыми руками выше плечевого пояса. К вспомогательным факторам развития заболевания относят врождённые отклонения развития позвоночника, нарушение обменных процессов, травмирование спины и курение.
Термин радикулопатия в медицине
Распространённое слово в неврологии, дискогенная радикулопатия обозначает симптоматику связанную с травмированием либо защемлением корешков спинномозговых нервных окончаний. При тщательном диагнозе не редко выявляют несколько повреждённых корешков. Признаки выражаются в появление пронзительной боли в спине, совместно с вялостью мышц, коликами и возникновением онемения в зонах иннервации конечностей человека.
Корешковый синдром заболевания проявляется болезненными ощущениями во многих участках тела. Боль пронизывает шейный отдел, поясницу, ноги, руки и отдельные органы. Иногда она появляется в области расположения сердца и желудка. Поставить верный диагноз на основе истории болезни способен только опытный специалист.
Причины возникновения
Остеохондроз разных форм главный фактор способствующий появлению радикулопатии L5. Также заболевание может развиться на фоне старых травм, отклонений внутренних органов человека, атакующих позвоночник опухолей, протекающих воспалительных процессов. Провокаторами радикулопатии L5 выступают стрессы, нарушение метаболизма, переохлаждение, различные инфекции организма, поднятие тяжести.
Межпозвоночная грыжа L5 S1 часто способствует образованию патологии. Межпозвоночный диск выступает в роли амортизатора, и развивающийся остеохондроз нарушает его эластичность и ведёт к дистрофическим дегенеративным изменениям, которые постепенно переходят в выпуклости диска в определённом месте. В итоге протрузия способствует образованию такого заболевания, как межпозвоночной грыже, которая сдавливает и раздражает нервные корешки в зоне действия патологии.

Раздражение корешков происходит по причине стеноза позвоночного прохода или канала откуда берут своё начало нервные окончания. Форамильный стеноз поражает отдел поясницы, в котором от сдавливания страдают корешки спинного мозга, соединяющиеся в нерв крестцового сплетения.
Постоянное раздражение и воспаление корешков спинного мозга приводит к образованию хронической формы радикулопатии. Пациент испытывает дискомфорт в поясничном и шейном отделах. Продолжительное защемление нервных окончаний развивает затруднения в проводимости импульсов, ослаблению жизненных функций человека и к дистрофии мышц.
Виды заболевания
Радикулопатия бывает нескольких видов, в зависимости от участка поражения нервных окончаний:
Шейная радикулопатия возникает на фоне грыжи L5 S1, дегенерации диска, протрузии позвоночника, фораминального стеноза. Данное заболевание даёт о себе знать неожиданно, выражаясь в стреляющих болях, отдающих в конечности. При появлении заболевания наблюдается частичная либо полная потеря восприимчивости в верхней конечности, сопровождающееся онемением и коликами, со снижением силы мышц;
Грудная возникает в районе расположения грудного позвоночного отдела. Движение туловищем и глубокий вдох увеличивают болезненные ощущения. Менее распространённый из всех видов радикулита. Факторами возникновения заболевания являются дегенеративная трансформация, грыжа дисков, различные виды остеохондроза;

Пояснично-крестцовая – наиболее распространённый вид радикулопатии опасность данного заболевания в запущенной форме оно перетекает в приобретённую форму с повторяющимися острыми приступами. Повороты туловища и резкие движения доставляют пациенту сильные приступы боли. Она ощущается в области поясницы и ягодиц, ей подвергаются стопы ног, часть ноги от колена до пятки и бедро.
Поясничная радикулопатия бывает 3-х видов:
- Люмбаго – заболевание провоцируется чрезмерными физическими нагрузками, способствующие перенапряжению мышц поясницы и резким переохлаждением;
- Ишиалгия. При данной разновидности радикулопатии неприятные ощущения распространяется на тазобедренную часть постепенно доходят до нижней части ноги. Также сопровождается снижением мышечной силы, вызванное защемлением нерва крестцового сплетения. Болевые ощущения вызванные ишиасом напоминают удар током. Страдающий поясничным радикулитом испытывает трудности со сном, ощущает нестерпимую боль в сидячем положении, теряет способность производить наклоны и повороты туловищем.
- Любоишелгия. Дискогенная радикулопатия диагностируется при искажении соединительной ткани, нарастающей на межпозвоночных дисках. Происходит защемление корешков, сопровождающееся нестерпимой болью которая может не стихать в течение 24 часов.
Возможно вам нужна информация: люмбаго с ишиасом
Радикулопатия L5 хорошо при своевременном обращении легко поддаётся лечению.

Первым делом следует устранить болевой синдром. Для этих целей подойдут противовоспалительные нестероидные средства (Кеторол, Мовалис, Диклофенак, Ортофен, Ибупрофен).
Но не стоит забывать об побочных действиях данных медикаментов. После снятия болевых ощущений, необходимо обратиться пройти комплексное обследование у специалиста, во избежания негативных последствий. Оно включает в себя — рентгенографию позвоночника, спондилограмму, люмбальную пункцию, КТ, миелографию.
Данные исследования позволяют установить остеохондроз, меж позвонковую грыжу S1 и ряд сопутствующих заболеваний. Осмотр у невролога является обязательной процедурой, для оценки естественных рефлексов. Лишь установив достоверную причину можно добиться отличных результатов в борьбе с дискогенной радикулопатией.
Консервативное лечение основано на следующих приёмах:
- Физиотерапия;
- Мануальная терапия и массаж;
- Использование специальных пластырей (Нанопласт);
- Иммобилизация позвоночного отдела;
- Растирание;
- Блокады;
- Лечебная гимнастика;
- Применение анальгетиков(Анальгин, Баралгин);
- Вытяжку позвоночника;
- Иглоукалывание.
- Читайте также: Нарушение статики пояснично-крестцового отдела позвоночника.
В первые два-три дня пациенту рекомендован постельный режим. Поверхность для сна должна быть жесткой, не прогибающейся. Любой физический труд строго противопоказан. Наибольший эффект при лечении дают инъекции, при люмбоишалгии назначают витамины группы B. Для достижения полного излечения важно выявить основное заболевание.
Этап реабилитации включает в себя выполнение комплекса лечебной физкультуры под строгим контролем инструктора. Самостоятельное лечение может нанести непоправимый вред организму. Если при надлежащем соблюдении правил в течении 3-х месяцев боли не проходят, требуется оперативное вмешательство. Нейрохирургические методы лечения отвечают всем требованиям современности.
Автор: Петр Владимирович Николаев
Врач мануальный терапевт, травматолог-ортопед, озонотерапевт. Методы воздействия: остеопатия, постизометрическая релаксация, внутрисуставные инъекции, мягкая мануальная техника, глубокотканный массаж, противоболевая техника, краниотерапия, иглорефлексотерапия, внутрисуставное введение лекарственных препаратов.
Что такое радикулопатия
Дискогенная радикулопатия – комплекс неврологических патологий опорно-двигательной системы, которые возникают на фоне защемления или травмы спинномозговых корешков в одном из отделов позвоночника. Данная патология провоцирует развитие протрузий и межпозвоночной грыжи в дисках L5-S1.
Лечение патологии подразумевает медицинский осмотр, предварительную пальпацию и проведение инструментальной диагностики. Лишь после полного обследования специалист сможет поставить точный диагноз и назначить терапевтический курс. Игнорирование симптомов патологии и неправильное лечение способствуют возникновению осложнений, вплоть до инвалидности.
Группы риска и основные причины
В группу риска относят людей, работа и спортивные увлечения которых связаны с большими физическими нагрузками на позвоночный столб, чаще всего поясничный отдел. Дискогенная радикулопатия в большинстве случаев встречается в позвонках L4-L5. Именно на них приходится самое большое давление. К таким людям относят грузчиков, работников, занимающихся тяжелым физическим трудом, бодибилдеров и тяжелоатлетов.
Спортивная деятельность может навредить не меньше, чем работа, поэтому профессиональные спортсмены должны регулярно проходить медицинские осмотры и вовремя лечить заболевания опорно-двигательной системы. Большое давление является причиной защемления спинномозговых корешков. Это в свою очередь провоцирует воспалительный процесс и возникновение ряда симптомов: болезненности, отека, онемения конечностей и резких прострелов в спине.
На развитие патологического процесса влияют также следующие факторы:
- нарушенные метаболические процессы;
- простудные заболевания, ОРВИ и другие инфекционные болезни;
- хроническая усталость, стрессовые ситуации;
- переохлаждение.
Спровоцировать сам патологический процесс может ряд заболеваний. К таким факторам относят:
- протрузии и межпозвоночные грыжи;
- воспаление суставов и сочленений;
- дегенеративные патологии (остеохондроз, остеоартрит, хондроз);
- поражение спинномозгового канала и нервных корешков;
- механические повреждения позвонков и связочного аппарата (разрывы, переломы);
- диабет;
- вирусные, бактериальные и грибковые патологии.
При длительном и запущенном остеохондрозе пояснично-крестцового отдела позвоночника спондилогенная радикулопатия является частым осложнением. Она распространяется на нижние конечности и провоцирует дистрофические изменения в мягких тканях.
Классификация и симптоматика
Признаки радикулопатии отличаются в зависимости от разновидности болезни. Классификация проходит по месту локализации патологического процесса. Выделяют шейный, грудной и поясничный радикулит.
Шейный радикулит
Патологический процесс протекает в шейном отделе позвоночника. К основной симптоматике относят:
- головную боль;
- онемение лица и ощущение покалывания;
- общая слабость;
- головокружение;
- резкие прострелы в лопатки, плечи и руки.
Компрессионное поражение может наблюдаться как справа, так и слева от позвоночного столба, из-за чего симптоматика может наблюдаться с одной стороны. При двухстороннем поражении у больного фиксируется болевой синдром опоясывающего характера. Шейный радикулит чаще всего вызван дегенеративными патологиями позвоночника, грыжами межпозвоночных дисков и воспалением суставных полостей.
Нервные корешки, которые находятся в различных позвонках, отвечают за определенные части тела. Именно в них начинают проявляться симптомы при поражении нервных структур. Выделяют следующие позвонки:
- С1 — С2 – затылок, виски, лицо;
- С3 — С4 – грудная клетка, диафрагма;
- С5 – корпус;
- С6 – С7 – плечо;
- С8 – запястье.

Грудной радикулит
В грудном отделе патологический процесс фиксируется редко, из-за того, что большую часть нагрузки берет на себя поясничный отдел. В данном отделе 12 позвонков, все из которых непосредственно связаны с нервными корешками. При поражении одного из них у больного наблюдаются следующие проявления:
- слабость в мышцах;
- болевой синдром, иррадиирующий в верхние конечности и другие отделы позвоночника;
- онемение и потеря чувствительности;
- межреберная невралгия.
В результате поражения спинномозгового корешка без воспалительного процесса у больного начинает развиваться компрессионно-ишемическая или туннельная радикулопатия.
Поясничный радикулит
Поясничный отдел считается одним из наиболее подвижных отделов позвоночника, поэтому в нем часто фиксируются микротравмы, трещины и диффузно-дегенеративные патологии. Состоит система из 5 крупных позвонков с отличной мобильностью, которые выдерживают вес человека и все нагрузки.
При поражении одного из них у пациента наблюдаются такие симптомы:
- боли, иррадиирующие в прямую кишку, нижние конечности, бедра;
- потеря чувствительности в месте поражения;
- онемение конечностей и чувство покалывания;
- ярко выраженный болевой синдром при пальпации стоп, бедер и ягодиц.
Причиной появления патологии могут быть воспалительные процессы в сочленениях нижних конечностей, возрастные изменения в позвоночном столбе и механические повреждения костных структур опорно-двигательной системы.
Диагностика
Для того чтобы точно выявить дискогенный радикулит, необходимо обратиться в медицинский центр или областную больницу. Там специалисты проведут ряд исследований, среди которых будет сбор анамнеза, пальпация и проверка чувствительности, лабораторные анализы, инструментальная диагностика позвоночника. К инструментальной диагностике позвоночника относят высокоинформативные методы обследования, которые используют излучение, для того чтобы детально изучить пораженный участок.
Для определения степени тяжести, локализации и других параметров могут использовать:
- рентгенографию;
- компьютерную томографию;
- магнитно-резонансную томографию;
- миелографию.
Методы лечения
Лечение радикулопатии предусматривает как консервативную терапию, так и радикальную. К консервативным методикам прибегают в том случае, когда болезнь выявлена на ранних стадиях. В такой ситуации проводится детальная диагностика, после чего назначается ряд препаратов, которые уменьшают выраженность симптомов. К таким препаратам относят:
- Противовоспалительные – большая группа лекарственных средств, к которым относят НПВС, анальгетики, анестетики и антипиретики. Эти препараты вводят как парентерально, так и через желудочно-кишечный тракт. Лечащий врач подбирает действующие вещества, которые будут оказывать фармакологическое действие, иметь минимум побочных эффектов и хорошо переноситься организмом.
- Миорелаксанты – группа препаратов, которые назначаются при сильном спазме мышц спины. Это происходит вследствие реакции организма на ярко выраженную боль, стресс или травму.
- Антидепрессанты и седативные препараты – группа средств, которыми предполагается лечить стрессовые состояния и волнение. Радикулит может быть вызван сильным волнением и нарушением работы нервной системы, поэтому врач прописывает пациенту успокаивающее средство.
При остром приступе врач назначает постельный режим и правильное питание в течение 3-4 дней. Они помогут организму избавиться от токсических шлаков и возобновить функциональность позвоночника на некоторое время. Постельный режим и отказ от некоторых продуктов питания (жирной, острой и соленой пищи) не вылечат саму проблему, поэтому больному в обязательном порядке стоит обратиться за медицинской помощью.
Хорошие результаты дают физиотерапевтические процедуры, целебный массаж и вытяжение позвоночного столба. Для этого пациенту рекомендуют пройти медицинский осмотр и регулярно ходить на прием к мануальному терапевту или специалисту, который занимается лечением физиопроцедурами.
Если консервативные методики не оказывают лечебного эффекта, то лечащий врач принимает решение провести хирургическую операцию. Для этого пациента поддают инструментальной диагностике, которая точно покажет месторасположение деформации. После этого подбирается методика хирургического вмешательства.



-0 Комментарий-