Содержание:
- 1 Болезнь Келлера — причины, симптомы, лечение и последствия
- 1.1 Болезнь Келлера 1 и 2 типа
- 1.2 Заболевание Келлера
- 1.3 Что вызывает заболевание?
- 1.4 Как проявляется патология?
- 1.5 Чем опасно заболевание?
- 1.6 Тонкости диагностики у взрослых и детей
- 1.7 Как необходимо лечить?
- 1.8 Меры профилактики при болезни Келлера
- 1.9 Болезнь Келлера 2
- 1.10 Истории пациентов
- 1.11 Клинический случай, болезнь Келлера 2, болезнь Фрайберга.
- 1.12 Болезнь Келлера
- 1.13 Механизм развития болезни Келлера
Болезнь Келлера — причины, симптомы, лечение и последствия
Болезнь Келлера 1 и 2 типа






Что такое болезнь Келлера
Остеохондропатия отдельных костей стоп – это дегенеративное разрушение губчатой ладьевидной кости и/или костей плюсны. Заболевание обостряется после пяти лет и основная масса больных это – мальчики. Реже болезнь Келлера встречается у девочек и взрослых. Патология распространена среди детей, потому что активность ребенка возрастает, растет его вес, а окостенение замедляется.
Виды и причины возникновения
Заболевание развивается на фоне нарушений местного кровообращения. Из-за отсутствия питания кости некротизируются. Предшествуют патологическому процессу такие состояния, как ношение тесной обуви, осложнения сахарного диабета, метаболические нарушения, травмы стопы, осложнения инфекционных заболеваний, гормональный дисбаланс, поперечное или продольное плоскостопие, врожденные деформации стопы, заболевания соединительной ткани. 2 тип болезни Келлера второго типа передается по наследству.
В группу риска входят лица с избыточным весом, нарушенным обменом веществ и больные, которые длительное время принимают кортикостероиды.
Различают два типа болезни Келлера:
- 1 тип. Патология распространяется на ладьевидную кость только одной стопы и чаще диагностируется у мальчиков от двух до семи лет,
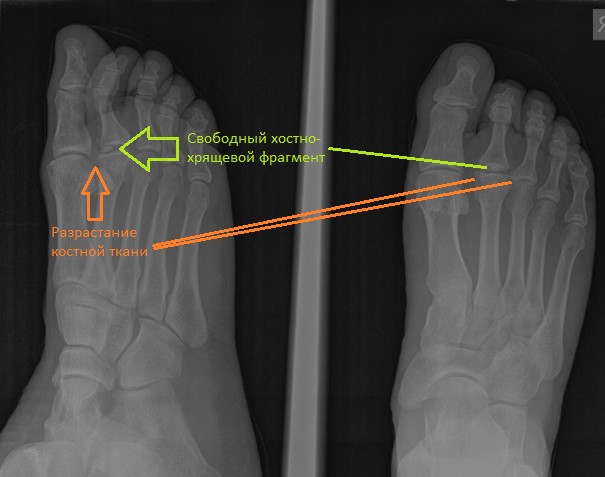
- 2 тип. Патология повреждает плюсневые кости. Диагностируется у девочек в возрасте от десяти до пятнадцати лет. В медицинской практике второй тип устанавливается чаще.
Ход развития заболевания следующий:
- первая стадия – снижается плотность костной ткани, развивается асептический некроз,
- вторая стадия – из-за непрочных костных структур повышается риск перелома при незначительной нагрузке на стопы. Перелом может случиться даже под собственным весом. Кости вклиниваются друг в друга,
- третья стадия – патологические участки фрагментируются,
- четвертая стадия – постепенно восстанавливаются измененные элементы костей и форма конечности, если нормализуется кровообращение.
 Дискомфорт стопы переходит в боль, поэтому ребенок не может бегать. Развивается хромота, стопа отекает.
Дискомфорт стопы переходит в боль, поэтому ребенок не может бегать. Развивается хромота, стопа отекает.
Для болезни Келлера 1 типа характерна отечность внутреннего края стопы. Поначалу возникает дискомфорт, который охватывает всю стопу, а затем он перерастает в боль. Болевой синдром прогрессирует при нажатии на очаг патологии, ходьбе. Больной опирается на наружный свод стопы, поэтому изменяется походка. Постепенно боль усиливается, беспокоит даже в состоянии покоя, при этом визуальные симптомы воспаления отсутствуют. Больной мало ходит пешком, больше сидит и не опирается на больную ногу. Признаки заболевания прогрессируют около года, после чего стопа деформируется или восстанавливается.
Болезнь Келлера 2 типа охватывает обе стопы сразу. Сначала возникает дискомфорт у 2 и 3 пальцев, затем боль переходит на всю стопу и усиливается при хождении на цыпочках, ходьбе по кочкам и выбоинам в обуви на тонкой подошве. В состоянии покоя, при сидячем и горизонтальном положении боль прекращается.
По мере прогрессирования боль усиливается, беспокоит постоянно. Дискомфорт не уменьшается даже в состоянии покоя. Невооруженным взглядом заметна припухлость, а сам больной отмечает ограниченную подвижность фаланг. Из-за некроза длина пораженных фаланг сокращается. Болезнь развивается около трех лет.
К какому врачу обращаться при болезни Келлера 1 и 2 типа
Вероятность осложнений при болезни 2 типа наиболее высока – развивается плоскостопие, функции сустава нарушаются, формируется артроз, деформируются кости стопы. Затягивать с визитом к врачу нельзя, поэтому при подозрении на остеохондропатию отдельных костей стоп нужно проконсультироваться с ортопедом. Специалист после обследования установит диагноз, уточнит разновидность патологического процесса и разработает схему коррекции.
Методы лечения
 Терапевтическая тактика однотипная:
Терапевтическая тактика однотипная:
- Обездвиживание стопы. Пациент в течение одного месяца при болезни 1 типа и до трех месяцев при болезни 2 типа носит специальный гипсовый сапожек, снижающий нагрузку с кости,
- Прием лекарственных средств для улучшения фосфорно-кальциевого обмена, снятия боли и воспаления, активизации периферического кровоснабжения, нормализации обменных процессов в костной ткани,
- Массаж двух стоп после снятия гипса,
- Одну из физиопроцедур – магнитотерапии, грязелечения, электрофореза, рефлексотерапии. Сеансы проводят сразу после снятия иммобилизирующей повязки для ускоренного восстановления тканей, курс ударно-волновой терапии показан в период фрагментации кости,
- ЛФК. Ортопед подбирает определенный комплекс упражнений, который пациент выполняет для восстановления функциональности пораженной стопы.
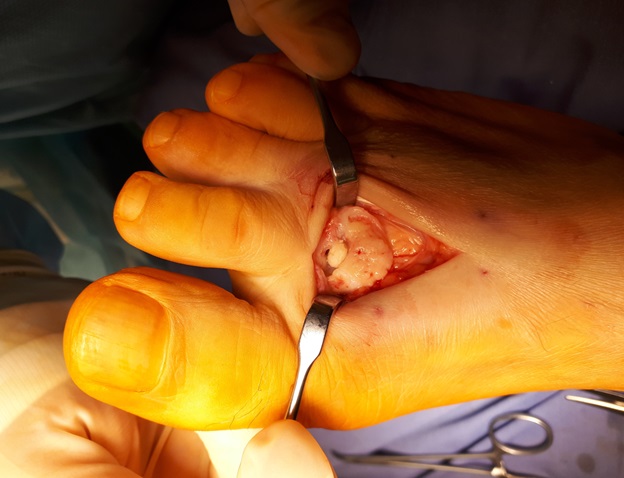
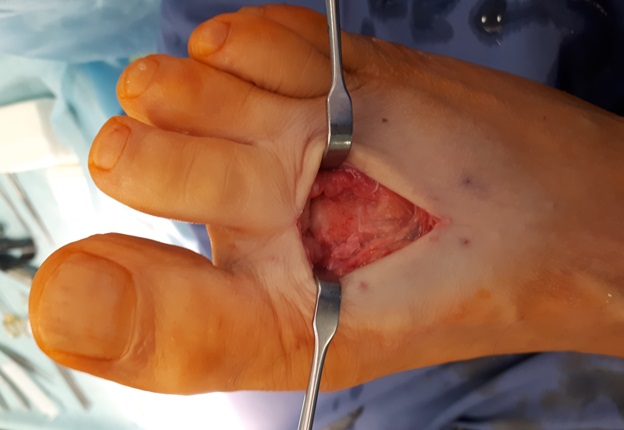
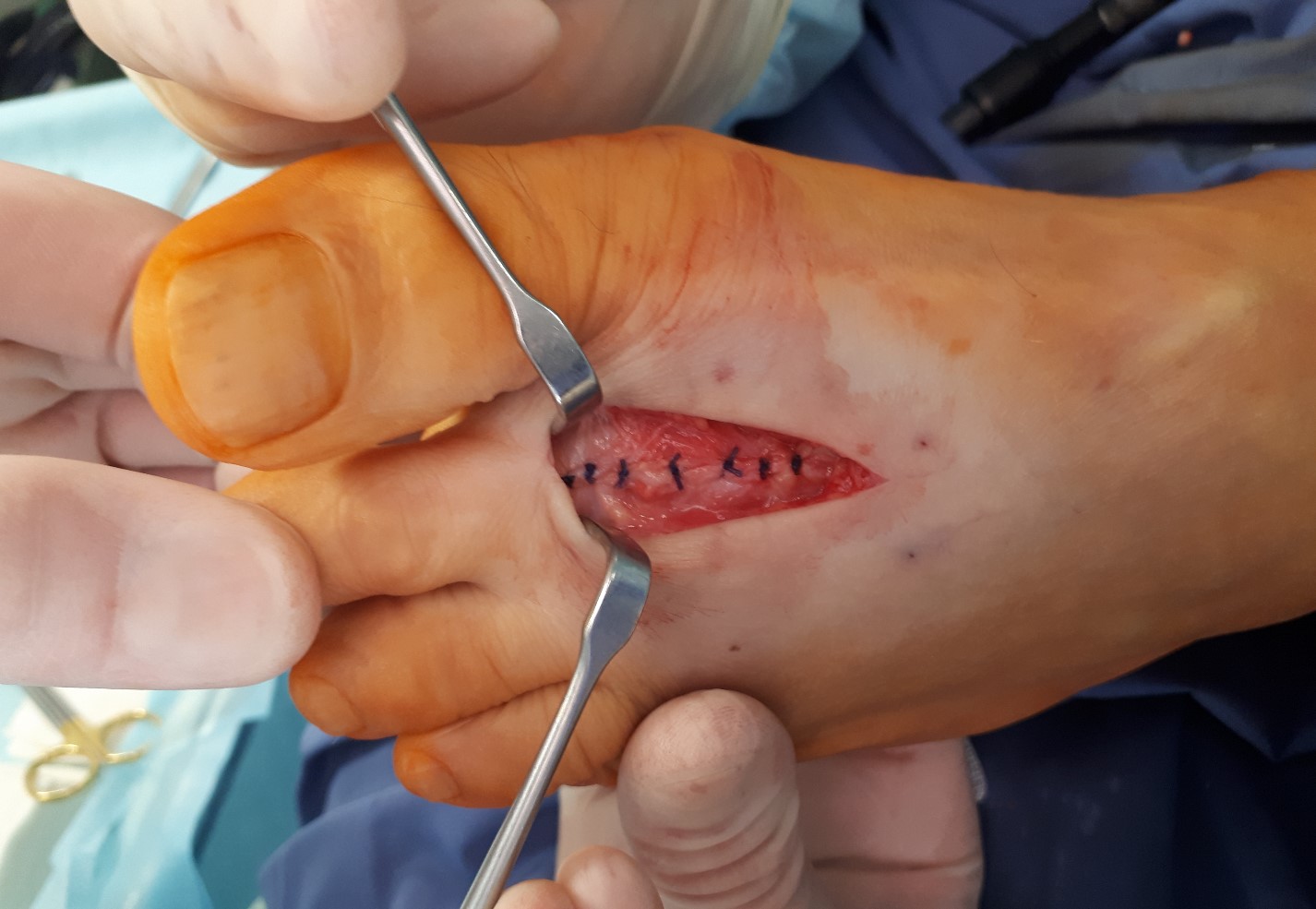
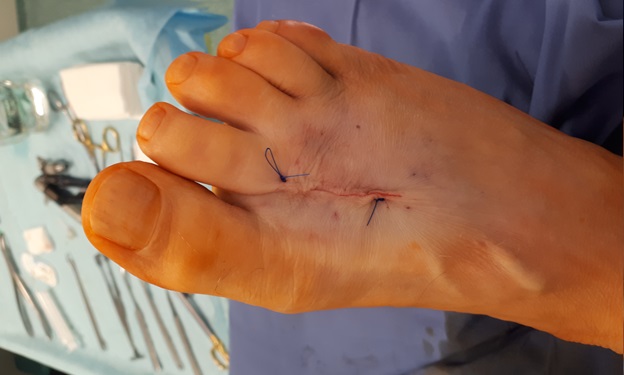
Хирургический исход болезни только при интенсивной боли после 8-9 месяцев безуспешной консервативной терапии. Операция заключается в формировании канальцев, по которым поступает кровь к ладьевидной кости и костям плюсны. После того, как питание пораженного участка восстановится, боль проходит через несколько недель. Нужно отметить, что после процедуры реабилитация длится до двух месяцев.
Результаты
При грамотно подобранной терапии костная ткань полностью восстанавливается, поэтому риск деформаций стопы невелик.
Реабилитация и восстановление образа жизни
Для снижения нагрузки на деформированный участок, ускорения регенерации тканей нужно ограничить двигательную активность. Запрещается бегать, прыгать, долго гулять пешком. Под запретом профессиональный спорт. Необходимо подобрать ортопедическую обувь или обувь с ортопедическими стельками. Таким образом, сохранится анатомически правильная форма стопы и уменьшится давление на участки ладьевидной кости, охваченной некрозом.
Заболевание Келлера
Хроническая дистрофическая патология костей стопы, что приводит к развитию асептического некроза, называется болезнь Келлера. При этом выделяют поражение ладьевидной (Келлера 1) или плюсневых костей (подвид 2). Такая болезнь встречается у детей и подростков, реже, у взрослых. Проявляется заболевание отеканием пораженной области, нарушением ходы, возникновением болезненности. При развитии первых симптомов необходимо пойти к врачу и пройти все необходимые обследования, так как патология приводит к опасным осложнениям и инвалидности.

Что вызывает заболевание?
Самой распространенной причиной выступает частое травмирование стоп. А также болезнь Келлера возникает вследствие таких причин:
- неудобная и малых размеров обувь;
- плоскостопие;
- нарушение кровотока ног;
- нарушение обмена веществ;
- наследственный фактор;
- эндокринные патологии.
Вернуться к оглавлению
Как проявляется патология?
Болезни Келлера типа 1 встречается чаще у мальчиков и проявляется такой симптоматикой:
- отекание тканей;
- возникновение дискомфорта при ходьбе;
- появление боли в покое;
- изменение походки.
 При патологии второго типа наблюдаются болевой синдром в пальцах стопы.
При патологии второго типа наблюдаются болевой синдром в пальцах стопы.
Заболеваний подвида 2 проявляется такими признаками:
- поражение обеих ступней;
- невыраженная боль в области 2-го и 3-го пальцев;
- усиление болезненности при физических нагрузках;
- отекание пораженного участка;
- ограничение подвижности и укорочение пораженных фаланг пальцев.
Вернуться к оглавлению
Чем опасно заболевание?
Болезнь Келлера приводит к таким осложнениям:
- микропереломы;
- деформация сочленения;
- снижение движения пораженного сустава;
- инвалидность.
Вернуться к оглавлению
Тонкости диагностики у взрослых и детей
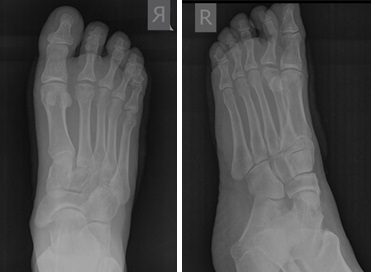
Если больной обнаружил у себя поражение стопы на начальной степени заболевания, ему необходимо срочно обратиться к врачу и начать лечить патологию. Врач выяснит жалобы и осмотрит пораженный участок. Затем доктор проведет сравнительную диагностику с другими похожими заболеваниями, выявит отличия и выставит предварительный диагноз. Для его подтверждения специалист направит пациента на такие лабораторные и инструментальные методы диагностики:
 Для обследования больной должен сдать кровь на биохимический анализ.
Для обследования больной должен сдать кровь на биохимический анализ.
- общее исследование мочи и крови;
- биохимия крови;
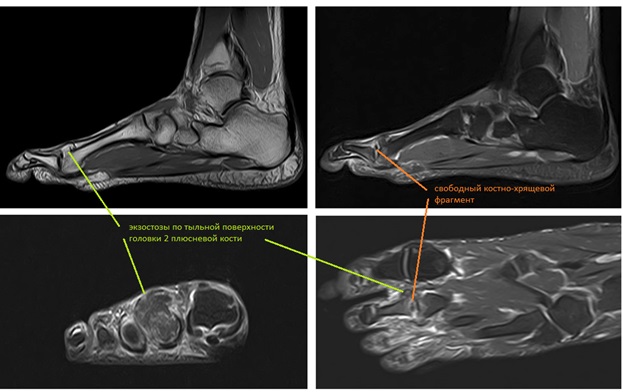
- рентгенография;
- УЗИ сустава;
- КТ;
- МРТ.
Вернуться к оглавлению
Как необходимо лечить?
Болезнь Келлера — сложное заболевание, которое требует своевременной диагностики и терапии. Самолечение приводит к опасным последствиям и ухудшению качества жизни ребенка. Для проведения тщательной диагностики и подбора эффективных методов лечения необходимо пойти к специалисту. При обращении врач осмотрит пораженный участок, выставит диагноз и выпишет лечение. Сустав полностью обездвиживают, назначают медикаменты, физиотерапевтические методы, лечебные упражнения и средства народной медицины.
В запущенных случаях применяют оперативное вмешательство.
Медикаментозное лечение
При болезни Келлера назначают препараты, представленные в таблице:
 Грязелечение может дополнит схему приема медикаментов.
Грязелечение может дополнит схему приема медикаментов. 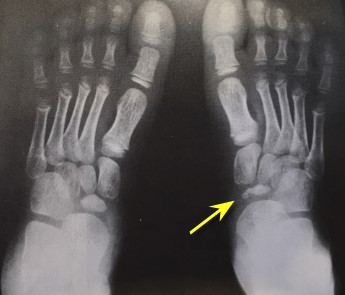




-0 Комментарий-