Содержание:
- 1 Болезнь Дойчлендера — причины, симптомы, диагностика
- 1.1 Причины развития болезни Дойчлендера (маршевого перелома)
- 1.2 Из-за чего возникает болезнь Дойчлендера?
- 1.3 Как определить заболевание?
- 1.4 Способы терапии
- 1.5 Болезнь Дойчлендера (маршевый перелом, маршевая стопа)
- 1.6 Болезнь Дойчлендера: клиника, диагностика и лечение маршевого перелома
- 1.7 Болезнь Дейчлендера
- 1.8 Болезнь Дойчлендера — причины, симптомы, диагностика
- 1.9 Симптомы перелома Джонса
- 1.10 Диагностика перелома Джонса
- 1.11 Подробнее в научной статье:
- 1.12 Маршевая стопа
- 1.13 Клиническая картина
- 1.14 Почему возникает болезнь Дейчлендера
- 1.15 Диагностика
- 1.16 Профилактика
- 1.17 Болезнь Дойчлендера — причины, симптомы, диагностика
- 1.18 Почему возникает болезнь Дейчлендера
- 1.19 Группа риска
- 1.20 Профилактика
- 1.21 Симптоматика
- 1.22 Методы лечения
- 1.23 Синдром Клайнфельтера
- 1.24 Распространенность заболевания
- 1.25 Признаки и симптоматика
- 1.26 Профилактика синдрома и прогнозирование
- 1.27 Что такое болезнь Мондора и как лечить патологию?
- 1.28 Что представляет собой заболевание?
- 1.29 Причины возникновения
- 1.30 Кто в зоне риска?
- 1.31 Диагностика
- 1.32 К какому врачу следует обратиться?
- 1.33 Лечение болезни Мондора
- 1.34 Синдром Линча
- 1.35 Причина развития синдрома
- 1.36 Какие варианты заболевания встречаются?
- 1.37 Ассоциированные с синдромом Линча опухоли
- 1.38 Диагностика синдрома Линча
- 1.39 Зачем нужен анализ на микросателлитную нестабильность?
- 1.40 Особенности кишечной карциномы при наследственной патологии
- 1.41 Профилактика развития злокачественных новообразований
- 1.42 Болезнь Блаунта
- 1.43 Причины болезни Блаунта
- 1.44 Классификация болезни Блаунта
- 1.45 Симптомы болезни Блаунта
- 1.46 Диагностика болезни Блаунта
- 1.47 Лечение болезни Блаунта
Болезнь Дойчлендера — причины, симптомы, диагностика
Причины развития болезни Дойчлендера (маршевого перелома)
Болезнь Дойчлендера диагностируется у людей, занимающихся легкой атлетикой, проходящих службу в армии, приветствующих различные виды фитнеса и аэробики. В группу риска также входят женщины, предпочитающие обувь на высоких каблуках.
Маршевый перелом стопы — это повреждение плюсневых костей, возникающее при длительных повышенных нагрузках на ноги. Болезнь Дойчлендера может обнаруживаться и у людей, носящих неправильную обувь, оказывающую нагрузку на передний отдел стопы.

Перелом плюсневой кости сопровождается выраженным болевым синдромом и отечностью.
Специфического лечения не существует, в поврежденной части образуется мозоль, и отломки срастаются самопроизвольно. Основным принципом терапии является обеспечение надежной фиксации пораженной области и ограничение любых нагрузок.
Из-за чего возникает болезнь Дойчлендера?
На первом месте в группе риска находятся призывники. Армейские условия, неудобная обувь и тяжелые физические нагрузки — все это снижает прочность уязвимых костей стопы. От повышенного давления они могут повреждаться.
Наиболее подвержена переломам вторая плюсневая кость, далее идут третья и четвертая. Травмы первой и пятой случаются крайне редко. Своим вторым названием болезнь обязана солдатам, которые неустанно маршируют в период армейской службы.
В группу риска могут быть включены и туристы, ноги которых претерпевают чрезмерные нагрузки при путешествиях и отдыхе. Пешие прогулки, осмотр достопримечательностей и шопинг — причины, по которым может произойти усталостный перелом. Наибольшие нагрузки испытывают ноги представительниц прекрасной половины человечества.

Симптомы маршевой стопы нередко появляются у профессиональных спортсменов. Причиной тому — усиленные тренировки перед соревнованиями, смена фасона кроссовок, трудные в исполнении упражнения, бег на длинные дистанции после длительного отдыха.
Маршевая стопа может считаться профессиональным заболеванием людей, занимающихся определенными видами деятельности. В группу риска входят:
- парикмахеры;
- официанты;
- медицинские работники;
- экскурсоводы.
В большинстве случаев провоцирующим фактором становится плоскостопие либо физическая неподготовленность. Маршевая стопа может принимать острый или хронический характер течения, поражать одну или несколько плюсневых костей. Однако практически всегда заболевание имеет благоприятный прогноз.
Основными признаками маршевой стопы являются незначительные болевые ощущения и отечность в пораженной области. Сделанный в острый период болезни рентген отражает характерные места переломов. Повреждение костей происходит по принципу зеленой ветки — ломаются только глубокие костные ткани, в то время как поверхностные остаются неизменными. Эти признаки можно детально рассмотреть на фото.

Фото. Закрытый перелом пятой плюсневой кости на снимке
Заживление начинается через 1–2 месяца после получения травмы. Усталостный перелом всегда имеет закрытый характер.
Как определить заболевание?
Диагностика синдрома Дойчлендера не представляет особых сложностей. Наиболее простым способом выявления маршевой стопы является пальпация. Если нажатие на плюсневую кость приводит к появлению сильных болей, а в пораженной области имеется явная отечность, речь идет именно об этом заболевании.
Свежие переломы могут обнаруживаться при проведении МРТ. С помощью специальных приемов рентгенолог замечает снижение плотности ткани, это значит, что в плюсневой кости имеются трещины. Подобные переломы не требуют вправления.
Способы терапии
Для устранения маршевой стопы не применяются фиксирующие устройства. Восстановительный период не занимает много времени. Лечить синдром Дойчлендера можно в домашних условиях:

- Врачи рекомендуют ограничивать нагрузки на передний отдел стопы. После выздоровления придется на время отказаться от деятельности, спровоцировавшей возникновение болезни.
- Ортопеды советуют носить удобную обувь, оснащенную специальными стельками. Она снижает давление на поврежденные кости и интенсивность болевых ощущений.
- Синдром Дойчлендера является показанием к применению обезболивающих кремов и мазей, которые наносятся на чистую кожу стоп 3–4 раза в сутки.
Не допускается лечение маршевой стопы ультразвуком или теплом. Эти методы мешают процессу сращения костей. Полезным в восстановительный период является массаж, который может выполняться в домашних условиях.
Заболевание практически всегда заканчивается полным выздоровлением, опасные для здоровья последствия наступают крайне редко. Через полгода после срастания костей пациент может возвращаться к привычным видам деятельности.
Болезнь Дойчлендера (маршевый перелом, маршевая стопа)

Лоозеровские зоны являются типичным примером патологической поперечной функциональной перестройки кости. Обычно они диагностируются на том этапе, когда рентгенологическая картина отчетливо выражена и напоминает перелом кости в стадии консолидации. На рентгенограммах бывает видна поперечная или почти поперечная линия, формально ничем не отличающаяся от линии перелома. Вблизи этой линии кость склеротически перестроена на протяжении от нескольких миллиметров до 2—3 см в зависимости от размеров пораженной кости и давности процесса. Зона склеротической перестройки постепенно переходит в нормальную костную структуру. С внешней стороны кости участок поражения окружен ровными гладкими периостальными наслоениями, напоминающими костную мозоль, от которой этот периостальный остеофит отличается только более правильной веретенообразной или полуверетенообразной формой.
Одной из разновидностей функциональной перестройки кости является болезнь Дойчлендера (маршевый перелом, маршевая стопа), которую мы разберем ниже.
Болезнь Дойчлендера: клиника, диагностика и лечение маршевого перелома
Болезнь Дойчлендера впервые описана в 1885 г. у солдат, совершивших длительный переход, поэтому и получила название «маршевой стопы», и в дальнейшем — в эпоху рентгенологии — «маршевого перелома». Встречается это заболевание и сейчас у солдат, туристов, спортсменов после неправильного дозирования нагрузок, а также у женщин после смены обуви и усиленной нагрузки на ноги.
Начинается болезнь Дойчлендера с болей при ходьбе в области тыла маршевой стопы, припухлости и хромоты.
Диагностика
В первые дни рентгенологическое исследование никакой патологии при болезни Дойчлендера не выявляет. Однако уже на 3—4-й день на структурных рентгенограммах при тщательном рассмотрении удается обнаружить тончайшую нитевидную линию в диафизе II или III плюсневой кости, проходящую поперечно или косо, напоминающую линию перелома, но не сопровождающуюся смещением отломков (смотрите фото выше).
Через 5—10 дней при «маршевом переломе» удается обнаружить нежные периостальные наслоения, которые быстро в течение 3-5 последующих недель нарастают, принимая форму веретена. Поперечная линия расширяется, становится отчетливо видной. Если нагрузка продолжается, то периостальные наслоения могут стать чрезвычайно обильными, напоминая избыточную костную мозоль. Вслед за поражением одной кости может появиться зона патологической перестройки в соседней плюсневой кости.
При своевременной разгрузке стопы и правильно проводимой физиотерапии заболевание «маршевая стопа» заканчивается благоприятно: через 3-4 мес кость, пораженная маршевым переломом, принимает обычную форму и структуру.
Болезнь Дейчлендера
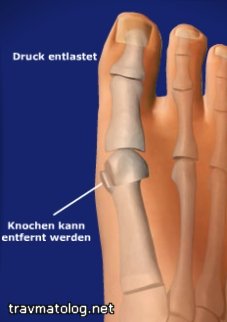
Болезнь Дейчлендера. Патологическая перестройка плюсневых костей вследствие чрезмерной нагрузки — заболевание, возникающее на фоне функциональной недостаточности или статических деформаций стоп (поперечное и продольное плоскостопие, плосковальгусная деформация стоп, деформирующий артроз суставов стоп, пяточные шпоры, высокие продольные своды и др.). Не исключается и фактор чрезмерной нагрузки на здоровые стопы (профессия, занятия спортом и др.). Заболевание впервые описано С. Е. Deutschlander в 1921 г. Но еще в 1855 г. Breithaupt, а затем Т. G. Morton в 1876 г. сообщали об «опухоли» стопы у солдат после длительных переходов. В дальнейшем в литературе это заболевание описывается под различными названиями: маршевой перелом, маршевая стопа, перестройка кости, спонтанный патологический перелом и др.
По характеру клинического течения выделяют две формы патологической перестройки плюсневых костей: острую, возникающую через несколько дней после перегрузки, и хроническую, развивающуюся постепенно. Наиболее часто поражается II плюсневая кость, затем III, значительно реже — IV и V. Имеются сообщения о патологической перестройке I плюсневой кости, а также фаланг пальцев. Зона перестройки во II и III плюсневых костях обычно располагается в средней или на границе средней и дистальной трети диафиза, однако наблюдаются изменения и в проксимальном отделе этих плюсневых костей. В IV и V плюсневых костях преобладает поражение проксимальных отделов. Описаны множественные поражения плюсневых костей на одной и обеих стопах. По клиническим и рентгенологическим симптомам течение болезни Дейчлендера можно условно разделить на пять периодов.
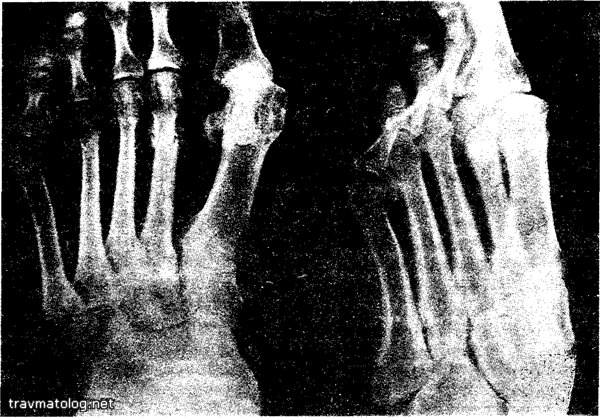
Рис. 6.30. Рентгенограмма больной с болезнью Дейчлендера IІ плюсневой кости и поперечным плоскостопием. Первый период, дорентгенологическая стадия, характеризуется появлением припухлости и локальной болезненности по ходу поране предъявляют, функция конечности восстановлена полностью. На рентгенограмме определяются рассасывание периостальных наслоений, восстановление рисунка структуры костной ткани. Диафиз плюсневой кости обычно остается утолщенным, контуры его четкие, ровные.
Лечение болезни Дейчлендера только консервативное, продолжительность его и успех зависят от того, в каком периоде оно проводится. В первом периоде заболевания диагноз устанавливают только на основании клинических данных. Правильное и своевременное лечение в этом случае может привести к обратному развитию процесса. Большое значение в лечении следует придавать гипсовой иммобилизации. В первые три периода заболевания на больную конечность накладывают гипсовую лонгету или сапожок с моделированием сводов сроком на 3—5 нед. На это время нагрузка на конечность исключается. После снятия гипса для устранения патогенетического механического фактора больной должен сразу же воспользоваться ортопедической стелькой или обувью в зависимости от характера имеющихся у него деформаций стоп. Назначают теплые ножные ванны, лечебную гимнастику, массаж мышц стоп и голеней, физиотерапевтическое лечение. В четвертом и пятом периоде гипсовая иммобилизация уже не требуется. Больному не рекомендуется перегрузка ног, назначают ножные ванночки, ЛФК, массаж, ортопедические стельки или обувь.
Профилактика болезни Дейчлендера заключается в своевременной диагностике недостаточности стоп и ее лечении. Необходимы профилактические осмотры ортопедами, особенно при выборе профессий, связанных с перегрузкой стоп, начале занятий спортом и др.
Болезнь Дойчлендера — причины, симптомы, диагностика
Лоозеровские зоны являются типичным примером патологической поперечной функциональной перестройки кости. Обычно они диагностируются на том этапе, когда рентгенологическая картина отчетливо выражена и напоминает перелом кости в стадии консолидации. На рентгенограммах бывает видна поперечная или почти поперечная линия, формально ничем не отличающаяся от линии перелома. Вблизи этой линии кость склеротически перестроена на протяжении от нескольких миллиметров до 2—3 см в зависимости от размеров пораженной кости и давности процесса. Зона склеротической перестройки постепенно переходит в нормальную костную структуру. С внешней стороны кости участок поражения окружен ровными гладкими периостальными наслоениями, напоминающими костную мозоль, от которой этот периостальный остеофит отличается только более правильной веретенообразной или полуверетенообразной формой.
Одной из разновидностей функциональной перестройки кости является болезнь Дойчлендера (маршевый перелом, маршевая стопа), которую мы разберем ниже.
Болезнь Дойчлендера: клиника, диагностика и лечение маршевого перелома
Болезнь Дойчлендера впервые описана в 1885 г. у солдат, совершивших длительный переход, поэтому и получила название «маршевой стопы», и в дальнейшем — в эпоху рентгенологии — «маршевого перелома». Встречается это заболевание и сейчас у солдат, туристов, спортсменов после неправильного дозирования нагрузок, а также у женщин после смены обуви и усиленной нагрузки на ноги.
Начинается болезнь Дойчлендера с болей при ходьбе в области тыла маршевой стопы, припухлости и хромоты.
В первые дни рентгенологическое исследование никакой патологии при болезни Дойчлендера не выявляет. Однако уже на 3—4-й день на структурных рентгенограммах при тщательном рассмотрении удается обнаружить тончайшую нитевидную линию в диафизе II или III плюсневой кости, проходящую поперечно или косо, напоминающую линию перелома, но не сопровождающуюся смещением отломков (смотрите фото выше).
Через 5—10 дней при «маршевом переломе» удается обнаружить нежные периостальные наслоения, которые быстро в течение 3-5 последующих недель нарастают, принимая форму веретена. Поперечная линия расширяется, становится отчетливо видной. Если нагрузка продолжается, то периостальные наслоения могут стать чрезвычайно обильными, напоминая избыточную костную мозоль. Вслед за поражением одной кости может появиться зона патологической перестройки в соседней плюсневой кости.
При своевременной разгрузке стопы и правильно проводимой физиотерапии заболевание «маршевая стопа» заканчивается благоприятно: через 3-4 мес кость, пораженная маршевым переломом, принимает обычную форму и структуру.
Похожие медицинские статьи
 Отложение солей и гомеопатическое средство от него
Отложение солей и гомеопатическое средство от него Болезнь Таратынова — эозинофильная гранулема
Болезнь Таратынова — эозинофильная гранулема Диастрофическая дисплазия (эпифизарный дизостоз)
Диастрофическая дисплазия (эпифизарный дизостоз) Аномалии и патология ключицы (рентгенология)
Аномалии и патология ключицы (рентгенология)
Симптомы перелома Джонса  Диагностика перелома Джонса
Диагностика перелома Джонса
Диагностика перелома Джонса может быть затруднена и поэтому его трудно лечить. Правильное лечение зависит от правильно поставленного диагноза. Чтобы поставить правильный диагноз, врач должен:
Спросить о том, как произошла травма или когда начался болевой синдром;
Оценить местоположение боли, пропальпировать различные участки стопы;
Сделать рентген стопы, чтобы увидеть перелом.

 ul
ul
Подробнее в научной статье:
Strayer S. M., Reece S. G., Petrizzi M. J. Fractures of the proximal fifth metatarsal //American family physician. – 1999. – Т. 59. – №. 9. – С. 2516-2522.
Понравилась статья? Читайте нас в Facebook
Перед применением советов и рекомендаций, изложенных на сайте Мedical Insider, обязательно проконсультируйтесь с врачом.

 Сделать «Medical Insider» основным источником новостей в Яндексе
Сделать «Medical Insider» основным источником новостей в Яндексе
Перед применением советов и рекомендаций, изложенных на сайте Medical Insider, обязательно проконсультируйтесь с врачом.

 Больше новостей в Telegram-канале «Medical Insider» ul
Больше новостей в Telegram-канале «Medical Insider» ul
Маршевая стопа
Маршевая стопа (болезнь Дейчлендера) относится к группе болезней, которые обусловлены патологической перестройкой костей. Патологический процесс развивается, как правило, во 2 плюсневой кости, реже — в 3, еще реже в 4 или в 5. Для 1 плюсневой кости такое заболевание вообще не характерно. У многих пациентов процесс перестройки костной структуры затрагивает только одну кость плюсны. В некоторых случаях ортопеды и травматологи наблюдают вовлечение в патологический процесс нескольких костей, сначала на одной стопе, а потом на другой.

Причины возникновения
- Маршевая стопа часто встречается у молодых солдат после продолжительных переходов;
- Возникает у людей, которые носят очень узкую и неудобную обувь;
- Более всего к этому заболеванию предрасположены люди с плоскостопием;
- Профессиональные спортсмены (длительные физические нагрузки, спортивная гимнастика);
- Профзаболевание у работников балета;
- Длительное положение человека стоя (парикмахер, оперирующий хирург);
- Это заболевание часто возникает у людей, профессия которых связана с длительным хождением или поднятием тяжестей.
Клиническая картина
В травматологии выделяют две формы течения заболевания:
- Острая форма. Она возникает на 2-4 день после воздействия травмирующих или провоцирующих факторов;
- Первично хроническая форма.
- У человека внезапно появляются сильные боли при ходьбе, которые локализуются в средней части стопы;
- Неуверенная походка;
- Хромота в течение нескольких недель или месяцев;
- При осмотре тыльной стороны стопы обращает на себя внимание тот факт, что над диафизом пораженной патологическим процессом плюсневой кости появилась нечетко ограниченная твердая припухлость;
- Мягкие ткани тыльной поверхности стопы отечны;
- Очень редко отмечается гиперемия (покраснение) кожи над местом повреждения;
- Кожа над пораженной костью плюсны чувствительна;
- Общих реакций организма в виде повышения температуры тела, недомогания или сонливости не наблюдается;
- Показатели биохимического анализа крови в пределах нормы.
Почему возникает болезнь Дейчлендера
Если рассмотреть природу маршевой стопы, то можно обнаружить, что она не имеет общего с воспалительными заболеваниями или опухолевым процессом.
Болезнь Дейчлендера вызвана особым видом патологической перестройки и трансформации костной ткани в области диафизов плюсневых костей.
Патофизиологические процессы в костях происходят под воздействием различных факторов, например, изменение механической и статико-динамической функций в результате физической перегрузки стопы. Если рассмотреть пораженную кость под микроскопом, то можно увидеть, что в некоторых местах плюсневой кости произошло рассасывание костной ткани и она заменилась новыми нормальными костными структурами. Несколько лет назад в травматологии маршевую стопу рассматривали как скрытый перелом, и она имела различные названия — «неполный перелом плюсневой кости» или «микропереломы плюсневой кости». Таким образом, названия «маршевый перелом» и «перелом новобранцев» не имеют под собой никаких оснований и сохранились исторически.
Диагностика
Для того чтобы определиться с диагнозом, пациенту проводят рентгенологическое исследование костей стопы.
Типичная рентгенологическая картина:
- В диафизе пораженной плюсневой кости (ближе к головке) с течением времени немного меняется структурный рисунок пораженной костной ткани;
- Диафиз плюсневой кости пересекает поперечно или слегка косо расположенная полоска просветления. Она может иметь ширину в несколько миллиметров и представляет собой небольшой участок костной перестройки;
- Диафиз плюсневой кости на рентгене разделен как бы на два участка;
- Отличительной особенностью является то, что два фрагмента диафиза не смещены относительно друг друга;
- Вокруг плюсневой кости имеются периостальные разрастания в виде скобок;
- В некоторых случаях костные разрастания имеют вид сформировавшейся костной мозоли (веретенообразные). Этот факт может затруднить диагностику;
- По мере развития заболевания плюсневая кость всегда остается утолщенной и уплотненной.
Необходимо проводить дифференциальную диагностику между остеомиелитом, туберкулезом, опухолевым процессом, другими переломами и воспалительными заболеваниями.
Врач-травматолог должен всегда помнить, что в первые дни после начала заболевания данные рентгенологического обследования могут быть в пределах нормы, поэтому через определенный промежуток времени надо делать контрольные рентгеновские снимки.
Снимки делаются до тех пор, пока заболевание не проявит себя на рентгене. На более ранних этапах развития заболевания Дейчлендера с целью диагностики можно использовать сцинтиографию и ЯМР.
Общая длительность заболевания Дейчлендера 3-4 месяца.
Прогноз и исход – благоприятные.

Болезнь Дейчлендера лечится консервативно. Принципы терапии основываются на устранении патогенетического механизма, который вызвал заболевание. Операция таким больным не показана. Срок консервативного лечения больного охватывает весь период перестройки кости.
Пациенту назначаются специальные ортопедические стельки. Он освобождается от длительного стояния или хождения, стопе необходимо давать покой и делать разгрузку.
В поликлинике назначаются физиопроцедуры и массаж. Хороший эффект дают аппликации с озокеритом и парафином, электролечение. При лечении заболевания Дейчлендера можно использования согревающие мази, например, «Фастум-гель». В домашних условиях больному рекомендуется делать теплые ванночки для ног с морской солью или лечебными травами.
Больному с маршевой стопой назначается статическая гимнастика, которая направлена на расслабление мышц голени.
Профилактика
- Своевременная диагностика и лечение функциональной недостаточности стоп;
- Ношение ортопедических стелек и супинаторов;
- Ношение удобной обуви;
- Исключение периодов длительной ходьбы;
- Исключение периодов длительного стояния на ногах;
- Профосмотры (спортсмены, артисты, допризывники);
- Профориентация (рекомендации ортопеда при выборе профессии).
Болезнь Дойчлендера — причины, симптомы, диагностика

Плюсной называется средняя часть стопы. Она находится между предплюсневой костью и пальцами. Этот отдел нижней конечности состоит из пяти костей и испытывает наибольшую нагрузку при нахождении в стоячем положении и ходьбе.
При болезни Дойчлендера происходит перестройка и частичное рассасывание костной ткани. Обычно поражается вторая и третья кость плюсны, так как на них приходится наибольшая нагрузка.
Однако эта патология не возникает в результате травмы. При ней не происходит полного отрыва кости. Это заболевание лишь внешне похоже на неполный перелом.
Рентгенологические изменения при данной патологии можно увидеть на фото ниже.
Почему возникает болезнь Дейчлендера
Если рассмотреть природу маршевой стопы, то можно обнаружить, что она не имеет общего с воспалительными заболеваниями или опухолевым процессом.
Патофизиологические процессы в костях происходят под воздействием различных факторов, например, изменение механической и статико-динамической функций в результате физической перегрузки стопы.
Если рассмотреть пораженную кость под микроскопом, то можно увидеть, что в некоторых местах плюсневой кости произошло рассасывание костной ткани и она заменилась новыми нормальными костными структурами.
Несколько лет назад в травматологии маршевую стопу рассматривали как скрытый перелом, и она имела различные названия — «неполный перелом плюсневой кости» или «микропереломы плюсневой кости».
Группа риска
Заболевание чаще всего развивается у пациентов с плоскостопием. Также в группу риска входят люди, чья деятельность связана с повышенной нагрузкой на ноги:
- солдаты-новобранцы;
- туристы;
- спортсмены;
- танцоры;
- экскурсоводы;
- официанты;
- парикмахеры.
Спровоцировать болезнь Дойчлендера может ношение неудобной обуви. Патологические изменения в костях плюсны нередко отмечаются у женщин, носящих туфли на высоких каблуках.
Это заболевание часто развивается у нетренированных людей. У человека, не привыкшего к интенсивным физическим нагрузкам, патология может возникнуть даже после систематических длительных прогулок.
Профилактика
- Своевременная диагностика и лечение функциональной недостаточности стоп;
- Ношение ортопедических стелек и супинаторов;
- Ношение удобной обуви;
- Исключение периодов длительной ходьбы;
- Исключение периодов длительного стояния на ногах;
- Профосмотры (спортсмены, артисты, допризывники);
- Профориентация (рекомендации ортопеда при выборе профессии).

Можно сделать вывод, что данное заболевание легко излечивается и не дает осложнений. Однако оно существенно снижает качество жизни пациента. Поэтому необходимо принимать меры для предотвращения патологии.
Если деятельность человека связана с нагрузкой на ноги, то нужно периодически проходить курс лечебного массажа. В домашних условиях полезно делать ножные ванночки после рабочего дня.
Для длительной ходьбы следует надевать удобную обувь на низком каблуке. Солдатам-новобранцам нужно регулярно проходить осмотр у врача-ортопеда. Это поможет избежать повреждений костей плюсны.
Симптоматика
Острая форма заболевания развивается через 3-4 дня после тяжелой нагрузки на ноги (например, длительного похода или марш-броска). У пациента отмечается боль в стопе и припухлость сверху над костями плюсны. Неприятные ощущения могут быть довольно интенсивными.
Чаще встречается первично-хроническая форма болезни. Симптомы поражения костей при этом нарастают постепенно. Сначала боли слабо выражены и не мешают передвижению.
Со временем боли становятся интенсивными и нестерпимыми. Пациент начинает сильно прихрамывать. Человек старается как можно меньше наступать на поврежденную конечность из-за боли в стопе.
Очень редко в области отека наблюдается небольшое покраснение кожи. При этом общее самочувствие пациента не нарушено, нет ни высокой температуры, ни слабости.

Такие симптомы могут беспокоить больного в течение 3-4 месяцев. Затем боли утихают, и патология заканчивается выздоровлением. Измененные участки плюсны затягиваются нормальной костной тканью.
Можно сказать, что это заболевание всегда заканчивается самоизлечением и не вызывает осложнений. Однако пренебрегать терапией все же не стоит. Боли при этой патологии могут быть очень сильными.
Методы лечения
В отличие от настоящего перелома, при болезни Дойчлендера не требуется наложения гипса. Однако необходимо временно ограничить нагрузку на ноги.
Пациенту рекомендуется соблюдать постельный режим в течение 8-10 дней. На больную конечность надевают лангету сроком на 1 месяц. Это обеспечивает покой ноге и способствует быстрому заживлению повреждения.
При сильных болях назначают анальгезирующие мази и гели:
Не рекомендуется применение согревающих местных средств. В данном случае они усугубляют неприятные ощущения.
После снятия лангетной повязки больному назначают курс физиотерапии. Показан массаж, теплые ножные ванночки, аппликации с парафином на область плюсны.
Синдром Клайнфельтера
Синдром Клайнфельтера — наследственное заболевание. Клиническая картина синдрома описана в 1942 году в работах Гарри Клайнфельтера и Фуллера Олбрайта.
Синдром Клайнфельтера — генетический недуг, который диагностируют исключительно у мужчин. Его характерный признак – наличие добавочной женской половой хромосомы в мужском кариотипе ХY. Проявляется недуг развитием различных эндокринных нарушений. У человека с таким диагнозом наблюдается неполноценная и недостаточная выработка мужских половых гормонов.
Синдром Клайнфельтера не является редким болезненным состоянием. Его диагностируют в год у 1 из 800 новорождённых мальчиков. Часто провести полноценную диагностику недуга не удаётся, что в дальнейшем становится причиной тяжёлого его протекания. Обычно болезнь приводит к бесплодию, поэтому можно сказать, что из поколения в поколение она не передаётся.
Распространенность заболевания
Синдром Клайнфельтера является одним из наиболее распространенных генетических заболеваний. Около 0,2% мужского населения Земли страдает этой патологией. Кроме того, синдром Клайнфельтера – третья по распространенности эндокринная патология у мужчин (после сахарного диабета и гиперфункции щитовидной железы). На сегодняшний день синдром Клайнфельтера является наиболее частой причиной врожденного нарушения репродуктивной функции у мужчин. По статистическим данным, около половины случаев синдрома Клайнфельтера остаются нераспознанными. Нередко такие пациенты обращаются за помощью по поводу различных нарушений (бесплодие, нарушения эректильной функции, гинекомастия, остеопороз и др.), однако основное заболевание остается недиагностированным.

Синдром Клайнфельтера обусловлен мутацией генов, приводящей к удвоению женской половой хромосомы в кариотипе мужчины. Нерасхождение половых хромосом в процессе мейоза либо митоза может быть обусловлено различными факторами. Самыми распространенными среди них являются:
- Вирусы,
- Неполноценность иммунной системы матери или отца,
- Плохое экологическое состояние окружающей среды,
- Дети от родственных браков,
- Ранний или поздний возраст матери,
- Наследственные патологии в предыдущих поколениях.
Мальчики с синдром Клайнфельтера вместо нормального мужского генотипа ХУ приобретают одну У хромосому и несколько Х хромосом. Такое изменение генетического набора приводит к появлению особых внешних данных, незначительному снижению интеллекта и развитию целого ряда сопутствующих заболеваний.
Повышение концентрации фолликулостимулирующего и лютеинизирующего гормонов в крови приводит к фиброзу, гиалинозу и атрофии семенных канальцев. Яички перестают развиваться, становятся маленькими и плотными. Облитерация семенных канальцев заканчивается развитием азооспермии и бесплодия.
Признаки и симптоматика
В отличие от большего числа различных болезней с нарушением хромосомного набора, внутриутробное развитие малышей с таким диагнозом проходит вполне нормально. Это говорит о том, что ни в младенческом, ни в раннем детском возрасте, заподозрить прогрессирование генетического недуга невозможно. Первые его признаки могут проявиться в препубертатном периоде:
- мальчики от 5 до 8 лет отличаются высоким ростом (относительно своих сверстников);
- талия высокая;
- ноги и руки удлинённые;
- нарушение восприятия информации на слух.
Признаки недуга в подростковом периоде:
- гинекомастия — увеличение груди;
- на лице отмечается незначительная растительность или она может полностью отсутствовать;
- волосы в лобковой зоне отрастают по женскому типу (треугольником);
- оволосение на груди и прочих частях тела отсутствует;
- маленькие яички.
По достижению 25 лет, больные начинают предъявлять жалобы на:
- снижение либидо и потенции;
- мужское бесплодие;
- остеопороз;
- ожирение;
- возможно также развитие сахарного диабета, ревматоидного артрита.

Симптомы болезни напрямую зависят от сформированного кариотипа. Степень их выраженности зависит от того, сколько дополнительных хромосом имеет этот самый кариотип. Симптомы кариотипа 48 ХХYY:
- высокий рост. В большинстве случае рост пациента выше 182 см;
- агрессивность;
- снижение интеллекта;
- дисфории;
- склонность к депрессии;
- замедленная речь.
Симптомы недуга с кариотипом 48 ХХХY:
- рост средний или высокий;
- глазной гипертелоризм;
- плоская переносица;
- клинодактилия 5 пальца;
- снижение интеллекта;
- апатия;
- агрессия отсутствует.
Симптомы патологии в случае кариотипа 49ХХХХ:
- переносица становится практически плоской;
- глазной гипертелоризм;
- микроцефалия (голова маленькая по сравнению с телом);
- глазная щель узкая;
- аномалии развития верхних и нижних конечностей (искривление формы стоп, коленных суставных сочленений);
- вспышки гнева;
- агрессивность.
Симптомы мозаичной формы недуга такие же, как и при классической. Единственное, что стоит отметить отдельно, это то, что при этой форме у пациента сохраняется возможность иметь детей. Конечно, она снижена, но все же присутствует.
При клинически выраженном синдроме Клайнфельтера необходима пожизненная заместительная терапия препаратами мужского гормона тестостерона. Адекватная терапия позволяет не только улучшить внешний вид и общее самочувствие больного, но и вернуть способность к нормальной половой жизни. Кроме того, заместительная терапия предупреждает остеопороз и мышечную слабость, а в случае их развития способна вернуть кости и мышцы пациента в нормальное состояние. В юном возрасте лечение необходимо начинать сразу же после постановки диагноза, поскольку это необходимо для профилактики гинекомастии. Дело в том, что уже развившаяся гинекомастия при синдроме Клайнфельтера не подвергается инволюции даже в случае адекватного лечения. Нередко пациенты испытывают сильный психологический дискомфорт из-за увеличенных грудных желез, так что приходится прибегать к хирургической коррекции (мастэктомия). Для профилактики таких сопутствующих заболеваний, как ожирение и сахарный диабет второго типа, больным рекомендуют придерживаться диеты и следить за собственным весом.
Профилактика синдрома и прогнозирование
Пациенты, страдающие синдромом Клайнфельтера, имеют такую же продолжительность жизни, как и другие люди, правда, наличие склонности к появлению хронических заболеваний может оказаться фактором наступления ранней смертности. Большинство таких больных оказываются бесплодными. Единственно вероятным вариантом рождения детей в семье, в которой партнер болен, служит использование донорской семенной жидкости. Но, тем не менее, при наличии мозаичной формы синдрома Клайнфельтера мужчина все же может стать отцом самостоятельно либо, использовать вспомогательную репродуктивную технологию, к примеру, экстракорпоральное оплодотворение.
Для оценивания вероятности рождения ребенка с этим синдромом в процессе наблюдения беременности женщинам предлагают проходить пренатальный скрининг. Правда, даже в случаях получения положительных сведений о наличии такого синдрома у плода, настаивание на том, чтобы женщина прервала беременность, со стороны гинеколога является абсолютно недопустимым. Таким образом, решение вопроса о целесообразности продолжения беременности должны принимать исключительно будущие родители. При наличии нормального кариотипа у родителей риск появления ребенка с подобной хромосомной аномалией составляет не больше одного процента. Диспансерное наблюдение пациентов, страдающих синдромом Клайнфельтера, осуществляют эндокринологи.
Что такое болезнь Мондора и как лечить патологию?
Сгустки крови в просвете кровеносного сосуда (тромбы) могут возникнуть на разных участках. Поверхностный тромбофлебит грудной клетки, воспаление вен молочной железы и других частей тела носит название болезнь Мондора.
Что представляет собой заболевание?
Болезнь Мондора, известный также, как эндофлебит торакоэпигастральных вен или шнуровидный тромбофлебит, является воспалительным процессом венозных стенок и поверхностей. Впервые заболевание было зафиксировано, в деталях описано и выделено в самостоятельное хирургом из Франции Генри Мондором в 1939 году, чьим именем и назвали патологию. Ранее – с 1869 г – патологическое состояние расценивалось, как проявление склеродермии, т. е. аутоиммунного заболевания тканей.
Вначале под болезнью Мондора подразумевался тромбофлебит, т.е. тромбоз с воспалением грудной клетки – ее поверхности, некоторых областей молочной железы. Потом (к середине 20 века) к ней стали относить другие локализации. При патологии поражаются различные части всей венозной сети организма, а именно, отделы:
- плеча, предплечья;
- молочной железы у женщин;
- полового члена у мужчин;
- поверхности грудной стенки;
- отдела брюшной стенки.
Некоторые специалисты объединяют недуг с заболеваниями венозных сосудов пениса и яичек, подмышечной впадины, предплечья. Если тромб возник подмышками, появляется уплотнение от 5 до 30 см, шнуровидный тяж на грудной стенке. Оно сращено и двигается вместе с кожей, иногда уходит в подкожную клетчатку живота (передней стенки) и движению не мешает.

Тяж на поверхности грудной клетки и живота
Если имеются признаки интоксикации, то проявляются крайне слабо. При пальпации шнуровидный тяж напоминает плотный катетер. При обследовании уплотнение умеренно болезненно.
Условно болезнь делится на два периода:
- Первая фаза, когда в венах обнаруживается тромб. Венозные стенки утолщаются.
- Вторая фаза, наступающая через 1,5-2 недели после начала патологического процесса. Вена подвергается склерозированию, и кожный покров вокруг вовлекается в воспалительный процесс. Это происходит при отсутствии лечения.
Несмотря на то, что открыли эту болезнь давно, в литературе она описывалась редко. Объясняется это тем, что патология имела легкое клиническое течение, а большинство заболевших находились под врачебным наблюдением короткое время. Распространены случаи самоизлечения. Патологию рассматривали и продолжают рассматривать, как редкую и не угрожающую жизни.
Причины возникновения
Болезнь Мондора бывает первичной (спонтанной, идиопатической) и вторичной, когда связана с другими заболеваниями или повреждениями.
При спонтанном варианте генезис не выясняется. Развитие патологии бывает спровоцировано сбоями в работе иммунной системы организма, а также кожными поражениями поверхности грудной клетки. Например, постоянное взаимодействие с неудобной одеждой (нижнее белье, рабочие фартуки) становятся причиной флебита. Провокаторы вторичной формы болезни называют следующие:
- удаление аппендикса;
- последствие аллергии;
- осложнение инфекций, фурункулеза;
- гидраденит;
- воспаление сальных желез;
- операции грудной клетки;
- злокачественные опухоли;
- хронический мастит;
- регулярное , резкое напряжение рук;
- патологии тканей (волчанка, артрит);
- реакция на внутривенное введение наркотиков.
Распространенные причины вторичной патологии – повреждения, даже незначительные, кожи молочной железы и смежных областей грудной клетки или оперативное вмешательство. Синдром проявляется спустя несколько недель после проведения операции. Иногда болезнь Мондора возникает на стороне противоположной той, где было хирургическое вмешательство.
Шнуровидный тромбофлебит Мондора не влияет на самочувствие человека, однако имеет характерные симптомы, которые помогают правильно диагностировать патологию:
- Первым делом люди обращают внимание на твердое вертикальное уплотнение.
- Утолщение слабо прощупывается, при этом возникают боль и жжение, которые отдают в подмышечную область и подложечную часть (не всегда). При поднятии конечностей и глубоком вдохе дискомфорт чувствуется сильнее.
- Пораженный участок краснеет и отекает, может сопровождаться сыпью. Чувство жжения не проходит.
- Может повышаться температура тела, болеть голова, воспаляться лимфатические узлы подмышками (редкие явления).
- С рубцеванием больных вен воспалительный процесс охватывает и близлежащие ткани. Морщины лучеобразной формы можно увидеть, подняв руку.

Болезнь Мондора (жгутообразное уплотнение под грудью)
Кто в зоне риска?
Проведенные исследования утверждают, что тромбофлебит Мондора чаще возникает у женщин, чем у мужчин, хотя этого мнения придерживаются не все медики. В группу риска входят молодые люди от 25 до 40 лет. Гораздо реже патология встречается в пожилом возрасте, от 64 до 70 лет в среднем. Далеко не все заболевшие обращаются к доктору.
Факторы риска заболевания включают операции на груди, инфекции, травмы грудной клетки. Болезни Мондора подвержены люди с некоторыми заболеваниями и патологическими состояниями, указанными выше. Также в группе риска – беременные, кормящие и те, кто по роду деятельности подвергается радиации и носит одежду, сковывающую движения и повреждающую определенные участки кожи.
Диагностика
Наличие болезни Мондора легко определяется. Обнаружить его можно на первичном обследовании пациента с помощью пальпации болезненной области. Прощупывание определяет уплотнение, которое движется вместе с кожей. В анамнезе присутствуют такие патологические состояния, как жжение, болевой синдром, покраснение эпидермиса, повышение температуры тела. Могут потребоваться дополнительные анализы и исследования.
Важно дифференцировать патологию с другими: мастопатией, невралгией межреберной, миозитом и др. Врачебные ошибки приводят к ненужному хирургическому вмешательству.
Клиническая картина патологии типична, но в некоторых случаях для диагностики болезни Мондора используются следующие методы медицинского обследования:
- УЗИ тромбированного сосуда.
- Маммография. На ней визуализируются границы уплотнения.
- Исследование белков. Выявляет патологию по изменению характера кровотока.
- Биопсия, обнаруживающая изменения вены с признаком воспаления и тромбоза.
- Анализ крови, показывающий наличие лейкоцитоза, моноцитоза и пр.
К какому врачу следует обратиться?
Для диагностики патологии Мондора обращаются к терапевту в районной поликлинике, который проведет первичные исследования и выдаст необходимые направления к узким специалистам. Их выбор зависит и от локализации патологии. Для дифференциации заболевания с другими и (в случае наличия их) проведения своевременной терапии может потребоваться консультация таких врачей, как:
Лечение болезни Мондора
Лечение патологии в целом консервативное, требуется лишь для устранения симптомов, а может и не назначаться вовсе. Терапия при болезни Мондора включает прием медикаментов, местных обезболивающих: антибиотиков, кортикостероидов, антикоагулянтов, препятствующих образованию тромбов.
Цель лечения – купирование воспалительного процесса и возможных осложнений. Для избавления от патологии одинаково эффективны:
- противовоспалительные средства (чаще нестероидные, например, ибупрофен);
- новокаиновые блокады;
- компрессы и физиотерапевтические процедуры;
- нестероидные мази (например, Бутадион – 3 раза в день).

Болезнь Мондора – довольно редкая и не опасная. Серьезные осложнения при ней не встречаются. Но, как и другие флебиты, патология может привести к таким неприятным последствиям, как:
- кровотечение;
- абсцесс, в частности в паравенозной клетчатке (если заболевание имеет инфекционную природу);
- эмболия септическая.
Как правило, заболевание проходит само собой через несколько месяцев. Если симптомы были слабо выражены, человек и не замечает наличие патологии до полного выздоровления (без врачебного вмешательства). В некоторых – очень редких – случаях бывают рецидивы. Основная опасность при данной болезни, как и других похожих заболеваниях венозной системы, кроется в возможной онкологической патологии вен.
В более тяжелой форме патология протекает (и требует постоянного наблюдение) у людей старше 50 лет и при таких сопутствующих заболеваниях, как:
- болезни ЦНС;
- почечные патологии;
- нарушение работы органов ЖКТ.
За всю историю врачебной практики случаи заболевания фиксировались крайне редко, в основном за счет неправильной дифференциации патологии и ее легкого течения. Но при подозрении на наличие данной болезни рекомендуется получить консультацию специалиста, который исключит сопутствующие заболевания, включая такие серьезные, как рак.
Синдром Линча
Синдром Линча — обусловленное генетической мутацией состояние, проявляющееся значительно более частым развитием злокачественных новообразований в некоторых органах, чаще всего в толстой кишке и матке. Как правило, проявления синдрома наследуются из поколения в поколение, что помогает выявлению носителей неблагоприятной мутации и принятию мер по раннему распознаванию злокачественного процесса.
Причина развития синдрома
Причины развития большинства спорадических злокачественных новообразований недостаточно изучены, чуть лучше дело обстоит с наследуемыми из поколения в поколения карциномами.
В начале прошлого века американский морфолог Альфред Уотин нашёл семью немецких эмигрантов, где в каждом поколении были больные раком, чаще толстой кишки, а иногда матки и желудка. Довести исследование до логического завершения не получилось из-за смерти учёного.
Через полвека и ныне здравствующий американский онколог Генри Линч среди своих пациентов нашёл две семьи в каждом поколении имевшие больных раком толстой кишки, причём опухоль у большинства возникала в молодом возрасте. Позже выяснилось, что у всех больных была мутация в одном из генов MMR, отвечающих за сборку ДНК после случайных поломок.
Каждый ребенок от больного родителя получал одну нормальную нить ДНК и вторую с «испорченным» геном — такой тип передачи называется аутосомно-доминантным, отчего в каждом поколении семьи обязательно появлялись онкологические больные.
Как показали последующие исследования, мутантные гены значительно увеличивали скорость малигнизации, если кишечный полип до рака в среднем «растёт» от 10 до 15 лет, то при генетическом сбое на это требуется меньше 3 лет.
Какие варианты заболевания встречаются?
На основании клинических проявлений были выделены варианты наследственного заболевания:
- Синдром Линча I — у молодых членов семьи развивается только рак толстого кишечника.
- Синдром Линча II — кроме рака кишки возникают и другие злокачественные опухоли.
- Болезнь Мюир-Торре — толстокишечный рак сочетается с множественными доброкачественными и злокачественными кожными новообразованиями, исходящими из сальных желез и волосяных фолликулов.
- Истинный синдром Тюрко — колоректальный рак и злокачественная опухоль головного мозга — глиобластома.
Ассоциированные с синдромом Линча опухоли
Самое частое проявление генетического дефекта — колоректальный рак (КРР), из всех кишечных карцином 3–5% связаны с синдром Линча. Риск развития опухоли очень высок и достигает 75%, причём инициация злокачественного заболевания чаще всего случается до 50-летия.
Высока вероятность развития рака тела матки, но почти вдвое ниже КРР. Эндометрий при синдроме поражается много раньше, чем в общей популяции, и в большинстве случаев сопровождает вхождение женщины в климактерический период.
Много меньше, но выше популяционного риск, возникновения рака яичников, карциномы желудка и мужской мочевыделительной системы, злокачественных опухолей головного мозга.
Нет однозначных доказательств повышения вероятности при мутации в генах MMR карцином молочной, предстательной и поджелудочной желез.
Нечасто у носителей генетической мутации в коже возникают похожие на шелушащиеся бородавки кератоакантомы и «кофейные» пятна.
Диагностика синдрома Линча
Первоначально носителей генетической мутации выявляют по медицинской истории семьи, где в разных поколениях было хотя бы три раковых больных. Методика опроса по «Амстердамским критериям II» выясняет у кого с учётом степени кровного родства и в каком возрасте выявляли злокачественные новообразования. Чувствительность методики невысока, дополнительные критерии Bethesda улучшают результаты опроса, но таким способом не удается выявить более четверти наследников синдрома.
Сегодня для диагностики наследственного заболевания используют специальные компьютерные программы. Окончательный диагноз выставляется после молекулярно-генетического исследования, обнаруживающего мутации в генах. Генетику необходимо выполнить и всем кровным родственникам больного, чтобы наблюдать их и вовремя обнаружить рак.
Положительных по генетическим мутациям пациентов с 30–35 лет регулярно обследуют:
- Женщинам ежегодно выполняется гинекологический осмотр с УЗИ и берут кровь на онкомаркер СА-125;
- Мужчины каждый год сдают анализ мочи;
- Вне зависимости от половой принадлежности каждые 2–3 года выполняется гастроскопия и анализы на хеликобактерную инфекцию, которую необходимо лечить.
Зачем нужен анализ на микросателлитную нестабильность?
Важный анализ при кишечной карциноме — выявление микросателлитов ДНК в опухолевых клетках, результат определяет прогноз заболевания и влияет на выбор лечения. Микросателлитная нестабильность (МСН, MSI) коррелирует с распространенностью кишечной карциномы, так при II стадии обнаруживается у каждого пятого, при IV — у каждого 25 больного.
В нормальной клетке регулярно случаются поломки ДНК, но легко устраняются, поэтому нить ДНК остается «как прежде». Мутация генов репарации может приводить к образованию в разорванной ДНК ни единственной правильной «заплатки», а множества дефектных «заплаток», составленных из обрывков разной длины, но из одной и той же «ткани» нуклеиновых кислот — это и есть микросателлиты.
При небольшой опухоли МСН выступает маркером хорошего прогноза и позволяет отказаться от профилактической химиотерапии, при запущенном заболевании — всё ровно наоборот. При выявлении микросателлитной нестабильности в клетках обычного спорадического рака в схему химиотерапии включают платиновые производные, в исследованиях отмечена высокая результативность иммуноонкологических препаратов.
При подозрении на наследственное заболевание, но отрицательных Амстердамских критериях у выходцев семейных кланов, часто сталкивающихся со злокачественными заболеваниями, обнаружение микросателлитной нестабильности позволяет установить синдром Линча. Нестабильности микросателлитов не обязательна для клеток обычной карциномы, но практически не бывает синдрома Линча без МНС, поэтому при известных исторических семейных обстоятельствах она признаётся маркером генетической патологии.
Особенности кишечной карциномы при наследственной патологии
При синдроме Линча значительно ускорено развитие рака из полипа, из-за чего болезнь развивается не в преддверии 70-летия, как при обычном злокачественном процессе, а в возрасте «чуть за» 40 лет. Курение и избыточный вес мужчины тоже повышают скорость малигнизации полипов.
Поражаются преимущественно правые отделы кишечника, что совсем не характерно для спорадического рака, как правило, такая локализация отмечается только у каждого третьего больного. Генетические опухоли часто высокой степени злокачественности и нередко с метастазами в лимфоузлах, но выживаемость пациентов выше, чем при спорадическом КРР.
При синдроме после оперативного лечения высока вероятность появления опухоли в другом отделе кишечника и с течением времени рецидивов всё больше.
Стандартная тактика лечения таких пациентов не разработана, в некоторых случаях рассматривается больший объём оперативного вмешательства, но всё очень индивидуально.
Профилактика развития злокачественных новообразований
Профилактика колоректального рака — своевременное удаление полипов, клинические исследования показали, что при синдроме Линча прием аспирина несколько снижает скорость малигнизации. В отношении других злокачественных процессов меры профилактики не разработаны, основной упор делается на регулярные обследования на протяжении всей жизни.
Самое разумное для носителей мутации не просто проходить регулярное обследование в районной поликлинике, а непременно в онкологическом учреждении, где знают все «болевые точки» таких пациентов и могут предложить превентивное лечение.
Болезнь Блаунта

Болезнь Блаунта (болезнь Эрлахера-Блаунта-Биезиня, синдром Барбера, деформирующий остеохондроз большеберцовой кости, деформирующий эпифизит большеберцовой кости) – заболевание, при котором большеберцовая кость искривляется в верхней части, вследствие чего развивается варусная (О-образная) деформация большеберцовой кости.
В отдельных случаях наблюдается вальгусная (Х-образная) деформация. Причина развития заболевания – поражение эпифизарного хряща в области мыщелков большеберцовой кости. Обычно страдает внутренний мыщелок, реже наружный. Болезнь развивается либо в 2-3 года, либо возрасте старше 6 лет. Проявляется видимой деформацией верхней трети голени. Диагноз выставляется на основании клинических и рентгенологических признаков. Лечение в большинстве случаев хирургическое.
Оглавление:
Болезнь Блаунта – деформация верхней трети голени, обусловленная поражением эпифизарного хряща большеберцовой кости. Мнения относительно распространенности заболевания различаются. В большинстве медицинских руководств эту патологию относят к числу редко встречающихся, однако некоторые ортопеды полагают, что легкие формы заболевания часто не диагностируются или рассматриваются, как рахитоподобные деформации. Девочки страдают чаще мальчиков.


Причины болезни Блаунта
Причины возникновения болезни Блаунта окончательно не установлены. Предполагается, что нарушение развития эпифизарного хряща обусловлено локальной остеохондропатией или хондродисплазией. Заболевание может сочетаться с другими врожденными аномалиями развития, не исключен семейный характер наследования.
Предрасполагающими факторами считаются избыточная масса тела, раннее начало ходьбы и нарушения эндокринного баланса. Пусковым моментом является перегрузка неподготовленной костно-мышечной системы в сочетании с определенным анатомическим вариантом строения нижней конечности.
Варусная установка голени становится причиной перегрузки внутреннего или наружного мыщелка большеберцовой кости, вследствие чего эпифизарная зона расширяется, скашивается, смещается внутрь и книзу. Из-за неравномерного распределения нагрузки повышенному давлению подвергаются не только кости, но и мягкие ткани, что приводит к возникновению нейродистрофических расстройств.
В результате функция конечности еще больше нарушается, патологические изменения в эпифизе усугубляются. Процесс окостенения нарушается, хрящевые клетки либо превращаются в костную ткань медленнее, чем в норме, либо трансформируются в неполноценную кость, неспособную выдерживать обычные нагрузки. Мыщелок растет под углом, в области метафиза появляется клювовидный выступ, а ниже формируется искривление. В нижних отделах голень остается практически прямой, стопа ротируется кнутри.
Классификация болезни Блаунта
Выделяют две формы болезни Блаунта:
- Инфантильная. Первые признаки болезни появляются в возрасте 2-3 года. Характерно симметричное поражение обеих голеней.
- Подростковая. Симптомы заболевания возникают в возрасте старше 6 лет. Обычно поражается одна голень.
С учетом вида деформации различают:
- Варусное искривление голеней (О-образные ноги). Возникает в большинстве случаев.
- Вальгусное искривление голеней (Х-образные ноги). Выявляется редко.
С учетом степени деформации выделяют четыре варианта болезни Блаунта:
- Потенциальная. Угол искривления не превышает 15 градусов, выявляется краевой склероз (обычно с внутренней стороны, реже – с наружной) в верхней части большеберцовой кости.
- Умеренно выраженная. Угол искривления 15-30 градусов, определяются деструкция и фрагментация проксимального эпифиза большеберцовой кости.
- Прогрессирующая. Выявляется обширная фрагментация и расширение проксимального эпифиза в средней части.
- Быстро прогрессирующая. Ростковая зона в медиальном отделе закрывается, возникает костный мостик между метафизом и эпифизом.
Симптомы болезни Блаунта
Признаки болезни Блаунта обычно появляются в возрасте 2-3 года. Первым проявлением становится искривление голеней, связанное с началом ходьбы. В последующем деформация конечностей постепенно увеличивается. Ребенок быстро утомляется, возникает хромота. Характерна неуклюжая «утиная» походка, обусловленная как непосредственно искривлением голеней, так и разболтанностью связок коленного сустава.
При двустороннем поражении через некоторое время становится заметной диспропорция в длине верхних и нижних конечностей – ноги относительно укорочены вследствие искривления, поэтому руки выглядят неестественно длинными. В отдельных случаях пальцы рук могут достигать коленных суставов.
Пациенты имеют рост ниже возрастной нормы из-за относительного укорочения нижних конечностей. При внешнем осмотре выявляется штыкообразное искривление голеней в верхнем отделе в сочетании с прямыми диафизами. В верхних отделах большеберцовой кости обнаруживается клювовидный выступ. Головка малоберцовой кости выстоит. Голени ротированы кнутри, степень ротации может колебаться в широких пределах (от 20 до 85 градусов). Определяется также плоскостопие, атрофия и снижение тонуса мышц голени.
Диагностика болезни Блаунта
Диагноз выставляется на основании характерной клинической и рентгенологической картины. На рентгенографии коленных суставов выявляются следующие изменения:
- Большеберцовая кость искривлена в верхней части метафиза или практически на границе метафиза и эпифиза. Кость в области искривления выступает в виде клюва.
- Суставная поверхность большеберцовой кости имеет равномерно вогнутую форму и скошена под углом. Высота внутреннего отдела эпифиза в 2-3 раза меньше нормы. Часто определяются признаки повышенной минерализации, иногда наблюдается краевая фрагментация.
- Зона роста с внутренней стороны расширена, костно-замыкательные пластинки имеют нечеткие контуры. У детей старшего возраста может выявляться преждевременное закрытие ростковых зон.
- Кортикальный слой по внутренней поверхности большеберцовой кости утолщен.
- Из-за скручивания голени тени малоберцовой и большеберцовой кости на снимке наслаиваются друг на друга.
Дифференциальная диагностика обычно не требуется. Для детального исследования состояния костной и хрящевой ткани в верхних отделах большеберцовой кости может быть назначена КТ коленного сустава, для оценки состояния мягкотканных структур – МРТ коленного сустава.
Лечение болезни Блаунта
Все пациенты с подозрением на болезнь Блаунта, даже при минимальном искривлении голени, должны постоянно наблюдаться у детского ортопеда. При незначительных деформациях (потенциальная степень) назначают массаж и комплекс ЛФК, включающий в себя корригирующие упражнения и обучение корригирующим позам. Ребенка направляют на ГБО-терапию, парафин и грязевые аппликации. При необходимости проводят стимуляцию мышц с использованием специальных препаратов. Пациентам с плоскостопием рекомендуют носить ортопедическую обувь и выполнять специальные упражнения.
Умеренное и выраженное отклонение большеберцовой кости при болезни Блаунта может стать причиной развития деформирующего артроза, поэтому при выявлении подобных деформаций проводится ранняя профилактика. В младшем возрасте используются этапные гипсовые повязки и специальные ортопедические изделия в сочетании с общеукрепляющей терапией и УФ-облучением. Если деформация не была устранена по достижении 5-6-летнего возраста, ребенка направляют в отделение ортопедии для хирургического устранения деформации.
Наиболее эффективной методикой является наложение аппарата Илизарова в сочетании с корригирующей высокой остеотомией большеберцовой кости. В ряде случаев дополнительно выполняют низкую остеотомию малоберцовой кости. Иногда между фрагментами кости после остеотомии устанавливают костные аллотрансплантаты. При выраженной нестабильности коленного сустава одновременно проводят пластику связок.
Прогноз при болезни Блаунта зависит от выраженности деформации, степени поражения ростковой пластинки, своевременного начала лечения и сроков проведения оперативных вмешательств.
Внимание! информация на сайте не является медицинским диагнозом, или руководством к действию и предназначена только для ознакомления.
Популярная информация
для пациентов
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Материалы, предоставленные на сайте, собраны из открытых источников и носят ознакомительный характер. Все права на данные материалы принадлежат их законным правообладателям. В случае обнаружения нарушения авторских прав — просьба сообщить через обратную связь. Внимание! Вся информация и материалы, размещенные на данном сайте, представлены без гарантии того, что они не могут содержать ошибок.
Есть противопоказания, необходимо проконсультироваться со специалистом!



-0 Комментарий-