Содержание:
- 1 Боль в тазобедренном суставе, отдающая в ногу и ягодицу
- 1.1 Почему болит тазобедренный сустав и отдает в ногу
- 1.2 Причины болевых ощущений в тазобедренном суставе
- 1.3 Болит тазобедренный сустав с левой (правой) стороны и отдает в ногу
- 1.4 Симптоматика
- 1.5 Диагностика
- 1.6 Боль в бедре. Боли в паху или ягодицах
- 1.7 Тянущая боль в бедре, ягодице и паху
- 1.8 Основные причины тянущей боли в ноге, обусловленные поражением опорно-двигательного аппарата
- 1.9 Потенциальные причины тянущей боли в бедрах, не связанные с поражением опорно-двигательного аппарата
- 1.10 Бесплатная консультация и диагностика врача
- 1.11 Диагностика
- 1.12 Лечение
Боль в тазобедренном суставе, отдающая в ногу и ягодицу
Почему болит тазобедренный сустав и отдает в ногу
С сегодняшним темпом жизни боль в тазобедренном суставе, отдающая в ногу и ягодицу, часто беспокоит людей. В начальной фазе заболевания дискомфорт проявляется только в суставе. Когда поражаются околосуставные ткани (мышцы, нервные окончания, сухожилия), боль начинает ощущаться за его пределами.
.jpg)
Такие симптомы — проявление различных патологий и травм, которые ограничивают движение сустава и приводят к утрате работоспособности человека. Нарушения могут привести даже к инвалидности. Тазобедренное сочленение испытывает немалые нагрузки, поэтому существует большой риск износа и травмы.
Причины болевых ощущений в тазобедренном суставе
Основные причины болей, отдающих в ногу и ягодицу:
1. Переломы шейки бедра (чаще страдают престарелые люди из-за возрастных изменений в структуре костной ткани), крестца и лобкового сочленения, компрессионный перелом позвоночника.
2. Травмы: ушибы тазовой кости, растяжения мышц и связок тазобедренного сустава.
3. Регулярные тяжелые физические нагрузки, из-за которых стирается хрящ.
4. Воспаление сухожилий и раздражение седалищного нерва. Больному трудно долго стоять и сидеть.
5. Патология развития или специфика строения тазобедренного сочленения, мышц и связок.
6. Патологии: невралгия латерального кожного нерва, паховая грыжа, диспластический артроз.
7. Болезни позвоночника: остеохондроз, артроз межпозвонковых дисков, стеноз позвоночного канала.
8. Заболевания: артриты, фибромиалгия, анкилозирующий спондилоартрит, коксартроз.
9. Инфаркт сустава и аваскулярный некроз.
10. Болезни эндокринной системы.
11. Сосудистые заболевания, варикоз и неправильное кровоснабжение сустава.
12. Остеомиелит, туберкулез.
На начальном этапе боль проявляется эпизодически, без лечения постепенно усиливается.
.jpg)
Возможные заболевания
В медицинской практике выделяют заболевания, вызывающие боли при ходьбе, беге, в покое, отдающие в ногу и ягодичную область, с правой стороны и с левой. Зная симптомы болезней, можно вовремя посетить доктора и избежать осложнений. Основными патологиями суставов считаются:
1. Артрит. Ранее воспалением тазобедренного сочленения страдали пожилые люди. Сегодня эта болезнь коснулась людей среднего возраста с избыточным весом, слабыми защитными силами организма и малой подвижностью. Человек испытывает ноющие болевые ощущения в ноге или паху. Они проявляются резче, если больной хочет присесть или подняться, во время ходьбы и по утрам. Для ослабления боли помогут регулярные умеренные физические нагрузки. Для постановки диагноза применяются КТ, МРТ, УЗИ, рентгенография, артроскопия и анализы крови.
2. Артроз. Эта болезнь поражает большую часть населения. Возникает из-за разрушения суставного хряща. Боли возникают при изменении положения тела. Прекращаются после того, как человек расходится. В запущенной стадии сустав болит и в состоянии покоя. Чтобы определиться с диагнозом, нужно пройти УЗИ, рентген и МРТ, а также сдать кровь и мочу на анализы.
3. Коксартроз. Болезнь постоянно прогрессирует, происходят необратимые изменения в суставе, человек становится инвалидом. Большая часть больных — женщины после 40 лет, спортсмены и люди, склонные генетически к этой патологии. Симптомы, как и при артрозе, на поздних стадиях боль затрагивает сустав, ногу, ягодицу. Наступает ограниченность движения. Диагностика проводится стандартными методами.
4. Бурсит. Воспаление в суставных сумках возникает после травм или попадания бактерий. Проявляется отеком синовиальной оболочки. Увеличивающаяся жидкость провоцирует патологический процесс в окружающих тканях и сухожилиях. Пульсирующая боль отдает в ногу, усиливается к концу дня или при длительной неподвижности. Сустав опухает и появляется покраснение, добавляется слабость и рост температуры. Для определения диагноза достаточно провести пальпацию, сдать кровь на определение воспалительных процессов в организме, сделать рентген с контрастным окрашиванием экссудата.
5. Тендинит. Воспалениями сухожилий больше подвержены спортсмены из-за сильных нагрузок. Проявление этой болезни — острая боль, охватывающая все связки, вплоть до пальцев ног, с ростом нагрузок она усиливается. Диагностируют при помощи рентгена, анализа крови, УЗИ и МРТ.
6. Изменение анатомии сустава. Дисплазия и аномалии роста костных тканей также вызывают боли в суставах. В начале течения болезни дискомфорт появляется после нагрузок, если патология затрагивает нервные окончания, боль становится острее. Диагностика проводится при помощи рентгенографии, УЗИ, томографии и анализов крови.
7. Заболевания других органов и систем. Боль может быть отражением патологий близлежащих органов. Например, мочеполовой системы, почек и кишечника.
8. Опухоли тканей и костей. Различные новообразования причиняют боль в бедре. Характер их проявления зависит от области локализации и темпа роста опухолей.
Заболевания — причины боли в области таза и ног
Рекомендованные методы лечения
Несмотря на похожие симптомы (болят кости, поясница, болит слева или справа, при ходьбе или в покое), лечение каждой болезни специфическое. Поэтому консультация специалиста необходима.
Самостоятельное лечение может только усугубить процесс.
После того как ортопед или ревматолог определился с диагнозом, нужно приступить к лечению. Первым делом снижается нагрузка на больную конечность, рекомендуется больше отдыхать. Затем врачом назначаются противовоспалительные, обезболивающие препараты и разогревающие мази. Для устранения спазмов применяются миорелаксанты. Для регенерации тканей и хрящей в сустав вводят хондропротекторы. Рекомендовано принимать витаминные комплексы для общего укрепления организма.
.jpg)
В период стойкой ремиссии проводятся физиотерапевтические процедуры (ультравысокочастотная индуктотермия, лазерная и магнитотерапия), массажи и лечебная физкультура. Хорошо зарекомендовали себя радоновые и грязевые ванны.
Оперативное вмешательство проводят, если есть кровь в суставной полости и гнойное воспаление. Злокачественные опухоли также удаляют. При разрушенных тканях и хрящах проводится эндопротезирование — замена сустава.
.jpg)
После этого больной должен выполнять специальные упражнения для освоения сустава.
Способы обезболивания
Часто больные назначают сами себе анальгетики. Но они лишь на время купируют боль, а проблема не исчезает.
Вначале можно попробовать немедикаментозные способы обезболивания:
ограничить физические нагрузки;
сделать массаж больной зоны;
приложить холод, если причина боли — травма.
Если эти методы не принесли облегчения, применяются такие препараты:
нестероидные противовоспалительные средства не только уменьшают воспаление, но и снимают боль;
ненаркотические болеутоляющие препараты;
наркотические болеутоляющие препараты, отпускаются строго по рецепту врача.
Профилактические меры
Для профилактики патологий и болей в тазобедренном суставе нужно вести активный образ жизни, проводить утреннюю зарядку, отказаться от вредных привычек, полноценно питаться. По назначению докторов можно употреблять биологически активные добавки и гомеопатические препараты, укрепляющие кости и околосуставные ткани. Избегать переохлаждений и перегрева.опубликовано econet.ru.
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Болит тазобедренный сустав с левой (правой) стороны и отдает в ногу
Боль в тазобедренном суставе, отдающая в ногу и ягодицу, является одной из причин ограничения подвижности, поэтому требует лечения.
Воспаление в сочленение развивается вследствие травм, заболеваний опорно-двигательного аппарата и инфекционных процессов. Патологии, служащие причинами развития болевых ощущений в конечности:
- Врожденный вывих бедра (часто сопровождается защемлением нерва, диагностируется у новорожденных детей);
- Ушиб тазобедренного сустава (часто травмируются спортсмены, характеризуется травмированием мягких тканей и костных структур);
- Болезнь Бехтерева (боль локализуется к области крестца, иррадиирует в колено, бедренную или паховую область, носит простреливающий характер);
- Коксартроз (на поздних стадиях происходят необратимые дегенеративные процессы в суставной головке, что провоцирует иррадиацию боли в ягодицу, паховую область и поврежденный сустав);
- Ревматоидный артрит (при развитии дистрофических процессов отмечаются болевые ощущения простреливающего характера. Проявляются преимущественно ночью, характерно усиление болевого синдрома в положении лежа на боку. Иррадиирует в левую и правую ногу);
- Артроз (боль отступает в состоянии покоя, усиливается при смене положения и ходьбе);
- Перелом шейки бедра (ноющая боль в тазобедренном суставе, усиливающаяся при попытках движения и пальпации, бедро гиперемировано, визуально отмечается отечность и гематома в очаге патологии, часто встречается у людей в возрасте);
- Бурсит бедра (воспаление суставной сумки, для которого характерно то, что боль тянет всю ногу, усиливается дискомфорт при движении, болезненность приобретает жгучий характер);
- Опухоли тазобедренного сустава;
- Тендинит (повреждение с последующим воспалением сухожилий вследствие травмы или инфекционного поражения, характеризуется болями, распространяющимися вниз до икроножной мышцы и пальцев стоп, усиливается при любом движении).

Предрасполагающие факторы дискомфорта в тазобедренных суставах – это переохлаждение, длительная физическая нагрузка, генетическая наследственность.
При инфекционных поражениях, провоцирующих повреждение нервных волокон, возможно снижение болевого синдрома с одновременным уменьшением чувствительности и онемением в конечностях.
Симптоматика
Что делать, если болит нога в тазобедренном суставе, определяет врач. Изучение клинической картины и визуальный осмотр позволяет предположить причину патологии и поставить предварительный диагноз, назначить дополнительные методы диагностики.
Симптомы зависят от локализации очага патологии и проявляются следующим образом:
- При повреждении хрящей и суставных поверхностей боль локализуется не только в зоне поражения, но и иррадиирует в голень;
- Уменьшение подвижности и хромота во время ходьбы;
- Укорочение конечности на стороне поражения;
- Тугоподвижность сустава или невозможность полого сгибания и разгибания сочленения;
- Болезненность при ходьбе после сна или длительного сохранения неподвижного положения.
Болит тазобедренный сустав с правой или с левой стороны и отдает в ногу в зависимости от локализации очага патологии, характерна иррадиация синдрома в обе конечности при повреждении позвоночного столба.

Сопровождается боль в тазобедренном суставе гиперемией окружающих тканей и отечностью. Для инфекционных процессов характерно прогрессирование симптомов интоксикации – головокружения, тошноты или рвоты, слабости и отсутствия аппетита.
Не существует определенных заболеваний, характеризующихся болями в тазобедренном суставе с левой стороны. Предрасполагающими факторами для развития патологии в суставе левой ноги являются врожденные деформации или травмы.
Усиление боли в ночное время происходит вследствие попыток организма предотвратить распространение воспалительного процесса и регенерировать поврежденные ткани.
Диагностика
При болях пациент обращается к травматологу или терапевту. Специалист обязан провести внешний осмотр. Во время приема проводится оценка состояния больного:
- Пациента укладывают в лежачее положение (визуально определяется отечность конечности, нога находится в вынужденном положении, пациент не способен ее согнуть, приподнять или отвести в сторону, возможно определение отломков кости при переломе);
- Во время сгибания или разгибания сочленения отмечается хруст, крепитация или щелчки, пациент отмечает сильную боль в ноге в области тазобедренного сустава;
- Визуально определяется укорочение конечности.
Для подтверждения диагноза используются дополнительные методы диагностики:
- Рентгенография;
- Компьютерная томография;
- Эндоскопическое исследование сустава;
- Ультразвуковая диагностика.
Если боль при ходьбе, отдающая в ногу, имеет инфекционную природу, то врач назначает микробиологический посев для выявления возбудителя и подбора препаратов для лечения.

Чем и как лечить болевой синдром решает лечащий врач. Самолечение без установки точного диагноза притупляет симптоматику патологии, что затрудняет дифференциальную диагностику и приводит к переходу болезни в хроническую форму.
Общие принципы лечения:
- При боли в левом тазобедренном суставе отдающей в колено, конечности обеспечивается покой, нога фиксируется в одном положении;
- Во время сна не ложиться на больную сторону;
- При передвижении использовать подручные средства (костыли или кресло).
Медикаментозная терапия заключается в применении следующих средств:
- Нестероидные противовоспалительные средства (Индометацин, Диклофенак) в таблетированной форме или в виде мазей. В тяжелых случаях допустимо применение стероидных гормонов (Преднизолон, Кортизан);
- Миорелаксанты (Диксоний, Мелликтин): способствуют снятию мышечного спазма;
- Мочегонные препараты (Лазикс, Фуросемид) оказывают противоотечное действие;
- Хондропротекторы, витаминные комплексы назначаются для восстановления хрящевой ткани и восполнения недостающих микроэлементов в организме.
Повышается эффективность медикаментозной терапии при совмещении с препаратов с физиотерапевтическими средствами. Их проведение обязательно после снятия острого воспалительного синдрома.
Распространенные физиотерапевтические процедуры:
- Электрофорез;
- Лазеротерапия;
- Магнитотерапия;
- Лекарственный фонофорез;
- Диодинамотерапия.

Для улучшения трофики тканей и восстановления подвижности тазобедренного сустава пациенту назначается курс массажа и ЛФК. Наиболее безболезненная разработка суставов отмечается при посещении бассейна.
Народные рецепты при жгучих болях в тазобедренных суставах:
- В равных количествах смешивается мед, глицерин, спирт и йодовый раствор, затем смесь настаивают 12ч в темном месте. Готовую мазь наносят на очаг патологии, не втирая. В течение 2ч после нанесения лекарства следует сохранять неподвижное положение тела;
- Мазь из мумие: 10г препарата смешать с 90 мл оливкового масла, предварительно подогретого до 60 градусов. Втирать готовое средство дважды в день до полного впитывания;
- Свежие листья капусты накрыть пищевой пленкой и размягчить скалкой до появления сока. Обработанный лист смазать медом и приложить компресс к больному суставу, укутать полиэтиленом и теплой тканью, оставить на ночь. Утром повязку снять, ногу обмыть теплой водой. Длительность лечения 30 дней.
При неэффективности консервативных методов лечения проводится хирургическое вмешательство – эндопротезирование, удаление остеофитов или замена хрящей. Проводится данный метод лечения с учетом стадии патологии и индивидуальных особенностей организма (возраста, хронических заболеваний, прогноза операции).
Когда болит сустав в бедре, не следует избегать помощи врачей: своевременное обращение позволяет выявить причину патологии и подобрать оптимальный метод лечения.
Боль в бедре. Боли в паху или ягодицах
Автор: Evdokimenko · Опубликовано 26.11.2019 · Обновлено 20.03.2020
Боли в области бедер и ягодиц обычно вызывают
- Артроз тазобедренного сустава — коксартроз;
- Асептический некроз головки бедренной кости — инфаркт тазобедренного сустава, аваскулярный некроз;
- Воспаление бедренных сухожилий — трохантерит;
- Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника;
- Артриты — воспаления суставов.
1. Артроз тазобедренного сустава (коксартроз)
Артроз тазобедренного сустава (коксартроз) — этот диагноз ставят очень часто. Гораздо чаще, чем нужно. Когда пациент обращается к врачу по поводу болей в бедре, как минимум в половине случаев ему поставят диагноз коксартроз — артроз тазобедренного сустава. К счастью, на самом деле коксартроз встречается реже. Грамотные врачи знают, что из числа обратившихся по поводу болей в бедрах, больные коксартрозом составляют примерно 25–30%.
Коксартроз обычно возникает после 40 лет, у женщин чуть чаще, чем у мужчин. Болезнь может поражать как один, так и оба тазобедренных сустава. Как правило, коксартроз развивается медленно, за 1–3 года. Хотя бывают и исключения — иногда, после травмы, перегрузки или сильной нервотрепки боли нарастают достаточно быстро, в считанные дни или недели.
Отличительный симптом коксартроза — боль в паху, отдающая вниз по передней и боковой поверхности бедра. Иногда такие болевые ощущения распространяются еще и на ягодицу или отдают в колено. Боли возникают в основном при ходьбе и при попытке встать со стула или с кровати. В покое они почти всегда стихают.
Еще один отличительный симптом коксартроза — ограничение подвижности больной ноги. Заболевшему человеку трудно отвести ногу в сторону, трудно подтянуть ногу к груди; трудно надеть носки или обувь. Заболевший человек вряд ли сможет сесть на стул «верхом», широко раздвинув ноги, или сделает это с большим трудом. Нога почти перестает вращаться (от бедра) вправо-влево или вращается за счет движений поясницы.
Подробнее об артрозе тазобедренных суставов >>
2. Асептический некроз головки бедренной кости
Асептический некроз головки бедренной кости (инфаркт тазобедренного сустава, аваскулярный некроз) — примерно 5–10% от числа обратившихся по поводу болей в бедрах.
Симптомы асептического некроза практически полностью совпадают с симптомами коксартроза, одну болезнь очень трудно отличить от другой. Но в отличие от коксартроза асептический некроз чаще всего развивается быстро, в считанные дни. Довольно часто боли нарастают до максимума и становятся нестерпимыми уже в течение первых двух-трех суток. Причем у многих заболевших боли до конца не проходят даже в покое, ломота в ноге может изматывать человека почти всю ночь. Отдых от нее наступает только к рассвету, в 4–5 часов.
Еще одно отличие от коксартроза: асептическим некрозом чаще болеют относительно молодые мужчины, в возрасте от 20 до 45 лет. Мужчины старше 45 лет заболевают асептическим некрозом намного реже. Еще реже заболевают женщины (в 7–8 раз реже мужчин).
Подробнее об асептическом некрозе >>
3. Воспаление бедренных сухожилий — трохантерит
Воспаление бедренных сухожилий (трохантерит): эта болезнь встречается очень часто — примерно 25–30% от числа обратившихся по поводу болей в бедрах.
Трохантерит может быть как односторонним, когда заболевает только одна нога, так и двусторонним, когда воспаляются бедренные сухожилия сразу на обеих ногах. Женщины болеют гораздо чаще мужчин, причем пик заболеваемости приходится на период климактерической перестройки организма, когда происходит ослабление сухожильной и мышечной ткани. Хотя бывают случаи, когда трохантеритом заболевают и молодые женщины.
Болезнь обычно развивается достаточно быстро, в течение 3–15 дней. Проявляется трохантерит приступами болей по наружной поверхности бедра (область «галифе»).
Болевые ощущения возникают чаще всего при ходьбе или в положении лежа на больной стороне. Боль с самого начала может быть достаточно интенсивной, но в отличие от коксартроза при трохантерите нет укорочения ноги и нет ограничения движения в тазобедренном суставе. Нога без труда отводится в сторону и вращается свободно во всех направлениях. В отличие от человека, болеющего коксартрозом, человек, болеющий трохантеритом, может свободно положить ногу на ногу, без затруднений завязать шнурки, способен легко сесть «верхом» на стул, широко раздвинув ноги.
Подробнее о трохантерите — воспалении бедренных сухожилий >>
4. Синдром грушевидной мышцы
Синдром грушевидной мышцы при повреждениях поясничного отдела позвоночника. Встречается очень часто — примерно 30–40% от числа обратившихся по поводу болей в бедре.
Заболевание чаще бывает односторонним (справа или слева). Боль нарастает быстро, чаще всего за 1–3 дня, после неудачного движения, подъема тяжести или сильного эмоционального переживания, стресса. В ряде случаев приступу предшествуют острые или хронические боли в пояснице. Наибольшая интенсивность боли при синдроме грушевидной мышцы отмечается в области ягодицы; одновременно может болеть крестец и поясница; в ряде случаев боль может опускаться вниз, по задней поверхности ноги, до самой пятки. В отличие от коксартроза боль очень редко отдает в пах — и в любом случае при синдроме грушевидной мышцы боль в ягодице будет гораздо сильнее, чем паховая боль.
Боли в ягодице могут быть выражены сильно как днем, так и ночью. Иногда больному бывает трудно найти удобное положение в первой половине ночи, а иногда болеющий человек просыпается от боли в 3–4 часа ночи. Однако у половины больных боли возникают только при движениях и при ходьбе. При этом ограничение движения в тазобедренном суставе при вращении ноги отсутствует: нога вращается в полном объеме. Но зато нередко возникает острая боль в пояснице или в ягодичной области при попытке поднять выпрямленную ногу или наклониться вперед стоя с прямыми ногами.
Причиной синдрома грушевидной мышцы являются повреждения поясничного отдела позвоночника >>
5. Ревматическая полимиалгия
Ревматическая полимиалгия встречается довольно редко — примерно 1% от числа обратившихся по поводу болей в бедрах. Болеют чаще женщины старше 50 лет. В 70–80% случаев заболевание начинается после перенесенного сильнейшего стресса или тяжелой простуды (гриппа).
Болезнь развивается достаточно быстро, в течение 3–20 дней. Как правило, первыми симптомами болезни являются выраженные симметричные (т. е. одинаковые справа и слева) скованность и боль в области бедер (боль не опускается ниже колен) и нерезкие боли в области плечевых суставов. Болевые ощущения сопровождаются неимоверной слабостью заболевшего. Таких пациентов приводят к врачу буквально «под руки», но не из-за боли, а именно из-за слабости. Именно неимоверная слабость является ключевой точкой в постановке диагноза. Нередко слабость и боль при ревматической полимиалгии сопровождаются снижением аппетита, потерей веса и повышением температуры тела.
Подробнее о ревматической полимиалгии >>
6. Артриты — воспаления суставов
Артриты — примерно 2–4% от числа обратившихся по поводу болей в бедрах. Некоторые виды артритов приводят к воспалению тазобедренных суставов и, соответственно, сопровождаются болью в паху или в бедрах. И хотя это случается довольно редко, мы должны об этом помнить.
В наиболее типичных случаях тазобедренные суставы поражаются при артритах чуть ли не в последнюю очередь, гораздо позже других суставов. Тогда дифференциальная диагностика между артритом и, например, коксартрозом не представляет затруднений — ведь к моменту воспаления тазобедренных суставов пациент обычно уже знает, что он болен артритом, и чаще всего знает, каким именно.
Однако при отдельных разновидностях болезни Бехтерева и при некоторых редких вариантах реактивного артрита воспаление тазобедренных суставов может опережать другие проявления болезни или вообще быть единственным симптомом болезни. И тогда поставить правильный диагноз бывает очень трудно — подобное воспаление тазобедренных суставов очень легко принять за артроз. В таких случаях ошибиться может даже грамотный врач.
Но все же существуют некоторые «особые» признаки, которые позволяют отличить артритическое воспаление тазобедренных суставов от других заболеваний бедер, и в первую очередь — от коксартроза. Главный настораживающий признак, который может указывать на артритический характер воспаления суставов, — утренняя скованность и ломота во всем теле и суставах, возникающая сразу после пробуждения и проходящая затем в течение часа или в течение первой половины дня. Такая скованность характерна именно для воспалительных заболеваний суставов, в первую очередь для болезни Бехтерева и ревматоидного артрита.
Во-вторых, в отличие от коксартроза при артрите болевые ощущения обычно достигают наибольшей интенсивности в ночное время, примерно в 3–4 часа ночи. Интенсивность таких болей бывает очень высока, и боли не уменьшаются от перемены положения тела, как это бывает, скажем, при трохантерите. При движении и ходьбе болевые ощущения, в отличие от артроза, наоборот, чаще всего несколько уменьшаются, а не усиливаются. К вечеру, после того как болеющий «расходился», боли могут вообще исчезнуть, чтобы вспыхнуть с новой силой ночью, под утро.
Подсказкой, кроме того, может послужить и возраст больного. Указанными разновидностями артрита чаще заболевают люди молодые, в возрасте от 15 до 40 лет. А трохантерит, ревматическая полимиалгия и коксартроз за редким исключением начинаются в возрасте старше 40 лет.
Подробнее о симптомах артрита >>
Статья доктора Евдокименко для книги «Боль в ногах», опубликована в 2004 году. Отредактирована в 2012 г.
Тянущая боль в бедре, ягодице и паху
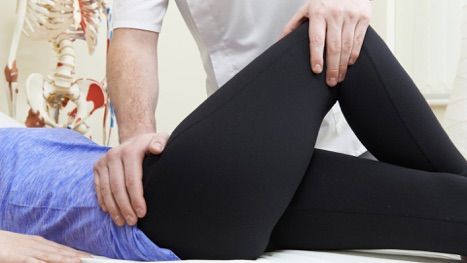
Болевой синдром в области бедер, ягодиц, паха является проявлением такого широкого спектра травматологических, неврологических, ревматологических, сосудистых и инфекционных заболеваний, что разобраться в этом многообразии и поставить правильный диагноз под силу лишь опытному врачу.
Основные причины тянущей боли в ноге, обусловленные поражением опорно-двигательного аппарата
Чаще всего болевые ощущения в области бедра, ягодицы, паху сопровождают многие заболевания с поражением позвоночника, мышц, сухожилий, нервных стволов и кровеносных сосудов нижних конечностей.
Остеохондроз пояснично-крестцового отдела позвоночника
При дистрофических процессах в хрящевой ткани, которые происходят при остеохондрозе, отмечается уменьшение высоты межпозвоночных дисков. В результате усиливается давление на корешковые нервные стволы, объединяющиеся в седалищный нерв. Так как нерв проходит по задней поверхности ягодиц и бедер, то его раздражение приводит к неприятным ощущениям в этой зоне в виде тянущих болей и судорог в ноге. Боль усиливается при ходьбе и нагрузках.
Компрессионное давление на седалищный нерв может оказывать протрузия диска и межпозвоночная грыжа.
Артроз тазобедренного сустава
Деформирующий остеоартроз — коксоартроз появляется в пожилом возрасте в результате дистрофических изменений хрящевых тканей тазобедренного сустава. Чаще страдают женщины.
Характерным признаком коксоартроза является ограничение двигательной активности пораженной конечности. Боль нарастает при активных движениях, успокаиваясь в покое.
Артрит тазобедренного сустава
Заболевание в тазобедренном суставе встречается редко, носит аутоиммунный характер и является вторичным на фоне текущего ревматизма или псориаза. Боли сильные и, как правило, двухсторонние.
Трохантерит
Это воспаление или повреждение сухожилий, окружающих тазобедренный сустав. Наиболее частой причиной заболевания служит травма или перегрузка ног (лишний вес, ношение тяжестей, бег). Характерна боль при движении, локализованная на наружной поверхности бедер – область «галифе». Боли – ноющие постоянные, но в отличие от коксоартроза не наблюдается ограничения в подвижности ноги.
Асептический некроз головки бедренной кости
Симптомы этой патологии во многом схожи с проявлениями коксоартроза – существенным отличием является лишь длительность развития заболевания. При коксоартрозе симптоматика развивается постепенно – годами, а при некрозе патологический процесс прогрессирует быстро, за несколько дней интенсивность боли стремительно нарастает, не давая покоя больному даже ночью. Кроме того, асептический некроз головки бедра чаще поражает молодых мужчин 20-45 лет, а женщины страдают этой патологией в 7-8 раз реже.
Синдром грушевидной мышцы
Проявления этого синдрома связаны с компрессией ствола седалищного нерва и кровеносных сосудов при прохождении их через отверстие в подвздошной кости. Сдавление происходит за счет сокращения грушевидной мышцы.
Болезнь развивается, как осложнение ранее перенесенных травм, при неправильно проведенных инъекциях в ягодицу или в результате переохлаждения. Основным симптомом компрессии нерва является постоянная тянущая боль (иногда с прострелами), которая локализуется по задней поверхности бедра от ягодицы до стопы. Боль может сопровождаться чувством онемения или слабости в ноге.
Потенциальные причины тянущей боли в бедрах, не связанные с поражением опорно-двигательного аппарата
- Лихорадочный синдром при гипертермии, сопровождающий простудные бактериальные и вирусные инфекции.
- Железодефицитная и гемолитическая анемия.
- Нарушения мозгового кровообращения, протекающие с парализацией нижних конечностей.
- Поражение кровеносных сосудов в области малого таза и мягких тканях бедра: варикозное расширение вен, облитерирующий эндартериит, атеросклероз сосудов ног.
- Лимфостаз и вторичное поражение лимфоузлов.
- Осложнения сахарного диабета в виде ангио- и нейропатий.
- Миграция в мышцах личинок кишечных паразитов.
- Заболевания, поражающие арахноидальные (паутинные) оболочки головного и спинного мозга: клещевой энцефалит, полиомиелит и другие инфекции.
- Дистрофия мышц, как следствие длительного отсутствия двигательной активности (обездвиженность).
- Недостаток в питании необходимых микроэлементов: калий, магний, кальций.
- Фибромиалгии.
- Судорожный синдром.
- Опухоли малого таза.
- Боль в бедре у беременных женщин носит физиологический характер связи с деформацией осевого скелета и самостоятельно проходит после родов.

Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли. По итогам консультации даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
Проведем функциональную диагностику позвоночника
Выполним манипуляцию, существенно облегчающую боль
Составим индивидуальную программу лечения
Диагностика
В клинике доктора Длина для постановки правильного диагноза пациенту с жалобами на боли в области бедер, ягодиц и паха назначают следующие методы обследования:
- Сбор анамнеза.
- Внешний осмотр с оценкой неврологического статуса.
- Анализ биомеханики опорно-двигательного аппарата: амплитуда движения в суставах, ограничения движения.
- Кинезиологическое тестирование суставов и мышечно-связочного аппарата.
- Общий и биохимический анализы крови, ревмопробы.
- Инструментальные методы: рентгенография, УЗИ, КТ, МРТ.
Так как тянущие боли в области бедер, ягодиц и паха могут быть обусловлены не только патологией опорно-двигательного аппарата, но и другими заболеваниями, пациенту в рамках дифференциальной диагностики назначается ряд дополнительных исследований и консультации различных специалистов.
Лечение
Боль служит сигналом развития в организме патологических изменений. Если пациент длительное время игнорирует нарастающую симптоматику, пытается избавиться от боли с помощью различных обезболивающих средств и вовремя не обращается к специалистам – это может привести к тяжелым последствиям в виде инвалидизации с потерей самостоятельного передвижения.
Врачи клиники доктора Длина успешно лечат заболевания опорно-двигательного аппарата консервативными методами, которые не только снимают симптомы болезни, но и способны замедлить дальнейшее прогрессирование патологического процесса.
Схема комплексной терапии составляется для каждого пациента индивидуально в зависимости от диагноза, стадии заболевания, клинических проявлений.
В арсенал клиники доктора Длина, специализирующейся на лечении позвоночника и суставов, входят как традиционные способы терапии (медикаментозное), так и инновационные методы мануальной терапии.
Взяв за основу достижения зарубежных и российских ученых в области мануальной терапии, доктор Длин разработал авторскую методику Ди-Тазин терапии, состоящую из трех компонентов: мягкой мануальной техники, многокомпонентного электрофореза и фотодинамической лазеротерапии.
Применяя методику Ди-Тазин терапии, врач добивается следующих результатов в лечении пациентов:
- уменьшается интенсивность боли;
- снимается воспаление;
- усиливается микроциркуляция крови, а, следовательно, и трофика поврежденных тканей;
- улучшается отток лимфы;
- нормализуются обменные процессы;
- приостанавливается дальнейшее разрушение хрящевой и костной ткани;
- активизируются регенеративные процессы в области повреждения;
- стимулируются звенья местной иммунной защиты.
Лечебный эффект мягкой мануальной терапии состоит в том, что болезненно измененные мышцы и связки не растягиваются, как при выполнении классической техники, а сближаются, что ведет к быстрому прекращению боли, снятию спазма в мышцах, устранению ограничений в движении суставов.
За счет электрофореза фармакологические препараты вводятся в очаг поражения через неповрежденную кожу, причем терапевтическое действие лекарства продолжается в течение нескольких суток.
Фотодинамическая фототерапия выполняется в виде аппликации на кожу специального вещества (фотодитазина) в зоне локализации боли. Этот фоточувствительный препарат активируясь под действием определенного спектра волн, испускаемых светодиодной установкой, проникает вглубь тканей и действует на клеточном уровне, ускоряя процессы регенерации.
Методика доказала свою эффективность, не имеет противопоказаний, может применяться в лечении беременных, детей и пожилых людей.
Кроме того, в программу активной реабилитации включают лечебную физкультуру, массаж, кинезиотерапию.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.



-0 Комментарий-