Содержание:
По статистике первое место среди заболеваний сердечно-сосудистой системы у людей старше 45 лет занимает ишемическая болезнь сердца. При отказе от лечения этой патологии или игнорировании рекомендаций специалистов она начинает прогрессировать и может привести к инсульту или даже к смерти.
ИБС: этиология, патогенез
Ишемическая болезнь сердца – это патология, при которой происходит нарушение кровоснабжения сердечной мышцы в результате нарушения циркуляции крови в коронарных сосудах.
Возникает заболевание из-за совокупности таких факторов, как:
- возраст старше 45 лет;
- наличие заболевания у родственников;
- мужской пол;
- высокий уровень холестерина в крови;
- ожирение;
- гипертоническая болезнь;
- курение;
- нарушение питания;
- сахарный диабет;
- сидячий образ жизни;
- злоупотребление алкоголем.
Все эти факторы провоцируют развитие атеросклероза. Он приводит к постепенному сужению просвета коронарных артерий, сосудов головного мозга за счет формирования на стенке сосуда атеросклеротических бляшек и их дальнейшего роста вплоть до полного закрытия просвета.
Ишемическая болезнь сердца – это патологическое состояние, обусловленное недостатком питания сердечной мышцы из-за сужения просвета коронарных сосудов
ИБС имеет несколько клинических форм:
- стабильная стенокардия;
- прогрессирующая стенокардия;
- бессимптомная форма;
- инфаркт миокарда;
- сердечная недостаточность;
- внезапная смерть.
Основной симптом стенокардии – боль за грудиной, сжимающего характера, возникающая на фоне нервной или физической перегрузки. Если изначально боль появляется при усиленной физической нагрузке, то при прогрессирующей форме после прохождения расстояния 100 метров. Она отдает в левую сторону туловища, плечо, руку или под лопатку.
Лечение ИБС
Лечение ишемической болезни сердца имеет такие цели:
- снизить частоту приступов;
- предупредить развитие инфаркта и инсульта;
- увеличить продолжительность жизни.
Терапия считается успешной тогда, когда человек возвращается к нормальной активности при легкой степени тяжести течения. Или приступы беспокоят реже и появляются при усиленной физической нагрузке, если у пациента тяжелая степень заболевания.

Прием средств, помогающих приостановить или вовсе устранить травмирующее воздействие на организм неблагоприятных факторов, вызвавших ИБС, требуется принимать постоянно в течение всей жизни
ИБС препараты для лечения делятся на 3 группы:
- бета-адреноблокаторы;
- антагонисты кальция;
- нитраты.
Бета-адреноблокаторы – препараты при ИБС первой линии. Используются для лечения стенокардии, после перенесенного инфаркта. Эти препараты уменьшают потребность сердечной мышцы в кислороде, снижают давление, уменьшают частоту сердечных сокращений.
Показания к применению:
- стенокардия;
- стенокардия с сопутствующей гипертонической болезнью;
- сердечная недостаточность;
- нарушения ритма.
Среди группы бета-адреноблокаторов применяются:
- «Пропранолол» в дозе от 80 до 320 мг/ сутки;
- «Атенолол» 25–100 мг/сутки;
- «Метопролол» 50–200 мг/сутки;
- «Бисопролол» 5–20 мг/сутки.
В данный момент среди них наиболее часто используют «Атенолол». Его следует принимать один раз в сутки, утром. При развитии нарушения работы почек стартовая доза препарата должна быть меньше.
«Метопролол» действует до 12 часов. На фармрынках появился препарат с действующим веществом метопрололом, который действует в течение 24 часов, «Метокард».

Метопролол является эффективным лекарственным средством, которое относится к группе селективных бета-адреноблокаторов
Группе бетаблокаторов отдают предпочтение в том случае, когда есть связь между физической нагрузкой и появлением приступов, при сопутствующих заболеваниях, таких как артериальная гипертензия, аритмии. А также при сильном чувстве тревоги.
Побочные эффекты:
- брадикардия;
- артериальная гипотензия;
- бронхоспазм;
- чувство усталости;
- бессонница.
Блокаторы кальциевых каналов
Эта группа препаратов так же, как и предыдущая, уменьшает количество сокращений миокарда и гладких мышечных клеток, снижает потребность миокарда в кислороде, расширяет коронарные артерии. Применяется при стенокардии, мерцательной аритмии, наджелудочковой тахикардии, гипертрофической кардиомиопатии.
Применяются такие средства:
- «Нифедипин» короткого действия 30–60 мг/сутки, дозу разделяют на три приема; длительного действия 30–180 мг, однократный прием.
- «Верапрамил» быстрого действия 80–160 мг, доза делится на 3 приема; пролонгированного действия один раз 120–480 мг.
- «Дилтиазем» короткого действия 30–60 мг на 3 приема, длительного действия 120–300 мг за один раз.
- «Амлодипин» 5–10 мг однократно.
- «Лацидипин» 2–4 мг один раз.
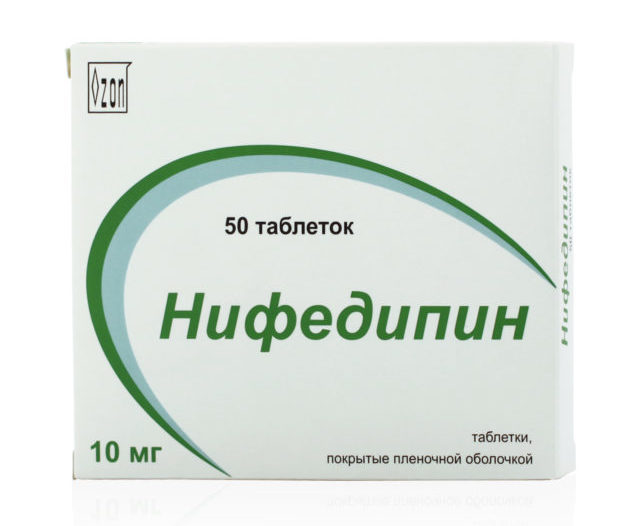
Таблетки Нифедипин относятся к фармакологической группе лекарственных средств блокаторы кальциевых каналов
«Амлодипин» – это средство, которое расширяет периферические сосуды, уменьшает постнагрузку миокарда. Кровоснабжение миокарда улучшается за счет расширения коронарных сосудов. При этом уменьшаются частота и длительность приступов стенокардии. Препарат увеличивает толерантность к физнагрузкам. Положительной чертой этого средства является отсутствие угнетающего действия на проводящую систему сердца.
«Лацидипин» – это препарат, замедляющий образование атеросклеротических бляшек в сосудах.
Органические нитраты
Основное показание к назначению этой группы лекарств – это стенокардия, сопровождающаяся левожелудочковой недостаточностью. Эта группа помогает быстро снять приступ. Лекарства улучшают кровоснабжение пораженных участков миокарда, повышают толерантность к физическим нагрузкам.
«Нитроглицерин» в дозировке 0,3–0,6 мг назначается при острых приступах стенокардии. Применяется однократно под язык. При непереносимости этого средства используют «Нитросорбид» в дозе 40–80 мг в сутки.
Существует еще одна группа лекарств – нитратоподобные вещества. К ним относится препарат «Молсидомин». Он обладает сходным действием с нитратами, но имеет другую химическую структуру. Средство улучшает кровообращение в миокарде за счет коллатералей.
При длительном использовании нитратов к ним возникает толерантность и побочные действия в виде головной боли, сердцебиения, головокружения. Поэтому назначение препаратов начинается с низких доз.
ИБС и артериальная гипертензия
Если ИБС сопровождает артериальная гипертензия, то терапия также должна быть направлена на стабилизацию давления. Диуретики являются одной из основных групп препаратов для лечения гипертонии.
Они делятся на группы:
- Тиазидные диуретики («Гидрохлортиазид», «Индапамид», «Клопамид», «Хлорталидон»).
- Петлевые диуретики («Буметанид», «Ксипамид», «Фуросемид»).
- Калийсберегающие дуретики («Амилорид», «Триамтерен», «Спироналактон»).
При лечении после перенесенного инфаркта миокарда, а также во время аритмии не рекомендовано назначение тиазидных диуретиков в виде монотерапии. Побочное действие – повышение уровня холестерина.
Хроническая ишемия головного мозга является следствием гипертонической болезни, поэтому первоочередными мероприятиями является назначение гипотензивных препаратов. Их прием должен быть постоянным. Самостоятельно прекращать прием препаратов, менять их, повышать или снижать дозировку не следует.
Лечение ишемического инсульта осуществляется с помощью тромболизиса. Если успеть его провести в течение первых 3 часов, последствия будут минимальными. Такая процедура проводится в условиях реанимации. Для ускорения действия препаратов, их вводят внутривенно.





-0 Комментарий-